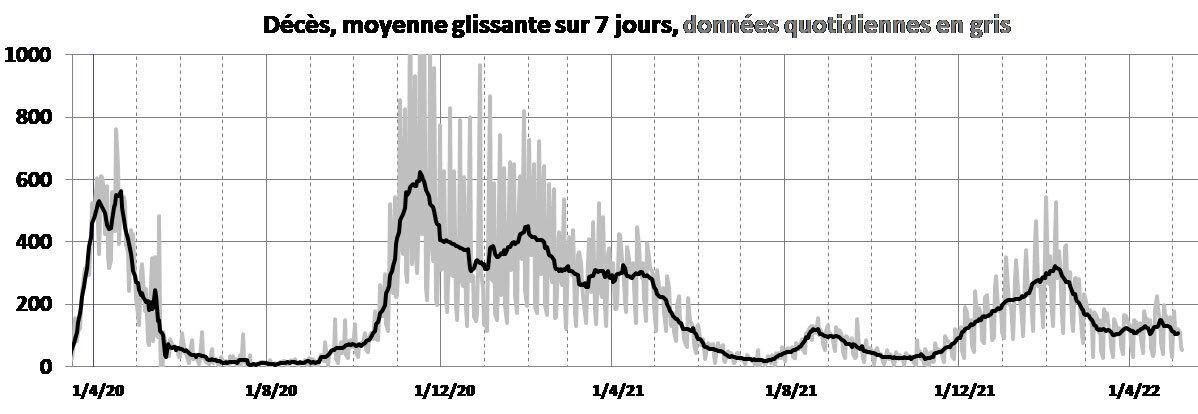
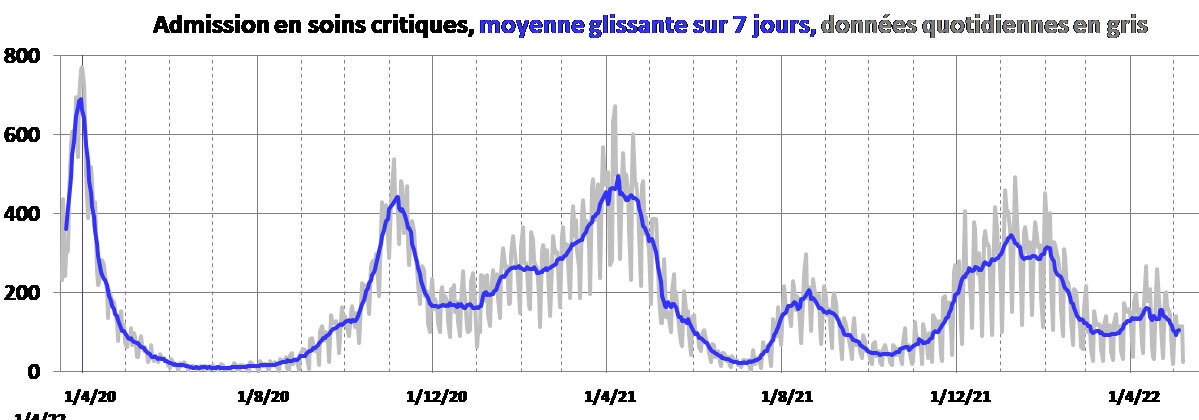
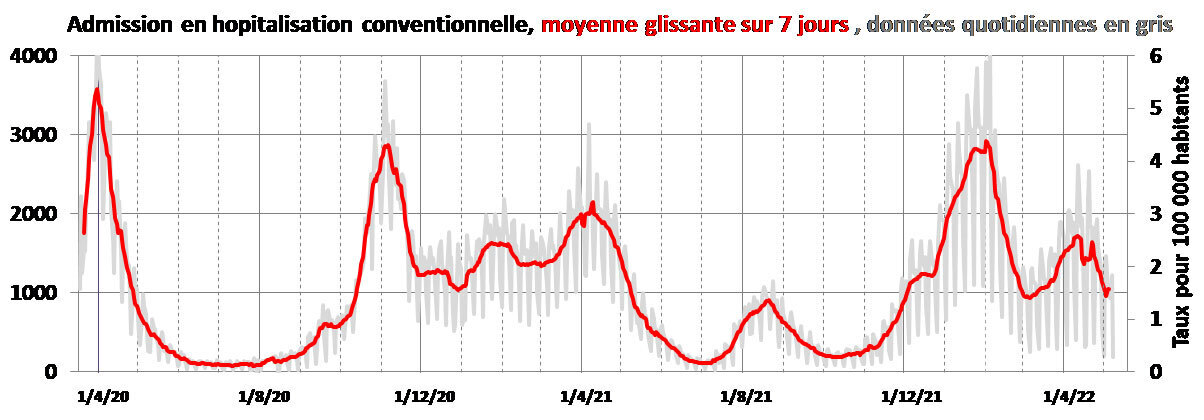
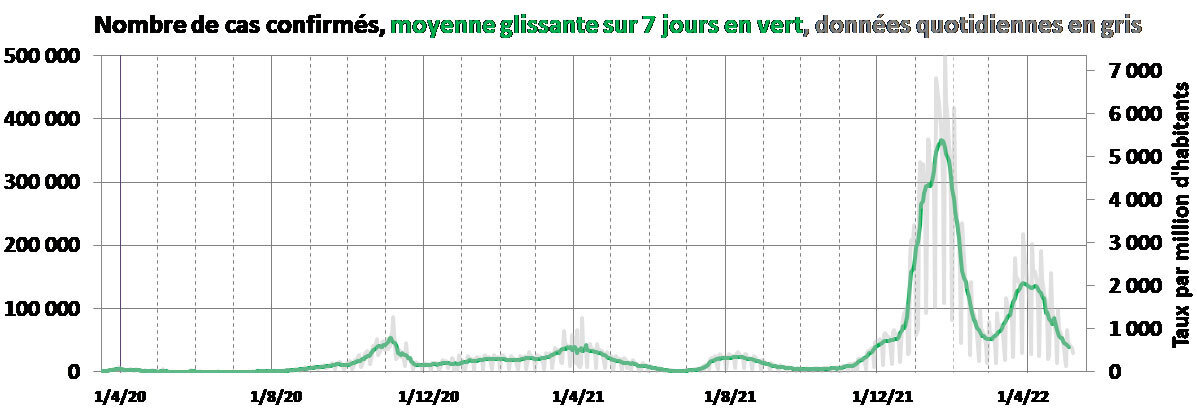
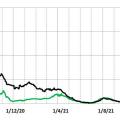
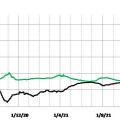
Pour surveiller l’épidémie de Covid- 19, les principaux indicateurs utilisés ont été les nombres de décès, d’admissions en réanimation ou en hospitalisation conventionnelle, et le nombre de nouveaux cas confirmés. En France, ces indicateurs ont été surveillés et publiés tous les soirs par Santé publique France. Nous les présentons et en discutons les évolutions.
Séparer le bruit du signal
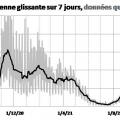
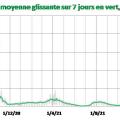
Pour étudier l’évolution de l’épidémie à partir des décès, des admissions à l’hôpital ou des cas confirmés, il est important de séparer le « bruit » du « signal ». En effet, tous ces chiffres sont beaucoup plus faibles les samedis et dimanches, et particulièrement élevés les lundis ; pour les décès, il s’agit probablement d’un report des enregistrements des décès du week-end au lundi suivant. À cause de ce phénomène, observé dans la plupart des pays, on étudie l’évolution de la moyenne glissante sur 7 jours, c’est-à-dire qu’on remplace la valeur observée le jour J par la moyenne des 7 valeurs observées entre J- 3 et J+ 3. C’est ce que font les principaux sites qui présentent les données internationales de l’épidémie.1,2 Ainsi, rien ne justifie l’obstination de certains médias grand public à communiquer sur le nombre de décès survenant les dimanches. Par exemple, Le Monde et Libération ont rapporté le nombre de décès du dimanche 10 avril (45 !), ce qui pouvait paraître rassurant alors qu’il a été suivi de 178 décès le lendemain.
Décalage entre les indicateurs
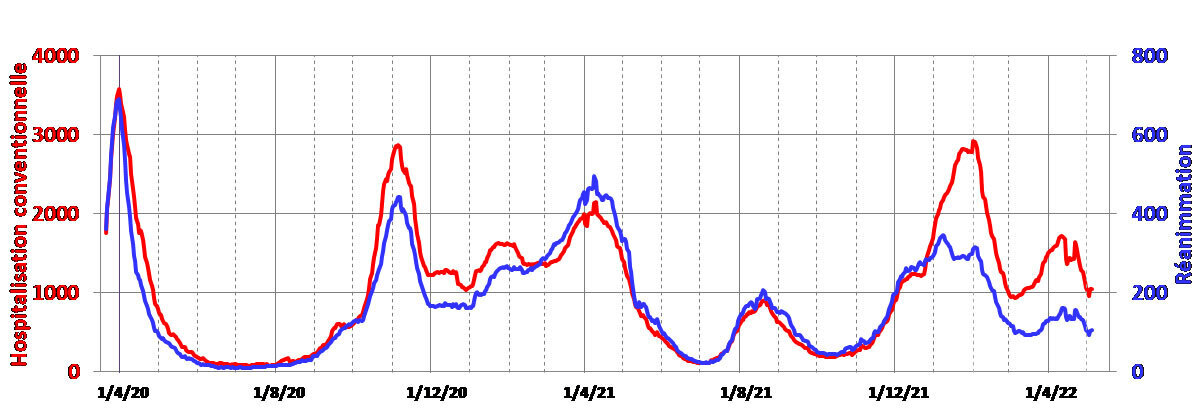
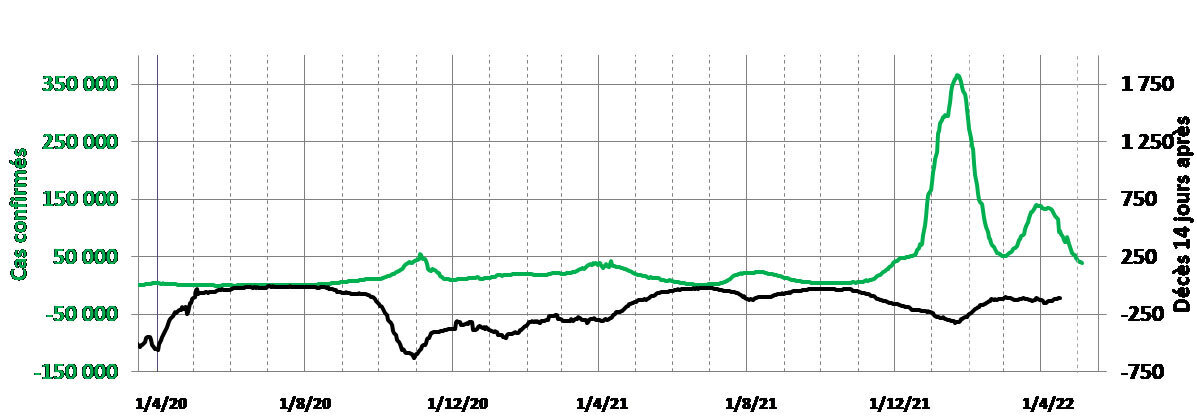
Par rapport au déroulement de l’infection, les différents indicateurs donnent des informations plus ou moins décalées dans le temps. Les figures 1a, 1b, 1c et 1d présentent respectivement les évolutions des nombres de décès, d’admissions en réanimation et en hospitalisation conventionnelle, et de cas confirmés en France.
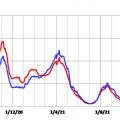
Les évolutions des admissions à l’hôpital et en réanimation sont à peu près synchrones. Pendant longtemps, on a observé environ 1 admission en réanimation pour 5 admissions à l’hôpital (fig. 2a) : ces deux indicateurs étaient donc relativement redondants. Depuis mars 2022, on observe 1 admission en réanimation pour 10 à 12 admissions à l’hôpital, peut-être parce que les infections par omicron sont moins graves.
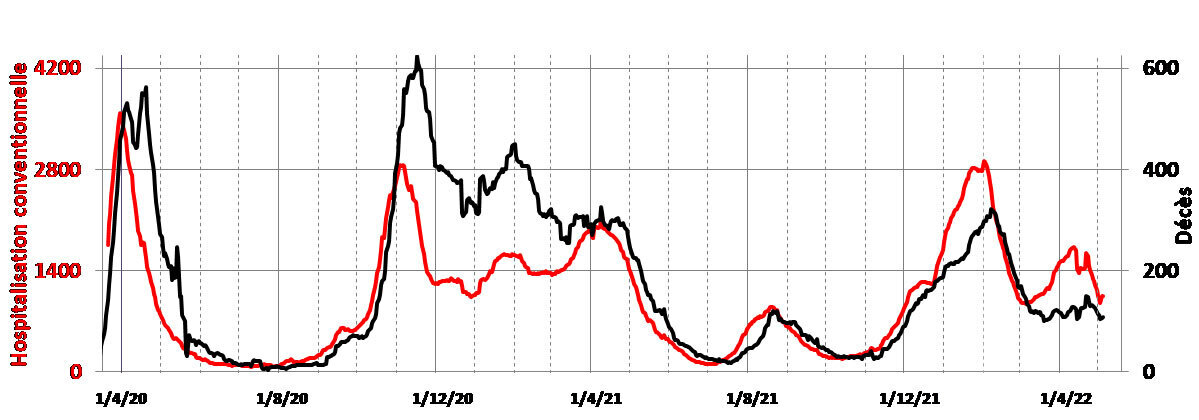
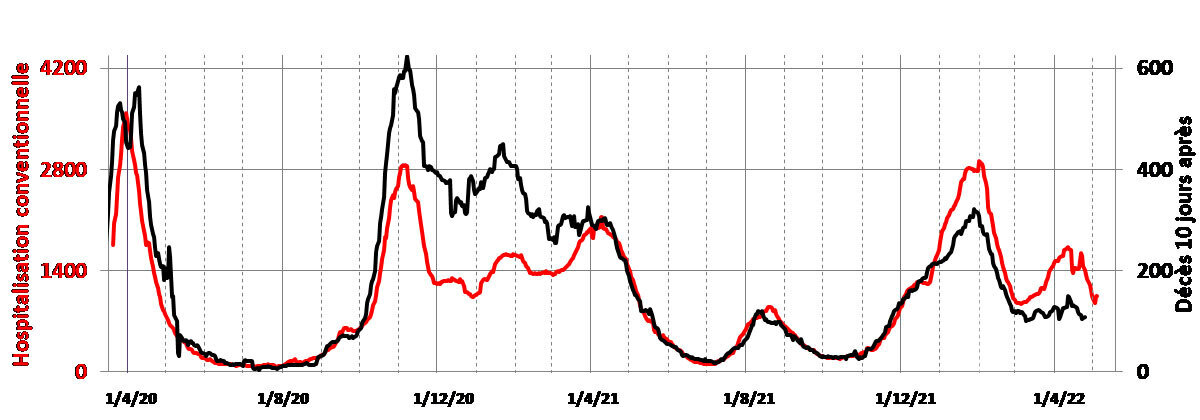
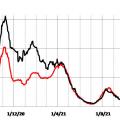
Les nombres d’admissions à l’hôpital et de décès ne sont pas synchrones (fig. 2b) ; pour retrouver la synchronicité, la figure 2c illustre, pour chaque jour, les admissions du jour et les décès 10 jours plus tard.
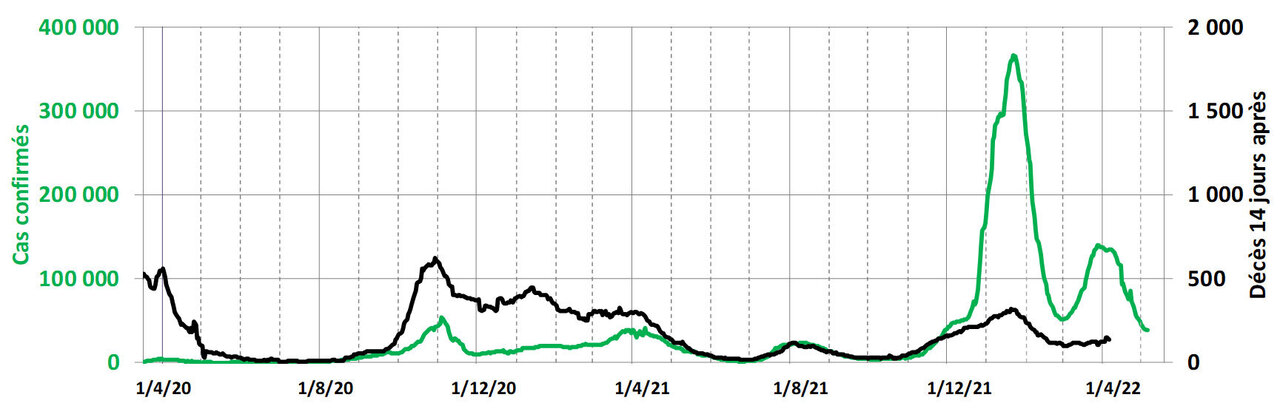
Les évolutions des cas confirmés et des décès ne sont pas non plus synchrones, et la figure 2d présente chaque jour le nombre de cas confirmés et le nombre de décès 14 jours plus tard. En août 2021, le rapport était de 1 000 cas confirmés pour 5 décès. Il y avait beaucoup plus de décès par rapport au nombre de cas avant cette période car de très nombreuses personnes contaminées (non hospitalisées) n’ont pas été testées.
Nombre versus taux
On peut facilement convertir ces indicateurs (exprimés en nombres, fig. 1 et 2) en taux, en les divisant par le nombre d’habitants qui est de 67,8 millions au 1er janvier 2022.* Si l’échelle verticale est graduée de 678 en 678, on peut y repérer les taux pour 100 000 directement car 678/67 800 000 = 1 pour 100 000 (échelle verticale de droite de la figure 1c). Dans la figure 1d, l’échelle de droite est en taux par million.
Incidence
Pour mesurer la fréquence d’une maladie, on étudie en général son incidence, c’est-à-dire le nombre de nouveaux cas survenant dans un laps de temps donné dans une région géographique ou dans une population déterminée. L’incidence des infections par le SARS-CoV- 2, donc le nombre de nouvelles contaminations survenant chaque jour, n’est disponible dans aucun pays. Pour la connaître, il faudrait suivre des personnes qui ne sont pas infectées, et enregistrer les infections et la durée du suivi de chaque personne. Dans une étude réalisée en Israël, environ 600 000 personnes ayant reçu 4 doses de vaccin contre le Covid et 600 000 personnes ayant reçu 3 doses ont été suivies quelques semaines. La fréquence quotidienne des infections graves a été de 1,5 pour 100 000 personnes avec 4 doses et de 3,9 pour 100 000 personnes avec 3 doses.3
En France, les autorités fondent une partie de leur surveillance sur le nombre de cas confirmés divisé par le nombre d’habitants qu’elles appellent « taux d’incidence ». Ce « pseudo taux d’incidence » ne donne pas une estimation acceptable de l’incidence de l’infection. D’abord, le nombre de cas confirmés dépend énormément de la pratique des tests ; de plus, la sélection de la population testée n’a jamais été contrôlée et a varié au cours du temps. En effet, plusieurs études ont montré que la comptabilisation des cas confirmés sous-estimait systématiquement les nombres réels de personnes infectées. Selon l’équipe de Vittoria Colizza,7 le nombre de personnes testées positives pour le SARS-CoV- 2 entre le 13 mai et le 28 juin 2020 représentait 10 % des cas pendant cette période, indiquant une sous-estimation d’un facteur 10. Selon un rapport du conseil scientifique,8 le 1er mars 2021, 17 % de la population aurait été infectée en métropole soit 11 millions de personnes, à comparer aux 3,8 millions de cas confirmés ; la circulation du virus jusqu’à cette date a donc été sous-estimée environ d’un facteur 3. On peut aussi comparer les rapports entre nombre cumulé de décès et nombre cumulé de cas entre différents pays. Ainsi, à la date du 5 mai 2022, ce rapport s’élève à 0,21 % au Danemark et à 0,51 % en France ; si on considère que le système de santé est aussi efficace dans les deux pays, on peut en déduire que le nombre de cas est sous-estimé en France au moins d’un facteur 2,4 (0,51 %/0,21 % = 2,4).
Prévalence
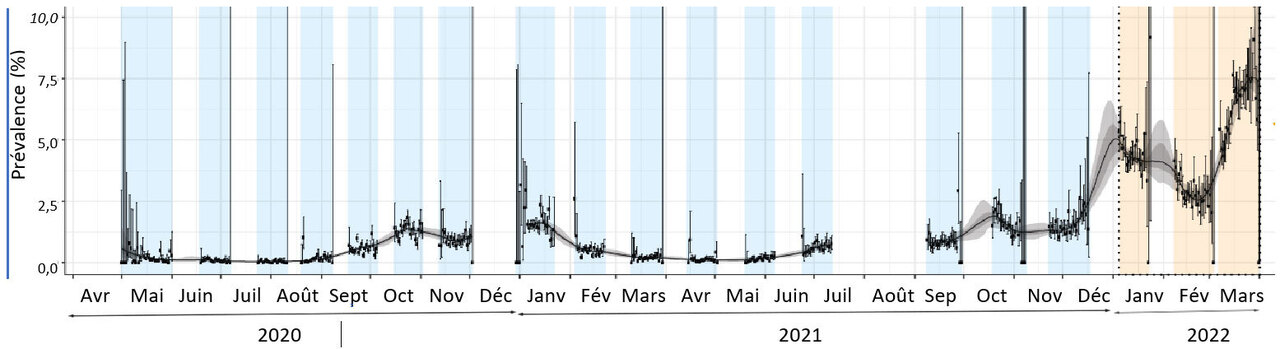
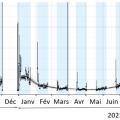
C’est le nombre de cas présents à un instant donné dans une région géographique déterminée, quelle que soit l’ancienneté de l’infection. Si on ne peut pas déterminer le nombre de cas dans l’ensemble de la population, réaliser une recherche systématique dans un échantillon représentatif de la population est une méthode très efficace et beaucoup moins chère. Les organismes de sondage savent en effet définir un échantillon représentatif, contenant la même proportion de personnes que dans l’ensemble de la population en termes de sexe, d’âge, de niveau de vie, de type de résidence urbaine ou rurale, etc. Ainsi, pour connaître la prévalence des infections Covid, des chercheurs anglais, associés à un organisme de sondage, ont envoyé à des échantillons représentatifs de la population un kit pour effectuer un autoprélèvement nasal, ce dernier étant ensuite envoyé à un laboratoire pour faire un test PCR. Des échantillons successifs de 150 000 personnes ont ainsi été testés de mai 2020 à mars 2022. La figure 3 montre les résultats des 19 sondages.4La prévalence moyenne de l’infection dans le sondage de mars 2022 était d’environ 6 % en moyenne.
Quelle est la relation entre incidence et prévalence ? En première approximation, la prévalence est égale à l’incidence multipliée par la durée moyenne de la maladie. Ainsi, si l’infection par le SARS-CoV- 2 dure environ 10 jours, la prévalence est 10 fois l’incidence.
Séroprévalence des anticorps anti-SARS-CoV- 2
La surveillance sérologique consiste à rechercher les anticorps anti-SARS-CoV- 2 dans des prélèvements sanguins. La séroprévalence quotidienne est le nombre de résultats positifs dans les prélèvements du jour. Les résultats sont positifs chez les personnes qui ont été soit contaminées soit vaccinées et chez qui les anticorps sont encore détectables.
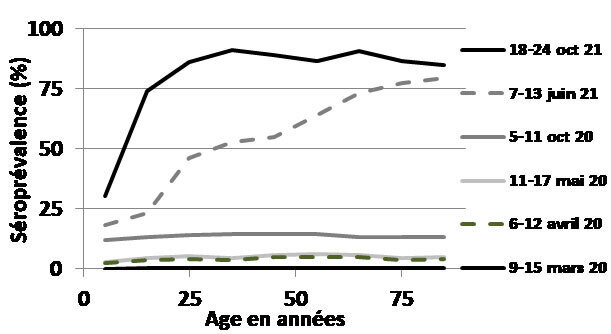
En France, on a recherché les anticorps anti-SARS-CoV- 2 dans tous les fonds de tube des prélèvements sanguins réalisés par les laboratoires Cerba ou Eurofins Biomnis pendant une semaine.5,6 Ceci a été fait à 7 reprises de la semaine du 9 au 15 mars 2020 à la semaine du 18 au 24 octobre 2021 (fig. 4). Les résultats des 4 premiers sondages montrent que la séroprévalence du virus a augmenté de 0,4 % en mars 2020 à 4,9 % en octobre 2020, indépendamment de l’âge, suggérant, contrairement à ce qu’on pensait initialement, que le SARS-CoV- 2 a infecté toutes les tranches d’âge (y compris les enfants) dès le début de la pandémie. Dans les 2 derniers sondages, en juin et octobre 2021, la fréquence des anticorps augmente avec l’âge, en lien avec la vaccination, qui a débuté dans la population la plus âgée.
Risque cumulé
Le nombre cumulé de décès attribués au Covid- 19 depuis le début de l’épidémie est un indicateur important. Pour comparer la mortalité cumulée dans différents pays, il est nécessaire de rapporter les nombres de décès à l’effectif de la population. Ainsi, la mortalité par Covid- 19, cumulée depuis le début de la pandémie jusqu’au 22 avril 2022 est, par million d’habitants, de 3 042 aux États-Unis, 2 525 au Royaume-Uni et 2 210 en France métropolitaine.1
Qu’en retenir ?
L’ensemble des données montre que le nombre de cas confirmés et son dérivé, le « pseudo » taux d’incidence (nombre de cas confirmés divisé par le nombre d’habitants), ne donnent pas une vision fiable de l’ensemble de l’épidémie.
Les nombres de lits d’hospitalisation conventionnelle et de réanimation occupés par des patients atteints de Covid, sur lesquels les autorités se sont appuyées surtout lors des premières vagues, n’est pas non plus un bon indicateur de l’épidémie. En effet, l’occupation des lits dépend non seulement des entrants mais aussi des sortants : ce sont les admissions qui permettent d’en surveiller la dynamique.
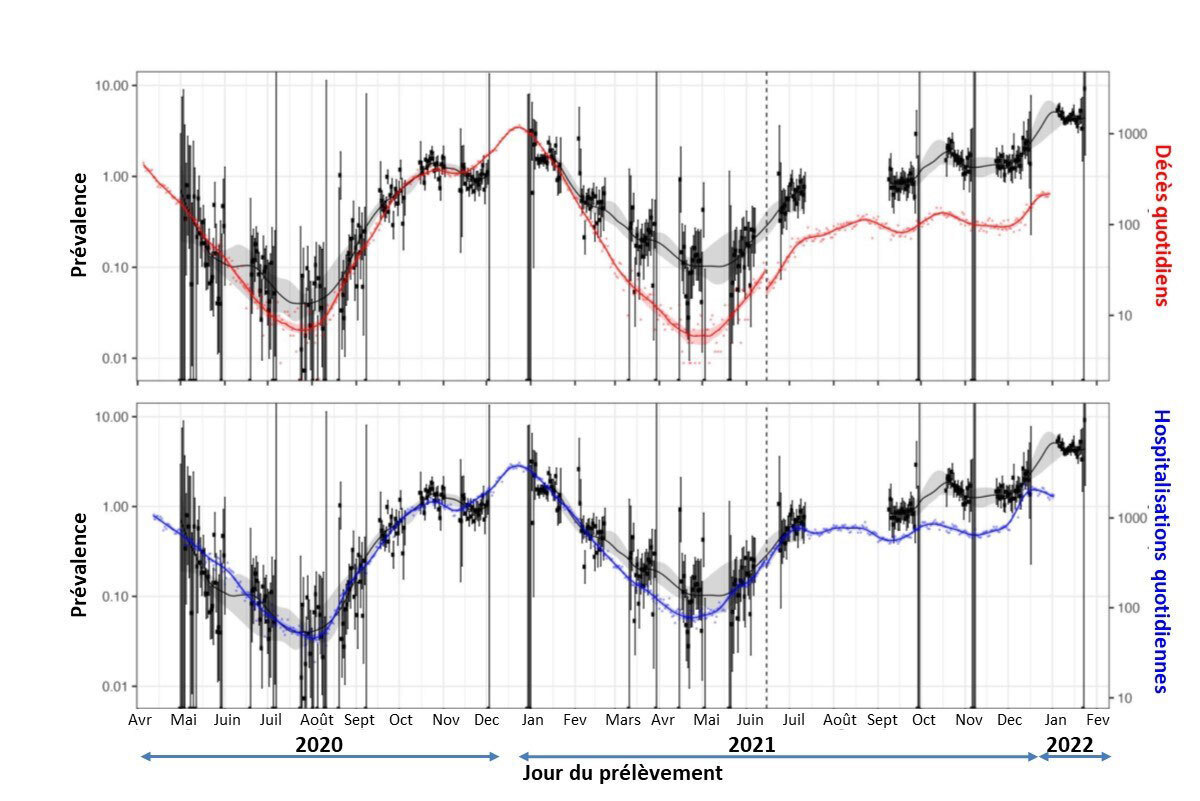
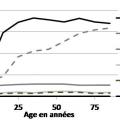
En conclusion, pour surveiller l’évolution de l’épidémie, les indicateurs les plus fiables, en tout cas dans les pays développés, sont les nombres de décès, les nombres d’admissions en réanimation et en hospitalisation conventionnelle, et la prévalence. En Angleterre les évolutions de la prévalence et de la mortalité (fig. 5a) et les évolutions de la prévalence et des admissions à l’hôpital (fig. 5b) sont relativement concordantes.
Pour faire le bilan de l’épidémie, et comparer ce bilan entre pays, l’indicateur le moins mauvais est le nombre cumulé de décès attribués au Covid divisé par le nombre d’habitants. Ainsi, d’après Worldometer,1 le 10 mai 2022, les nombres cumulés de décès par Covid- 19 par million d’habitants était de 5 400 en Bulgarie, 2 700 en Italie, 2 600 au Royaume-Uni, 2 200 en France, 290 en Australie et 165 en Nouvelle Zélande.
2. Ritchie H, Mathieu E, Rodés-Guirao L, et al. Coronavirus Pandemic (COVID-19). Our World in Data, 10 mai 2022.
3. Bar-On YM, Goldberg Y, Mandel M, et al. Protection by a Fourth Dose of BNT162b2 against Omicron in Israel.N Engl J Med 2022;386(18):1712-1720.
4. Chadeau-Hyam M, Tang D, Eales O, et al. The Omicron SARS-CoV-2 epidemic in England during February 2022. Imperial College London, 8 mars 2022.
5. Le Vu S, Jones G, Anna F, et al. Prevalence of SARS-CoV-2 antibodies in France: results from nationwide serological surveillance. Nat Commun 2021;12(1):3025.
6. Santé publique France. COVID-19 : études pour suivre la part de la population infectée par le SARS-CoV-2 en France. 22 avril 2020.
7. Pullano G, Di Domenico L, Sabbatini CE, et al. Underdetection of cases of COVID-19 in France threatens epidemic control. Nature 2021;590(7844):134-139.
8. Delfraissy JF, Etlani-Duault L, Benamouzig D, et al. Avis du Conseil scientifique COVID-19. Anticiper et différencier les stratégies pour sortir des phases aiguës de l’épidémie. Ministère des Solidarités et de la santé, 11 mars 2021.