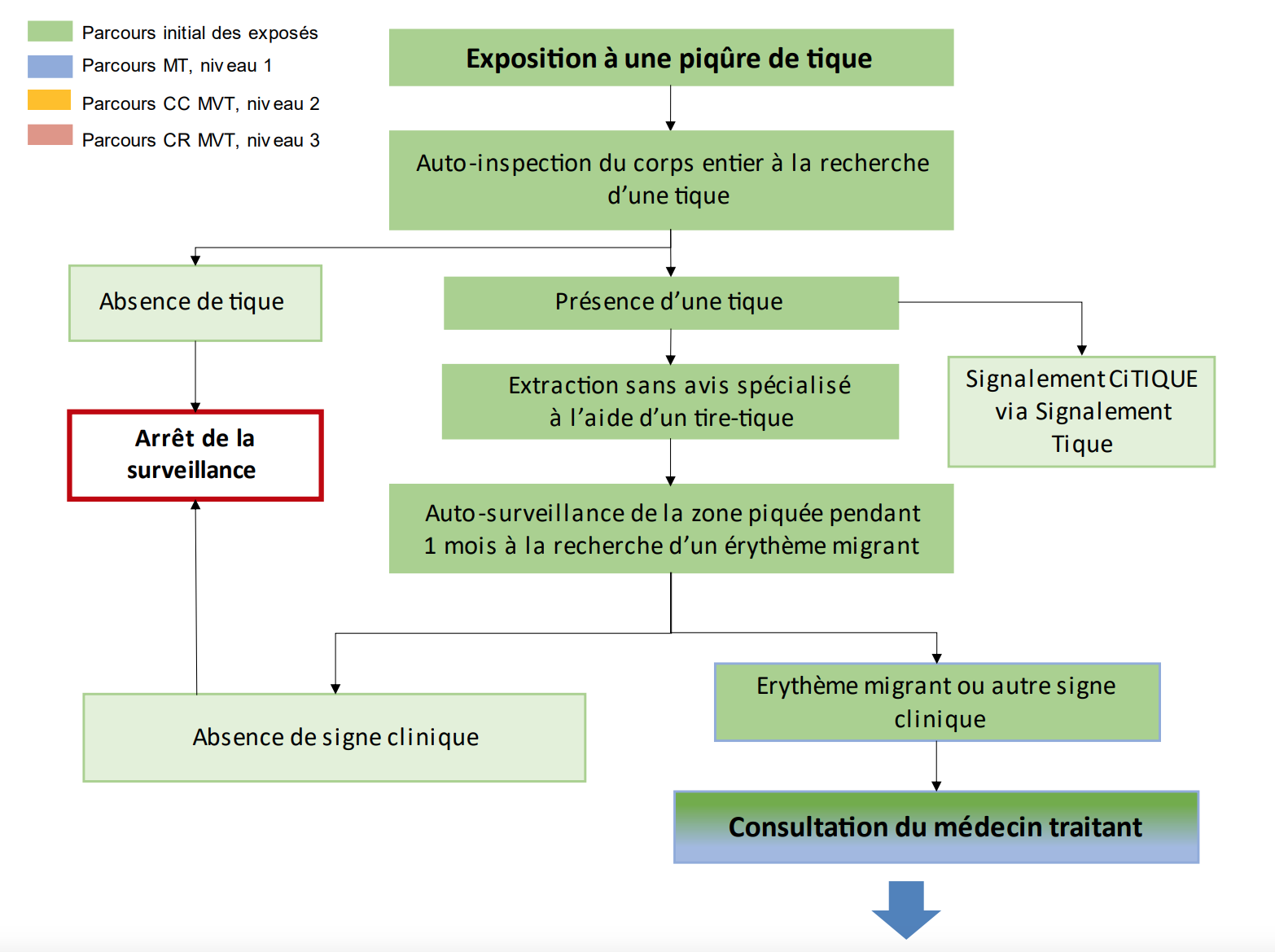
Afin de réduire l’errance médicale et d’offrir à tous les patients la même qualité d’accès aux soins sur l’ensemble du territoire, la HAS publie un nouveau guide, algorithme à l’appui, précisant la conduite à tenir en cas de suspicion de borréliose de Lyme, selon les différentes situations cliniques, ainsi que le rôle de chaque acteur.
La borréliose de Lyme est une infection bactérienne transmise à l’homme par la piqûre d’une tique infectée. Selon les estimations récentes, son taux d’incidence annuel est de 91 cas pour 100 000 habitants.
En juillet 2019, le ministère de la Santé a désigné 5 centres de référence et labellisé une soixantaine de centres de compétences pour les maladies vectorielles à tiques spécialisés dans la prise en charge des cas complexes. Elle définit aujourd’hui un parcours de soins ville-hôpital autour de ces structures et le rôle de chaque acteur.
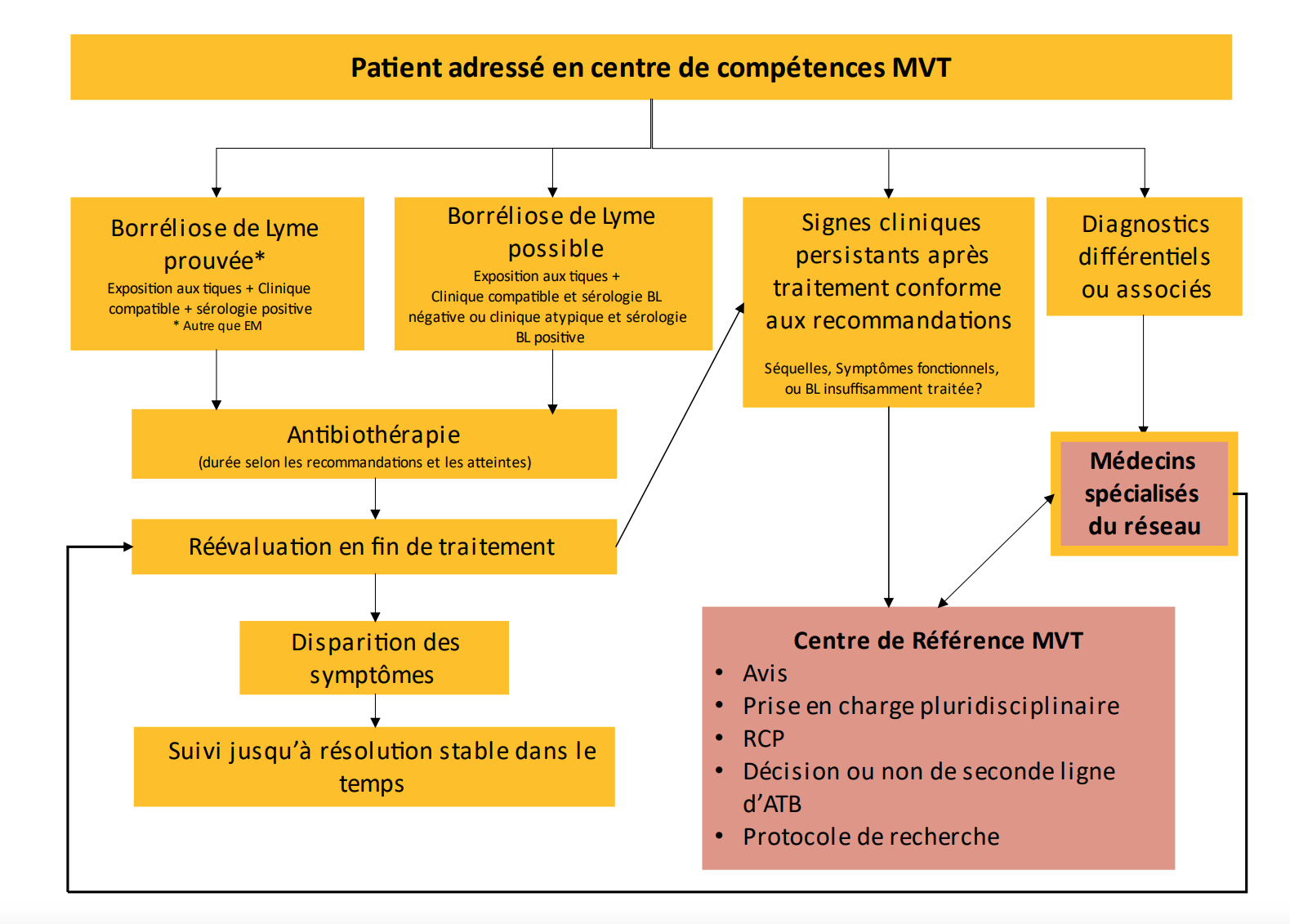
Une prise en charge en 3 niveaux
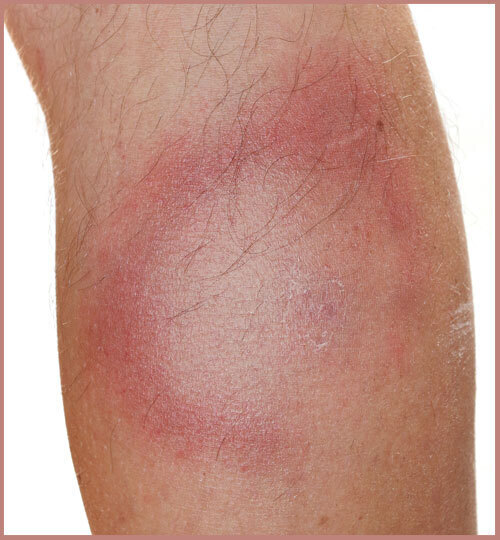
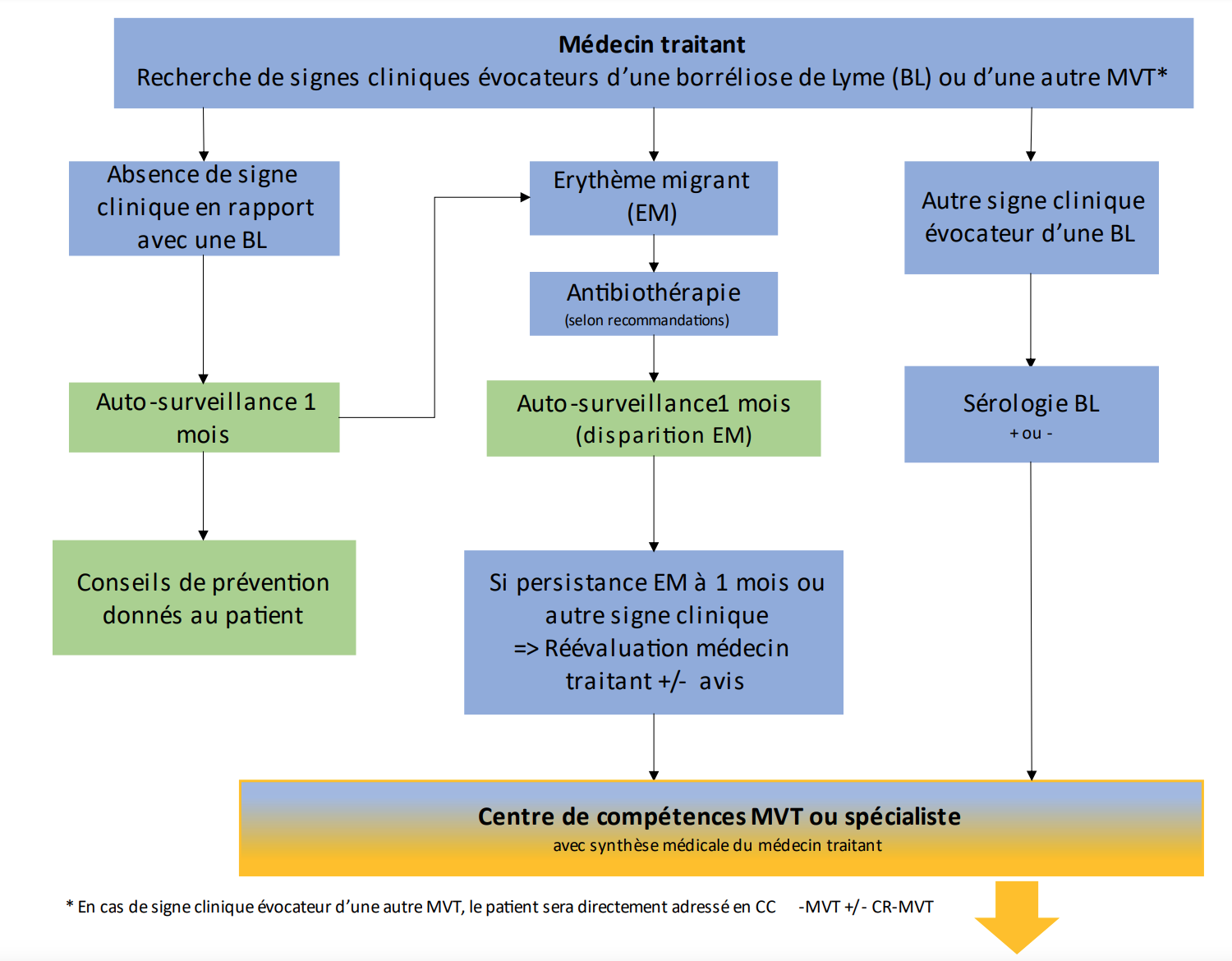
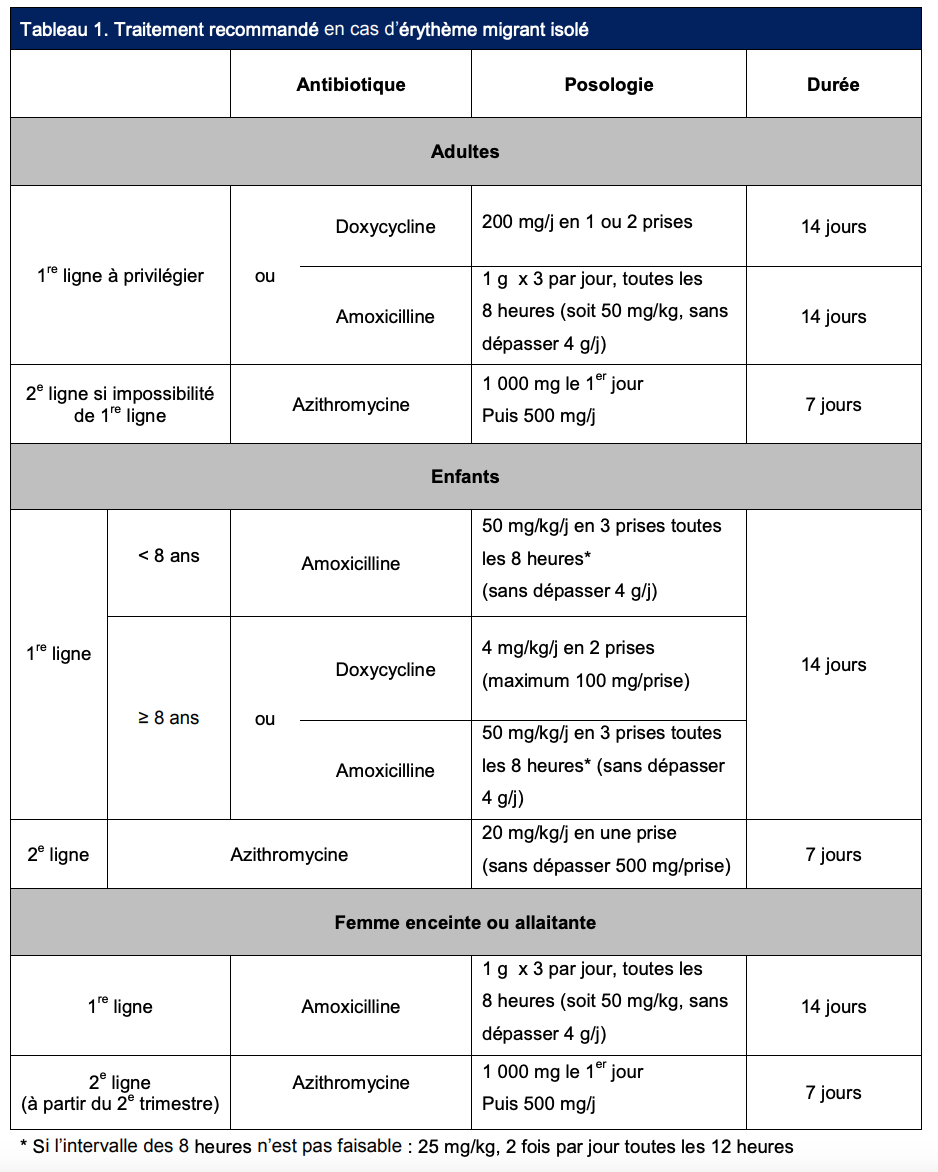
• Niveau 1. Le médecin traitant peut être sollicité en cas de difficultés à extraire la tique et si des symptômes apparaissent dans le mois suivant la piqûre de tique. C’est lui qui assure la prise en charge des cas simples de borréliose de Lyme, caractérisés par un érythème migrant (rougeur s’étendant autour du point de piqûre, de plus de 5 cm de diamètre, et non douloureuse ni prurigineuse, v. image). À ce stade, la prise en charge se limite à un traitement antibiotique adapté (tableau ci-dessous), associé à une surveillance clinique (demander au patient de prendre en photo l’érythème migrant aux différentes phases d’évolution) ; ni sérologie de borréliose de Lyme ni examen complémentaire ne sont nécessaires.
• Niveau 2. D’autres situations moins évidentes nécessitent l’avis d’un médecin spécialiste ou d’un centre de compétences : absence d’érythème migrant mais présence, dans les 6 semaines suivant une piqûre de tique, d’autres signes évocateurs comme une fièvre, des signes dermatologiques articulaires ou neuroméningés, une radiculite isolée ; échec thérapeutique ; recherche d’un diagnostic différentiel. Selon les besoins, le centre de compétences peut être sollicité pour un simple avis par téléphone, mail, courrier ou via une téléconsultation, ou encore se voir adresser un patient pour une consultation sur place.
• Niveau 3. Les centres de référence (CRMVT) doivent être sollicités pour les cas complexes qui nécessitent une expertise pluridisciplinaire, ou en cas d’évolution défavorable après un traitement conforme aux recommandations ou encore pour inclure un patient dans un protocole de recherche. Pourront alors être discutés des diagnostics différentiels ou associés, ou une éventuelle seconde ligne d’antibiothérapie. Ces centres ont également pour mission de développer des protocoles de recherche et un rôle de formation et de coordination des acteurs du parcours de soin.
Pour les cas complexes de borréliose de Lyme, une prise en charge pluridisciplinaire est indispensable, associant des traitements médicamenteux et non médicamenteux (rééducation, activité physique adaptée…). La fréquence et la durée du suivi sont discutées entre le médecin référent du centre de compétences/référence et le médecin traitant. Le suivi se poursuit jusqu’à stabilisation des symptômes, et confirmation par le patient qu’il est bien pris en charge de façon adaptée à ses besoins.
Figure : Suspicion de borréliose de Lyme : algorithme du parcours de soins des patients.
Prévention : les bons réflexes
Pour éviter les morsures de tiques : port de vêtements couvrants puis examen corporel minutieux au retour de la promenade.
En cas de piqûre, extrait mécanique rapide de la tique (les bactéries et les parasites sont transmis dans un délai de 12-24 heures) à la pince fine ou au tire-tique ; pas d’éther, huile ou vernis qui, en étouffant la tique, risquent de provoquer une régurgitation du contenu digestif, donc de favoriser la transmission de maladies infectieuses, notamment la borréliose. Après extraction, bien désinfecter la plaie, s’assurer que la vaccination antitétanique est à jour, se laver les mains. Surveiller la zone piquée pendant au moins 1 mois à la recherche d’un érythème migrant, prendre et partager des photos des lésions avec son médecin traitant pour suivre leur évolution. Tout syndrome fébrile après piqûre doit faire consulter.
Cinzia Nobile, La Revue du Praticien
Pour en savoir plus :
HAS. Guide du parcours de soins de patients présentant une suspicion de borréliose de Lyme. 15 mars 2022.
HAS. Recommandation de bonne pratique. Borréliose de Lyme et autres maladies vectorielles à tiques (MVT). Juin 2018.
Boulanger N. Divers types de tiques : que transmettent-elles ? Rev Prat Med Gen 2020;34(1043);465-6.
Tranchant C. Neurolyme : comment faire le diagnostic ? Rev Prat Med Gen 2019;33(1022);428-9.