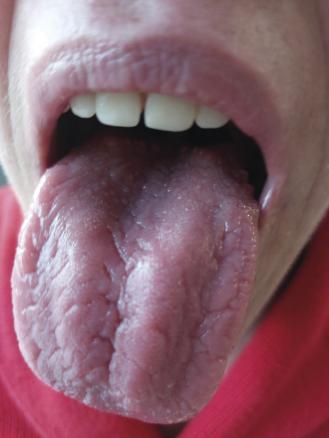
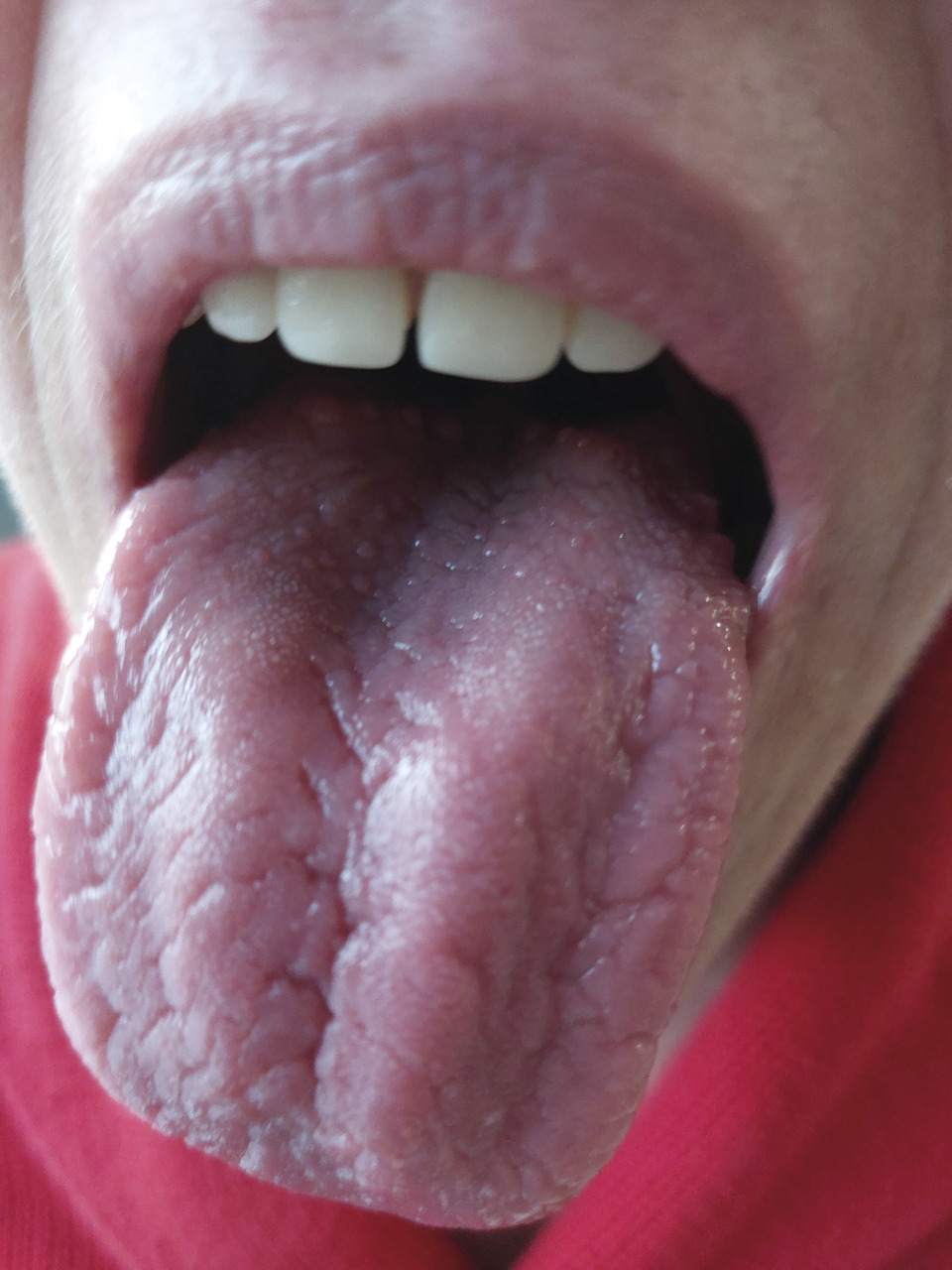
Une patiente de 46 ans consulte pour des épisodes itératifs de paralysie faciale :
– en 2011, une paralysie faciale périphérique gauche survenue en absence de contexte viral ;
– en 2014, un épisode de langue plicaturée (
– en 2020, un épisode de paralysie faciale périphérique survenue après une infection par le SARS-CoV-2.
Elle a pour antécédents principaux une algie vasculaire de la face, une hypothyroïdie nécessitant un traitement substitutif, un tabagisme actif, quatre grossesses dont deux fausses couches.
Le bilan étiologique exhaustif se révèle sans anomalie : IRM cérébrale normale, pas d’argument pour une pathologie de système, notamment sarcoïdose ; le scanner thoracique et le taux d’enzyme de conversion de l’angiotensine sont normaux.
Les multiples épisodes de paralysies faciales périphériques, langue plicaturée et œdème orofacial orientent vers un syndrome de Melkersson-Rosenthal.
Les biopsies cutanées, non nécessaires au diagnostic, peuvent toutefois l’étayer. En effet, l’examen histopathologique retrouve dans 46 % des cas une inflammation granulomateuse,4 tandis qu’une inflammation non spécifique est retrouvée dans 36 % des cas ; dans les 18 % restants, aucune anomalie n’est retrouvée à l’examen histologique.
Des chirurgies de décompression du nerf facial ont pu être proposées, mais leur efficacité n’est pas prouvée.
1. Torabi M, Karimi Afshar M, Barati H. Melkersson-Rosenthal Syndrome: a Case Report of the Classic Triad. J Dent (Shiraz) 2020;21(4):335-7.
2. Liu R, Yu S. Melkersson-Rosenthal syndrome: a review of seven patients. J Clin Neurosci 2013;20(7):993-5.
3. Jasinska D, Boczon J. Melkersson-Rosenthal syndrome as an early manifestation of mixed connective tissue disease. Eur J Med Res 2015;20:100.
4. Elias MK, Mateen FJ, Weiler CR. The Melkersson-Rosenthal syndrome: a retrospective study of biopsied cases. J Neurol 2013;260(1):138-43.
5. Dhawan SR, Saini AG, Singhi PD. Management Strategies of Melkersson-Rosenthal Syndrome: A Review. Int J Gen Med 2020;13:61-5.
Une question, un commentaire ?