Le prépuce est le repli de peau qui recouvre le gland. On parle de phimosis lorsque l’anneau au sommet du prépuce est trop étroit et empêche de découvrir le gland. Le rôle du prépuce n’est pas qu’esthétique. Son innervation sensitive/végétative et la présence de mécanorécepteurs sur sa face interne participent à la sensibilité locale et à la fonction sexuelle.1
Ne sont ici abordés ni les questions religieuses ou culturelles liées à l’ablation du prépuce (la circoncision) ni les bénéfices de cette dernière dans la prévention des infections urinaires en contexte d’uropathie malformative.
Phimosis : de quoi parle-t-on ?
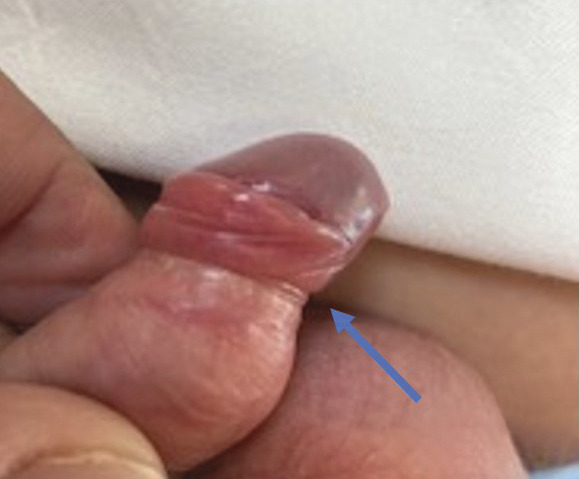
Le diagnostic est clinique : le prépuce peut être complètement ou partiellement fermé, mais avec un anneau préputial serré qui empêche la rétraction de la peau sur le gland. Parfois, la peau peut être baissée, mais le corps du pénis se déforme, prenant alors une forme en « sablier » due au rétrécissement de l’anneau préputial juste sous le gland (fig. 1).
Le phimosis peut être primaire (et physiologique) lorsqu’il est présent dès la naissance et sans cause retrouvée, ou secondaire et donc pathologique. Les cicatrices sont souvent la conséquence d’une manipulation traumatique (décalottage forcé suivi de saignements) ou d’un processus inflammatoire local, balanites ou lichen scléro-atrophique essentiellement. Ce dernier est dû à un désordre inflammatoire chronique médié par les lymphocytes qui provoque localement une cicatrice obstructive, avec un aspect blanchâtre, épaissi et friable de la muqueuse, empêchant de voir le méat urinaire. La prévalence anatomopathologique du lichen scléro-atrophique serait de 35 % chez les garçons mineurs circoncis (quelle que soit la raison de la circoncision) et de 17 % chez les garçons circoncis de moins de 10 ans.2,3
Quelle évolution naturelle ?
Le prépuce du nouveau-né est physiologiquement non rétractable dans 95 % des cas. À la fin de la première année de vie, 50 % des garçons peuvent descendre le prépuce jusqu’à la base du gland, et 89 % à l’âge de 3 ans. L’incidence du phimosis est de 8 % chez les garçons entre 6 et 7 ans et de 1 % entre 16 et 18 ans.4 - 6
Diagnostic différentiel à connaître
Il est important de différencier un phimosis des adhérences balano-préputiales, qui sont toujours physiologiques : il s’agit de vrais accolements entre les muqueuses de la face interne du prépuce et du gland, pratiquement constants chez le nouveau-né. Le méat urinaire est vu et la peau est partiellement abaissable. Elles s’accompagnent souvent d’une rétention sous-cutanée de smegma, sécrétion épaisse et blanchâtre produite par le prépuce.
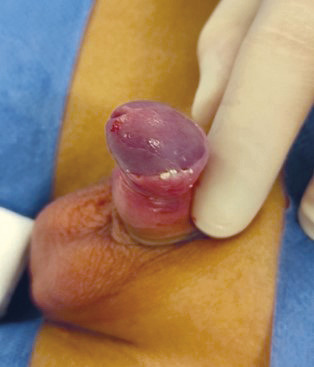
La présence de smegma est rassurante
Voir le smegma chez le petit (fig. 2), même par transparence sous le feuillet de la collerette préputiale, est un phénomène absolument normal et rassurant ! Ces produits de desquamation du prépuce interne et du gland sont le reflet de la croissance normale de la verge de l’enfant.
Risque d’infection
Les adhérences se libèrent progressivement, mais, avec le décalottage des plus grands, il n’est pas rare qu’une infection locale survienne au cours de cette évolution naturelle. Ces « balanites » ou « balanoposthites » se manifestent par un aspect œdématié et inflammatoire du méat, avec des douleurs mictionnelles et parfois l’émission de pus au niveau du prépuce. Elles se traitent par des soins locaux (bain d’antiseptique non alcoolique dilué).
D’abord ne rien faire !
Tenter de lever manuellement les adhérences en forçant la rétraction du prépuce est fortement déconseillé car, outre la douleur et le traumatisme psychologique que ce geste engendre, cela peut provoquer des saignements et/ou des cicatrices avec apparition d’un phimosis secondaire.
Quand traiter et comment ?
Si le diagnostic est confirmé à l’examen clinique, un traitement conservateur est la première option pour les formes primaires.
Il est urgent d’attendre…
L’indication thérapeutique doit être adaptée à l’évolution naturelle du prépuce, jamais avant l’âge de 5 - 6 ans. Il est même possible d’attendre un âge plus avancé (9 - 10 ans) sans conséquence particulière si cela permet d’obtenir une meilleure compréhension et adhésion au traitement de la part du garçon (les sociétés savantes d’urologie pédiatrique déconseillent de forcer le décalottage jusqu’à l’âge de 5 ans [chirpediatric.fr]).
... sauf en présence de symptômes
Un traitement plus précoce peut être envisagé dans les formes symptomatiques : phimosis avec dysurie, mictions préputiales sur malformation de la verge (verge enfouie), balanites à répétition, pyélonéphrites compliquant certaines uropathies.
Le traitement consiste alors en l’application locale biquotidienne d’une pommade ou crème dermocorticoïde (0,05 - 0,1 %) de classe 2 durant quatre à huit semaines, avec un résultat favorable dans plus de 80 % des cas.7 - 8
À l’arrêt du traitement, on observe jusqu’à 17 % de récidive du phimosis, un deuxième cycle peut alors être proposé, car ce traitement n’a pas d’effets indésirables.9,10
En cas d’échec, une consultation en urologie pédiatrique ou en chirurgie pédiatrique est fortement conseillée.
un phimosis peut-il se compliquer ?
Le paraphimosis est une complication grave et extrêmement douloureuse imposant une prise en charge immédiate. Il se produit lors de la rétraction du prépuce avec un anneau trop serré, qui reste alors coincé sous le gland et ne permet plus le recalottage. Cet anneau est responsable d’une constriction du pénis et d’un œdème local, du gland et de la peau rétractée, pouvant à terme entraîner la nécrose ischémique du prépuce.
Le traitement consiste en une compression manuelle des tissus œdémateux pour remettre la peau sur le gland. Si l’œdème est très important, une solution de mannitol 20 % peut être appliquée pour le réduire et faciliter la manœuvre de « recalottage ».
En cas d’échec, une prise en charge chirurgicale en urgence est nécessaire pour inciser l’anneau de striction et réduire le paraphimosis. Parfois, une plastie de prépuce ou une circoncision peut être réalisée d’emblée.
Quand adresser au chirurgien ?
Six situations justifient de prendre un avis spécialisé :
- échec de la corticothérapie locale chez un enfant âgé de plus de 5 ans avec un phimosis primaire ;
- uropathie ou malformation génitale, dans le but de diminuer le risque d’infections urinaires ;
- balanites à répétition, pour écarter la survenue d’un phimosis cicatriciel ;
- malformation anatomique du prépuce ou dysurie avérée ;
- gêne pendant les érections ;
- après un épisode de paraphimosis
2. Gairdner D. The fate of the foreskin, a study of circumcision.Br Med J 1949;2(4642):1433-7.
3. Celis S, Reed F, Murphy F, et al. Balanitis xerotica obliterans in children and adolescents : a literature review and clinical series.J Pediatr Urol 2014;10(1):34-9.
4. Yang C, Liu X, Wei GH. Foreskin development in 10 421 Chinese boys aged 0-18 years.World J Pediatr 2009;5(4):312-5.
5. Hsieh TF, Chang CH, Chang SS. Foreskin development before adolescence in 2 149 schoolboys. Int J Urol 2006;13(7):968-70.
6. Oster J. Further fate of the foreskin. Incidence of preputial adhesions, phimosis and smegma among Danish schoolboys. Arch Dis Child 1968;43(228):200-3.
7. Zavras N, Christianakis E, Mpourikas D, et al. Conservative treatment of phimosis with fluticasone proprionate 0.05 %: a clinical study in 1 185 boys.J Pediatr Urol 2009;5(3):181-5.
8. Moreno G, Corbalán J, Peñaloza B, et al. Topical corticosteroids for treating phimosis in boys.Cochrane Database Syst Rev 2014;(9):CD008973.
9. Golubovic Z, Milanovic D, Vukadinovic V, et al. The conservative treatment of phimosis in boys.Br J Urol 1996;78(5):786-8.
10. Pileggi FO, Martinelli CE Jr, Tazima MF, et al. Is suppression of hypothalamic-pituitary-adrenal axis significant during clinical treatment of phimosis? J Urol 2010;183(6):2327-31.
11. Hung YC, Chang DC, Westfal ML, et al. A Longitudinal Population Analysis of Cumulative Risks of Circumcision.J Surg Res 2019;233:111-7.