La transplantation rénale est le meilleur traitement de l’insuffisance rénale chronique terminale. Même si cette assertion est discutable et doit être critiquée dans certaines situations, elle devrait concerner la grande majorité des patients ayant une « maladie rénale chronique de stade 5 » (pour reprendre la terminologie actuelle). Pour autant, l’accès à la transplantation reste insuffisant en France, très en deçà des besoins. Les causes en sont multiples et doivent s’envisager dans le cadre global de la prise en charge du patient atteint de maladie rénale chronique. La greffe de rein à partir d’un donneur vivant occupe, dans ce contexte, une place qui est devenue centrale.
Données épidémiologiques
Registre REIN
Le registre REIN (Réseau épidémiologique et information en néphrologie) est le registre français dédié à l’analyse épidémiologique de la maladie rénale chronique au stade 5.1
Il concerne uniquement les patients au stade 5 de la maladie et recevant un traitement de suppléance rénale quelle qu’en soit la modalité (hémodialyse, dialyse péritonéale, transplantation). Ce point est important à préciser à une époque où l’option du traitement conservateur palliatif devient de plus en plus fréquente (augmentation de l’incidence de patients très âgés, aux comorbidités très lourdes pour lesquels les traitements de suppléance sont considérés comme déraisonnables).
L’exhaustivité et la granularité des données recueillies se sont grandement améliorées au fil des années et font que le registre REIN est actuellement un outil incontournable pour rendre compte de l’évolution des pratiques et mieux appréhender les besoins en santé.
Il concerne uniquement les patients au stade 5 de la maladie et recevant un traitement de suppléance rénale quelle qu’en soit la modalité (hémodialyse, dialyse péritonéale, transplantation). Ce point est important à préciser à une époque où l’option du traitement conservateur palliatif devient de plus en plus fréquente (augmentation de l’incidence de patients très âgés, aux comorbidités très lourdes pour lesquels les traitements de suppléance sont considérés comme déraisonnables).
L’exhaustivité et la granularité des données recueillies se sont grandement améliorées au fil des années et font que le registre REIN est actuellement un outil incontournable pour rendre compte de l’évolution des pratiques et mieux appréhender les besoins en santé.
Quels sont les chiffres en 2018 ?
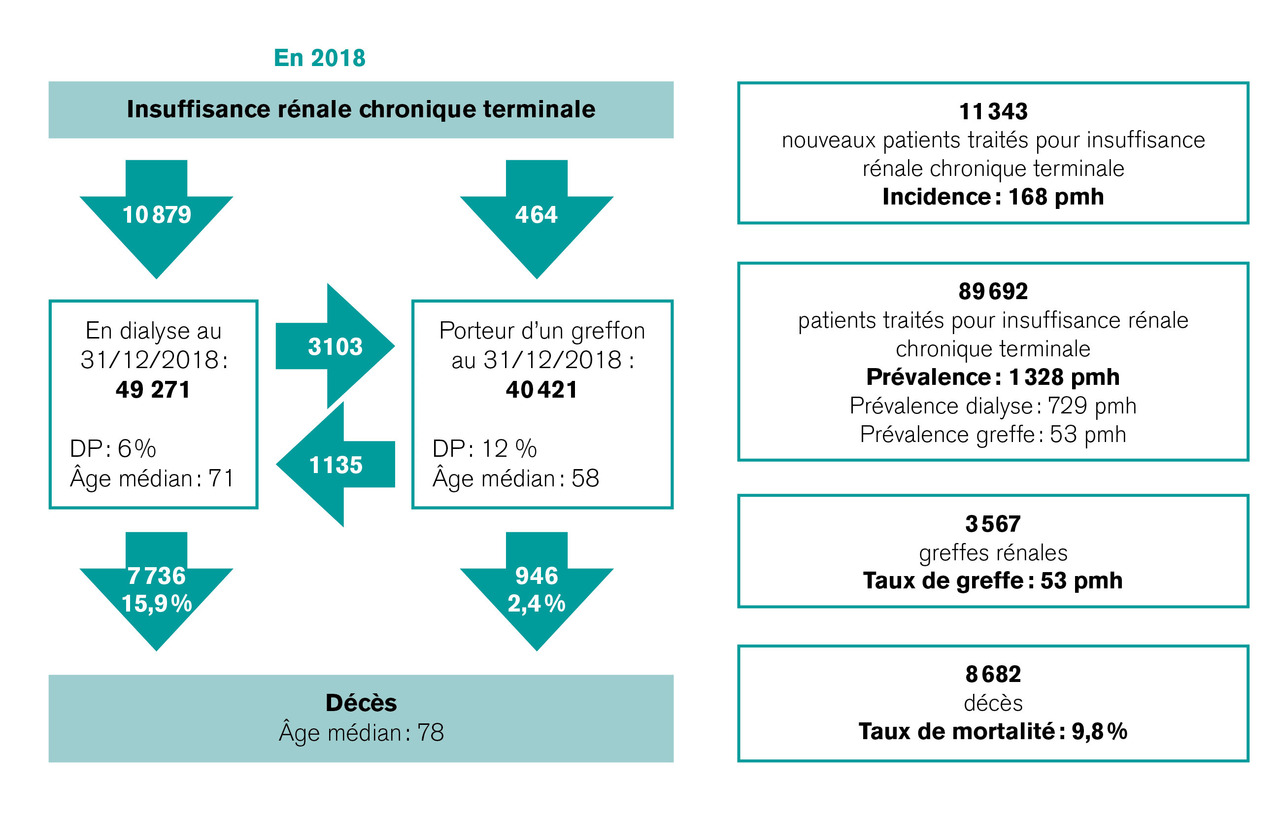
Les données du registre REIN disponibles et consolidées actuellement concernent l’année 2018 (fig. 1 ).1 L’incidence globale de la maladie rénale chronique au stade 5 s’établissait à 168 par million d’habitants (pmh) [dialyse : 161 pmh ; greffe rénale préemptive (c’est-à-dire avant toute prise en charge en dialyse) : 7 pmh], avec un âge médian des patients au moment de leur prise en charge de 70,4 ans. Fin 2018, on dénombrait 89 692 malades en traitement de suppléance (1,7 fois plus d’hommes que de femmes), 55 % en dialyse et 45 % ayant un greffon rénal fonctionnel. Sur la période 2012-2018, cet écart entre dialyse et greffe a amorcé une tendance en faveur de la greffe avec une pente d’évolution de la prévalence standardisée de la greffe de +3 %, contre +2 % pour la dialyse.
Cet écart pose néanmoins question si l’on considère que la greffe est « la meilleure » option thérapeutique, ce qui semble être corroboré par le fait que les patients greffés ont globalement un taux de mortalité très inférieur à celui des patients en dialyse : entre 60 et 69 ans, pour 1 000 patients dialysés en 2018, 111 sont décédés dans l’année, contre 29 pour 1 000 patients du même âge porteurs d’un greffon rénal fonctionnel. Cette réalité des chiffres est néanmoins fortement biaisée par des logiques d’indication et doit être nuancée par le fait que les patients les plus âgés et ayant le plus de comorbidités ont souvent une balance bénéfice-risque défavorable à la greffe et sont majoritairement orientés vers la dialyse (les âges médians sont respectivement de 71 ans et 58 ans pour les patients dialysés et greffés). Pour autant, l’accès à la greffe reste globalement insuffisant en France et ne saurait être expliqué uniquement par des considérations de balance bénéfice-risque. Il est ainsi intéressant de noter que 20 % des patients de plus de 70 ans qui ne sont pas inscrits sur les listes d’attente n’ont ni diabète ni comorbidités cardiovasculaires.
Cet écart pose néanmoins question si l’on considère que la greffe est « la meilleure » option thérapeutique, ce qui semble être corroboré par le fait que les patients greffés ont globalement un taux de mortalité très inférieur à celui des patients en dialyse : entre 60 et 69 ans, pour 1 000 patients dialysés en 2018, 111 sont décédés dans l’année, contre 29 pour 1 000 patients du même âge porteurs d’un greffon rénal fonctionnel. Cette réalité des chiffres est néanmoins fortement biaisée par des logiques d’indication et doit être nuancée par le fait que les patients les plus âgés et ayant le plus de comorbidités ont souvent une balance bénéfice-risque défavorable à la greffe et sont majoritairement orientés vers la dialyse (les âges médians sont respectivement de 71 ans et 58 ans pour les patients dialysés et greffés). Pour autant, l’accès à la greffe reste globalement insuffisant en France et ne saurait être expliqué uniquement par des considérations de balance bénéfice-risque. Il est ainsi intéressant de noter que 20 % des patients de plus de 70 ans qui ne sont pas inscrits sur les listes d’attente n’ont ni diabète ni comorbidités cardiovasculaires.
Place de la greffe
En 2018, 3 567 greffes rénales ont été réalisées en France, dont 15 % à partir d’un donneur vivant. Malgré une augmentation de l’activité de greffe, la pénurie en greffons s’est aggravée, avec une augmentation encore plus importante du nombre total de candidats à une greffe qui a atteint, en 2018, 19 625. L’accès à la greffe rénale, évalué sur une cohorte de 76 994 malades ayant débuté un traitement de suppléance entre 2012 et 2018 en France, concerne 8 % des patients à 12 mois, 18 % à 36 mois et 24 % à 60 mois après le début du premier traitement de suppléance. Outre la pénurie en greffons, cet indicateur rend compte de différentes dimensions, comme le délai d’inscription sur liste d’attente ou la contre-indication à la transplantation. Pour autant, les 20 540 nouveaux patients de moins de 60 ans (la classe d’âge la plus propice à être orientée vers la greffe) ont eu une durée médiane d’attente pour accéder à la greffe de 44 mois.
Il existe par ailleurs une grande hétérogénéité géographique de l’activité de greffe, expliquée par différents facteurs (dynamique de l’activité de prélèvements, ancienneté des services de transplantation, profil des patients, etc.) et illustrée par le fait que, si quatre régions ont une prévalence de patients greffés supérieure au taux national, 14 régions ont une prévalence qui reste significativement inférieure à la valeur nationale.
Il existe par ailleurs une grande hétérogénéité géographique de l’activité de greffe, expliquée par différents facteurs (dynamique de l’activité de prélèvements, ancienneté des services de transplantation, profil des patients, etc.) et illustrée par le fait que, si quatre régions ont une prévalence de patients greffés supérieure au taux national, 14 régions ont une prévalence qui reste significativement inférieure à la valeur nationale.
Enjeux de la transplantation rénale en France
Une modalité de suppléance à privilégier, une activité en perte de croissance
La transplantation rénale est globalement associée à de meilleurs résultats en termes de durée de vie, de qualité de vie et de coût par rapport à la dialyse.2, 3 En termes d’espérance de vie, une femme de 40-44 ans qui resterait avec un greffon fonctionnel toute sa vie a une espérance de vie de 24 ans, contre seulement 12 ans pour une patiente du même âge qui resterait en dialyse toute sa vie.1
L’inadéquation entre l’offre (greffons rénaux) et les besoins (patients en attente de greffe) est une réalité qui persiste en France. Cette situation de pénurie chronique tend même à s’aggraver ces dernières années, avec une activité de greffe rénale qui marque le pas. En 2018, 3 567 greffes rénales ont été réalisées en France, soit une baisse de 6 % (-215 greffes) par rapport à l’année précédente. En 2019, même si le nombre de greffes est en légère progression (+2 %), on observe une progression annuelle plus marquée des candidats en attente (+6 %). En 6 ans, le taux de croissance des candidats en attente a été de 49 %.
L’inadéquation entre l’offre (greffons rénaux) et les besoins (patients en attente de greffe) est une réalité qui persiste en France. Cette situation de pénurie chronique tend même à s’aggraver ces dernières années, avec une activité de greffe rénale qui marque le pas. En 2018, 3 567 greffes rénales ont été réalisées en France, soit une baisse de 6 % (-215 greffes) par rapport à l’année précédente. En 2019, même si le nombre de greffes est en légère progression (+2 %), on observe une progression annuelle plus marquée des candidats en attente (+6 %). En 6 ans, le taux de croissance des candidats en attente a été de 49 %.
Enjeux présents et à venir
Ce double éclairage épidémiologique à la fois du paysage de la maladie rénale chronique et de la transplantation rénale en France permet d’identifier les deux enjeux majeurs que sont, d’une part, l’amélioration de l’accès à la greffe rénale pour les patients porteurs de maladie rénale chronique et, d’autre part, l’augmentation du nombre de patients transplantés.
Un meilleur accès à la greffe est indispensable pour les patients âgés (plus de 70 ans), qui constituent la majorité des patients incidents ayant une maladie rénale chronique de stade 5. Il faut entendre ici « meilleur accès » à la fois sur le plan quantitatif mais aussi et surtout qualitatif tant il est vrai que ces patients ont tendance à recevoir des greffons provenant de donneurs âgés et porteurs de comorbidités4 qui obèrent significativement les chances de succès et les bénéfices de la greffe. Un meilleur accès à la greffe est tout aussi nécessaire pour les patients les plus jeunes pour lesquels il n’est pas pertinent de proposer un greffon provenant de donneurs « limites ». Ce type de donneurs dits « à critères élargis » ont représenté 52 % des donneurs décédés prélevés en 2019.4 Plus généralement, un meilleur accès à la greffe aurait pour résultat sur un plus grand nombre de greffes préemptives, qui peuvent être associées à une meilleure longévité de la greffe5 et certainement à une meilleure qualité de vie.6
L’augmentation du nombre de greffes est un des enjeux majeurs du Plan greffe 2017-2021, notamment en définissant comme axe stratégique le développement de toutes les possibilités de prélèvement : donneurs décédés en état de mort encéphalique, donneurs décédés après arrêt cardiaque, donneurs dits « à critères élargis » et donneurs vivants. Ici aussi, il s’agit de ne pas avoir une vision purement quantitative mais de favoriser surtout les stratégies susceptibles de maximiser la longévité de la greffe.
Un meilleur accès à la greffe est indispensable pour les patients âgés (plus de 70 ans), qui constituent la majorité des patients incidents ayant une maladie rénale chronique de stade 5. Il faut entendre ici « meilleur accès » à la fois sur le plan quantitatif mais aussi et surtout qualitatif tant il est vrai que ces patients ont tendance à recevoir des greffons provenant de donneurs âgés et porteurs de comorbidités4 qui obèrent significativement les chances de succès et les bénéfices de la greffe. Un meilleur accès à la greffe est tout aussi nécessaire pour les patients les plus jeunes pour lesquels il n’est pas pertinent de proposer un greffon provenant de donneurs « limites ». Ce type de donneurs dits « à critères élargis » ont représenté 52 % des donneurs décédés prélevés en 2019.4 Plus généralement, un meilleur accès à la greffe aurait pour résultat sur un plus grand nombre de greffes préemptives, qui peuvent être associées à une meilleure longévité de la greffe5 et certainement à une meilleure qualité de vie.6
L’augmentation du nombre de greffes est un des enjeux majeurs du Plan greffe 2017-2021, notamment en définissant comme axe stratégique le développement de toutes les possibilités de prélèvement : donneurs décédés en état de mort encéphalique, donneurs décédés après arrêt cardiaque, donneurs dits « à critères élargis » et donneurs vivants. Ici aussi, il s’agit de ne pas avoir une vision purement quantitative mais de favoriser surtout les stratégies susceptibles de maximiser la longévité de la greffe.
Greffe de rein à partir d’un donneur vivant, une opportunité individuelle et collective
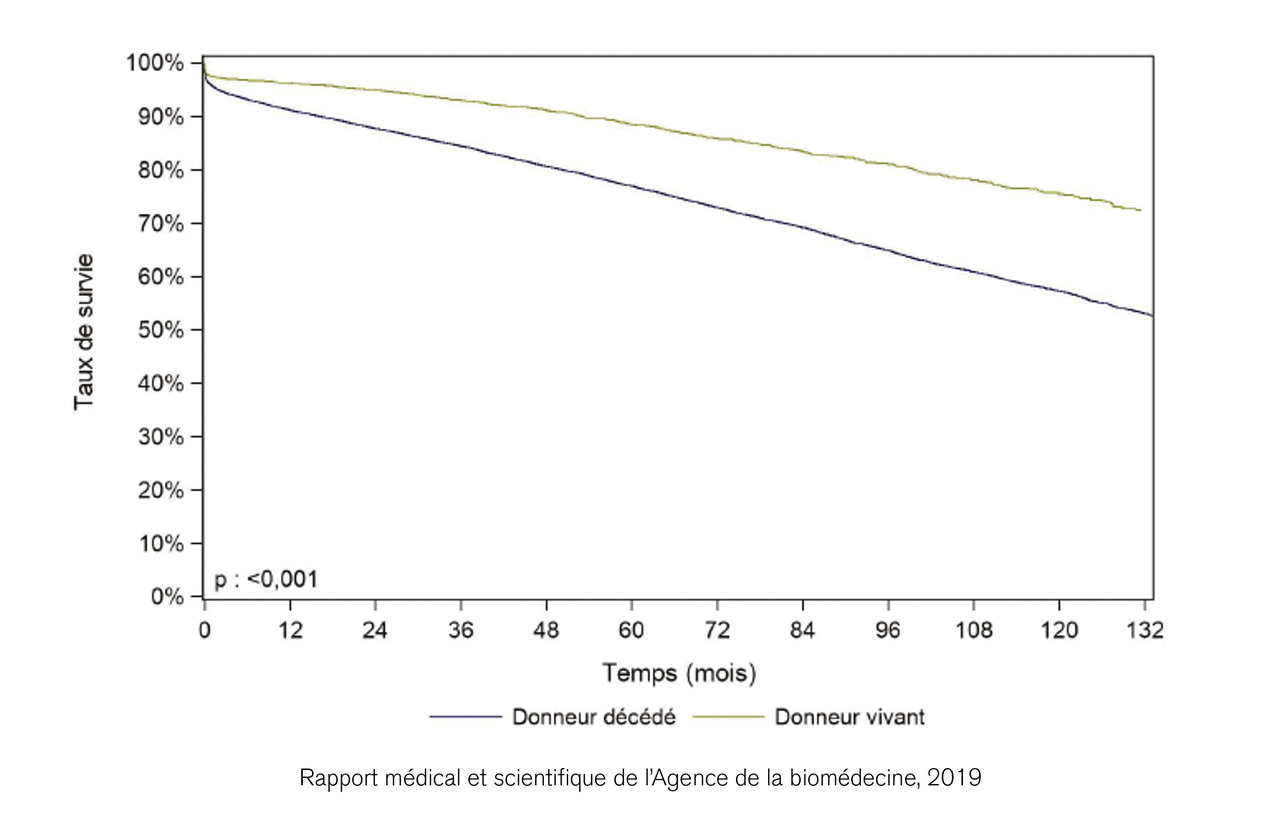
L’année 2019 a été marquée pour la deuxième fois consécutive par un recul de l’activité de greffe rénale issue de donneur vivant (-6 %) avec un total de 510 greffes rénales (7,6 pmh), représentant 14 % du total des greffes rénales réalisées dans l’année, contre 16 % en 2017 et 15 % 2018.4 La greffe de rein à partir de donneur vivant est pourtant la stratégie la plus à même de répondre aux enjeux de la greffe rénale en France. D’une part, les résultats obtenus à partir d’un donneur vivant sont meilleurs, avec une survie du greffon à 1 et 5 ans de 96 et 88,5 % (fig. 2 ). À ce titre, la greffe à partir d’un donneur vivant contribue doublement à limiter la pénurie en soustrayant un patient du pool des patients en attente d’un greffon à partir d’un donneur décédé et en réduisant la probabilité d’échec de la greffe, et donc la probabilité que ce même patient ne vienne secondairement allonger la liste d’attente. Parce qu’elle augmente les chances de succès de la transplantation, la greffe à partir d’un donneur vivant bénéficie à la fois à l’individu qui reçoit le rein et à l’ensemble des patients en attente de greffe. D’autre part, les patients greffés à partir d’un donneur vivant le sont le plus souvent de manière préemptive (40 % contre 10 % des greffes rénales issues de donneurs décédés).
La greffe de rein à partir d’un donneur vivant représente également une opportunité pour les patients les plus jeunes dont l’accès à la greffe à partir de donneurs décédés devient de plus en plus problématique, eu égard à la proportion majoritaire et croissante de donneurs à critères élargis. Elle l’est tout autant pour les patients les plus âgés. En effet, s’il est important de favoriser l’accès à la greffe pour ces derniers, la légitimité de la greffe rénale du patient de plus de 70 ans se heurte, en France comme ailleurs, aux limites du système d’allocation des reins (pourtant équitable).
L’appariement sur l’âge entre donneur et receveur est un paramètre primordial dans le processus d’allocation des greffons. Ainsi, les reins des donneurs les plus âgés sont préférentiellement alloués aux patients les plus âgés. Cette allocation est fondée sur un principe d’équité indiscutable, mais, en pratique, elle aboutit à proposer une greffe à haut risque de suites compliquées et d’échec aux patients les plus fragiles. La balance bénéfice-risque de la greffe rénale dans ce système est loin d’être toujours favorable au patient âgé. Ici aussi, la greffe à partir de donneur vivant peut être une solution. En effet, le recours à un donneur vivant permet d’améliorer les suites de la transplantation et diminue significativement l’excès de mortalité postopératoire précoce que l’on peut observer chez le receveur âgé.7 En 2019, seulement 7 % des receveurs âgés ont reçu un rein d’un donneur vivant.
Enfin, la greffe à partir de donneur vivant est parfois la seule option. C’est notamment le cas du patient hyperimmunisé, ayant développé des anticorps anti-HLA contre la majorité des antigènes HLA et pour lequel la probabilité d’avoir un donneur compatible peut devenir virtuellement nulle. Si par chance (probabilité de 25 %), il existe dans la fratrie un individu HLA-identique, la greffe à partir de donneur vivant constitue, de loin, la meilleure option.
La greffe de rein à partir d’un donneur vivant représente également une opportunité pour les patients les plus jeunes dont l’accès à la greffe à partir de donneurs décédés devient de plus en plus problématique, eu égard à la proportion majoritaire et croissante de donneurs à critères élargis. Elle l’est tout autant pour les patients les plus âgés. En effet, s’il est important de favoriser l’accès à la greffe pour ces derniers, la légitimité de la greffe rénale du patient de plus de 70 ans se heurte, en France comme ailleurs, aux limites du système d’allocation des reins (pourtant équitable).
L’appariement sur l’âge entre donneur et receveur est un paramètre primordial dans le processus d’allocation des greffons. Ainsi, les reins des donneurs les plus âgés sont préférentiellement alloués aux patients les plus âgés. Cette allocation est fondée sur un principe d’équité indiscutable, mais, en pratique, elle aboutit à proposer une greffe à haut risque de suites compliquées et d’échec aux patients les plus fragiles. La balance bénéfice-risque de la greffe rénale dans ce système est loin d’être toujours favorable au patient âgé. Ici aussi, la greffe à partir de donneur vivant peut être une solution. En effet, le recours à un donneur vivant permet d’améliorer les suites de la transplantation et diminue significativement l’excès de mortalité postopératoire précoce que l’on peut observer chez le receveur âgé.7 En 2019, seulement 7 % des receveurs âgés ont reçu un rein d’un donneur vivant.
Enfin, la greffe à partir de donneur vivant est parfois la seule option. C’est notamment le cas du patient hyperimmunisé, ayant développé des anticorps anti-HLA contre la majorité des antigènes HLA et pour lequel la probabilité d’avoir un donneur compatible peut devenir virtuellement nulle. Si par chance (probabilité de 25 %), il existe dans la fratrie un individu HLA-identique, la greffe à partir de donneur vivant constitue, de loin, la meilleure option.
Renforcer le don du vivant
En conclusion, l’activité de greffe rénale à partir de donneur vivant doit être renforcée en France, d’autant plus que les données sur les conséquences à long terme sur la santé du donneur sont maintenant bien documentées et globalement rassurantes et que le système de soins français permet un suivi optimal du donneur.
Il n’en reste pas moins que la greffe à partir d’un donneur vivant est une activité médicale et chirurgicale à part, dans le sens où elle transgresse le principe fondamental du « primum non nocere ». Mais cela ne doit plus être un frein à son développement. L’activité de greffe à partir de donneur vivant peut s’inscrire sans contradiction dans une éthique moderne de l’exercice de la médecine et se justifie pleinement tant à l’échelle individuelle que sociétale.
Il n’en reste pas moins que la greffe à partir d’un donneur vivant est une activité médicale et chirurgicale à part, dans le sens où elle transgresse le principe fondamental du « primum non nocere ». Mais cela ne doit plus être un frein à son développement. L’activité de greffe à partir de donneur vivant peut s’inscrire sans contradiction dans une éthique moderne de l’exercice de la médecine et se justifie pleinement tant à l’échelle individuelle que sociétale.
Références
1. Agence de la biomédecine. Les chiffres du REIN https://bit.ly/3giTm4W
2. Wolfe RA, Ashby VB, Milford EL, Ojo AO, Ettenger RE et al. Comparison of mortality in all patients on dialysis, patients on dialysis awaiting transplantation, and recipients of a first cadaveric transplant. N Engl J Med 1999;341:1725-30.
3. Tonelli M, Wiebe N, Knoll G, Bello A, Brone S et al. Systematic review: kidney transplantation compared with dialysis in clinically relevant outcomes. Am J Transplant 2011;11:2093-109.
4. Agence de la biomédecine. Rapport annuel 2019. https://bit.ly/3g76ATA
5. Reydit A, Combe C, Harambat J, Jacquelinet C, Merville PG, et al. La transplantation rénale préemptive est associée à une meilleure survie des greffons et des patients : données du registre CRISTAL. Nephrol Therap 2015;11:284.
6. Ayav C, Legendre C, Frimat L, et al. Impact de la dialyse avant greffe rénale avec donneur vivant sur la qualité de vie et la réinsertion professionnelle des receveurs. Nephrol Therap 2015;11:283-4.
7. Gill JS, Schaeffner E, Chadban S, Dong J, Rose C, et al. Quantification of the early risk of death in elderly kidney transplant recipients. Am J Transplant 2013;13:427-32.
2. Wolfe RA, Ashby VB, Milford EL, Ojo AO, Ettenger RE et al. Comparison of mortality in all patients on dialysis, patients on dialysis awaiting transplantation, and recipients of a first cadaveric transplant. N Engl J Med 1999;341:1725-30.
3. Tonelli M, Wiebe N, Knoll G, Bello A, Brone S et al. Systematic review: kidney transplantation compared with dialysis in clinically relevant outcomes. Am J Transplant 2011;11:2093-109.
4. Agence de la biomédecine. Rapport annuel 2019. https://bit.ly/3g76ATA
5. Reydit A, Combe C, Harambat J, Jacquelinet C, Merville PG, et al. La transplantation rénale préemptive est associée à une meilleure survie des greffons et des patients : données du registre CRISTAL. Nephrol Therap 2015;11:284.
6. Ayav C, Legendre C, Frimat L, et al. Impact de la dialyse avant greffe rénale avec donneur vivant sur la qualité de vie et la réinsertion professionnelle des receveurs. Nephrol Therap 2015;11:283-4.
7. Gill JS, Schaeffner E, Chadban S, Dong J, Rose C, et al. Quantification of the early risk of death in elderly kidney transplant recipients. Am J Transplant 2013;13:427-32.