De quoi parle-t-on ?
Les mouvements anormaux sont classiquement involontaires et volontiers liés à une prise médicamenteuse, cause à rechercher systématiquement.
Le tremblement est le plus fréquent de ces troubles. Il se caractérise par une activité rythmique responsable d’une oscillation régulière d’une partie du corps autour d’un point d’équilibre. Parmi les autres mouvements anormaux, seule la myoclonie rythmée est également rythmique et régulière (contraction musculaire brève et involontaire, avec déplacement d’un muscle entier ou d’un segment, ou d’un groupe de muscles) ; toutefois, elle est plus brève et beaucoup plus rare.
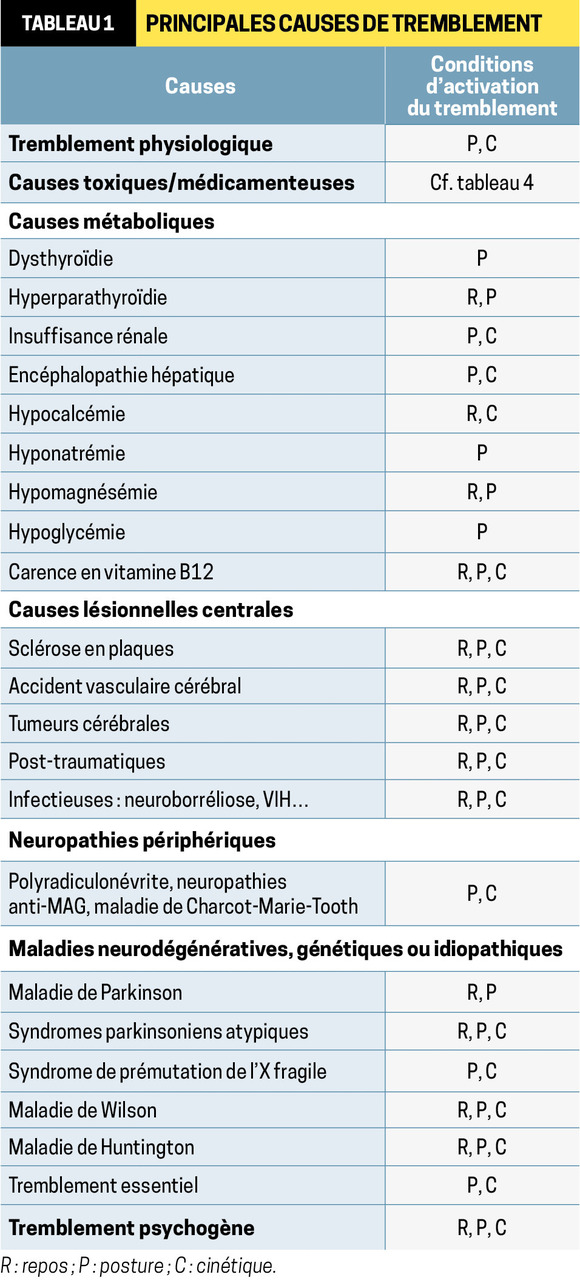
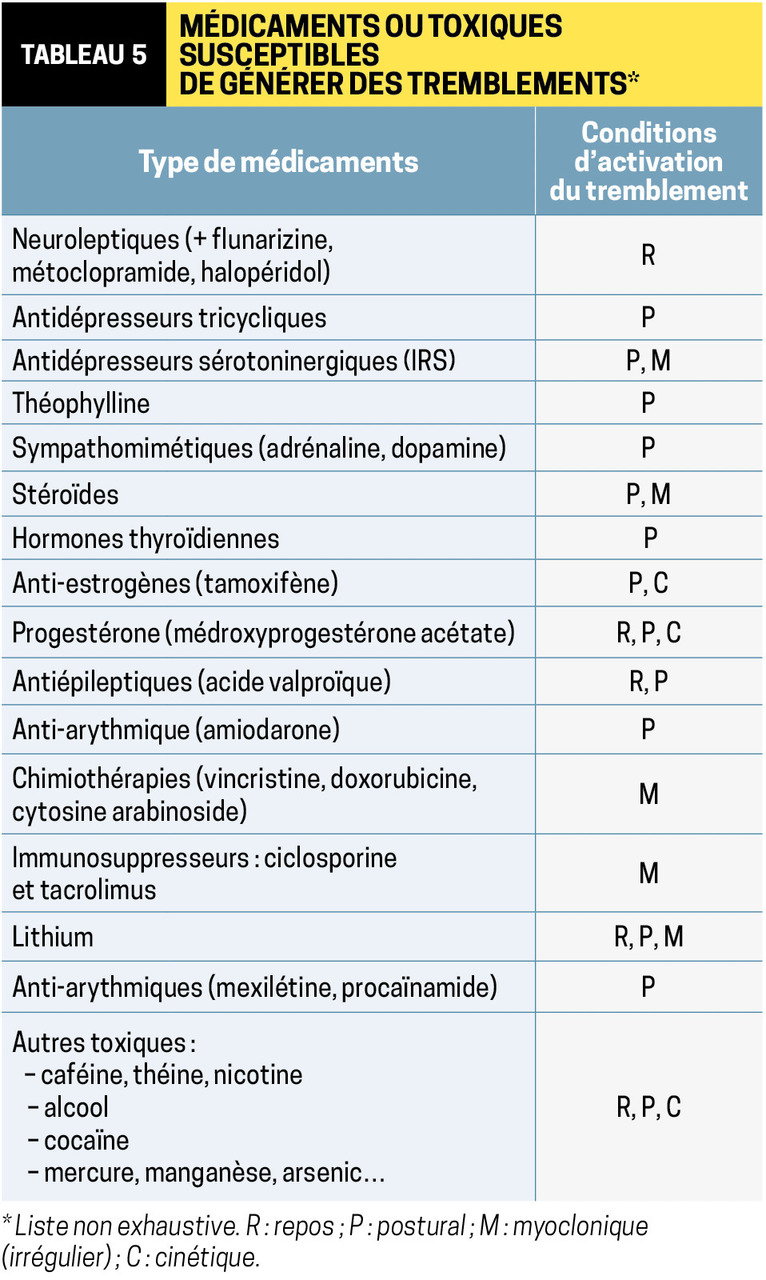
On le décrit par ses caractéristiques cliniques (mode d’activation, fréquence, topographie) ainsi que par les circonstances d’installation. Il peut survenir au repos, en dehors de toute activation volontaire ou au contraire lors d’une contraction musculaire volontaire. Au sein des tremblements d’action, on distingue ceux d’attitude ou posturaux (lors du maintien de la posture) de ceux apparaissant au cours du mouvement, dits cinétiques. Les causes sont nombreuses (
Tremblement de repos
– lent (4 à 6 Hz) ;
– touchant les membres (à type d’« émiettement »), éventuellement la mâchoire mais épargnant habituellement le chef ;
– unilatéral ou très asymétrique ;
– aggravé par les émotions, l’asthénie et le calcul mental ;
– disparaissant pendant le sommeil.
Après avoir écarté une cause médicamenteuse (neuroleptiques principalement), la principale étiologie à évoquer est la maladie de Parkinson (MP). Ce symptôme n’est cependant pas indispensable au diagnostic de cette dernière (il est d’ailleurs absent chez 40 à 50 % des patients). On le retrouve essentiellement chez les sujets âgés (début > 65 ans). Il est rarement révélateur de la maladie (20 à 30 % des patients) et peut persister lors de l’action ou réapparaître lors du maintien d’une posture s’il est sévère. Les autres symptômes du syndrome parkinsonien doivent être recherchés à l’examen pour conforter le diagnostic :
– akinésie, correspondant à une réduction d’amplitude (hypokinésie) et/ou un ralentissement (bradykinésie) du mouvement ; elle peut également se manifester par une hypomimie (faciès figé) et des troubles de la marche avec perte du ballant naturel du bras, diminution de la longueur et de la fréquence du pas, phénomènes de blocage du pied au sol (enrayage cinétique, appelé aussi freezing) survenant au démarrage, au franchissement d’obstacle et au demi-tour ;
– hypertonie extrapyramidale, dite plastique, s’opposant à la mobilisation passive des segments de membres mais pouvant céder par à-coups (signe de la « roue dentée »).
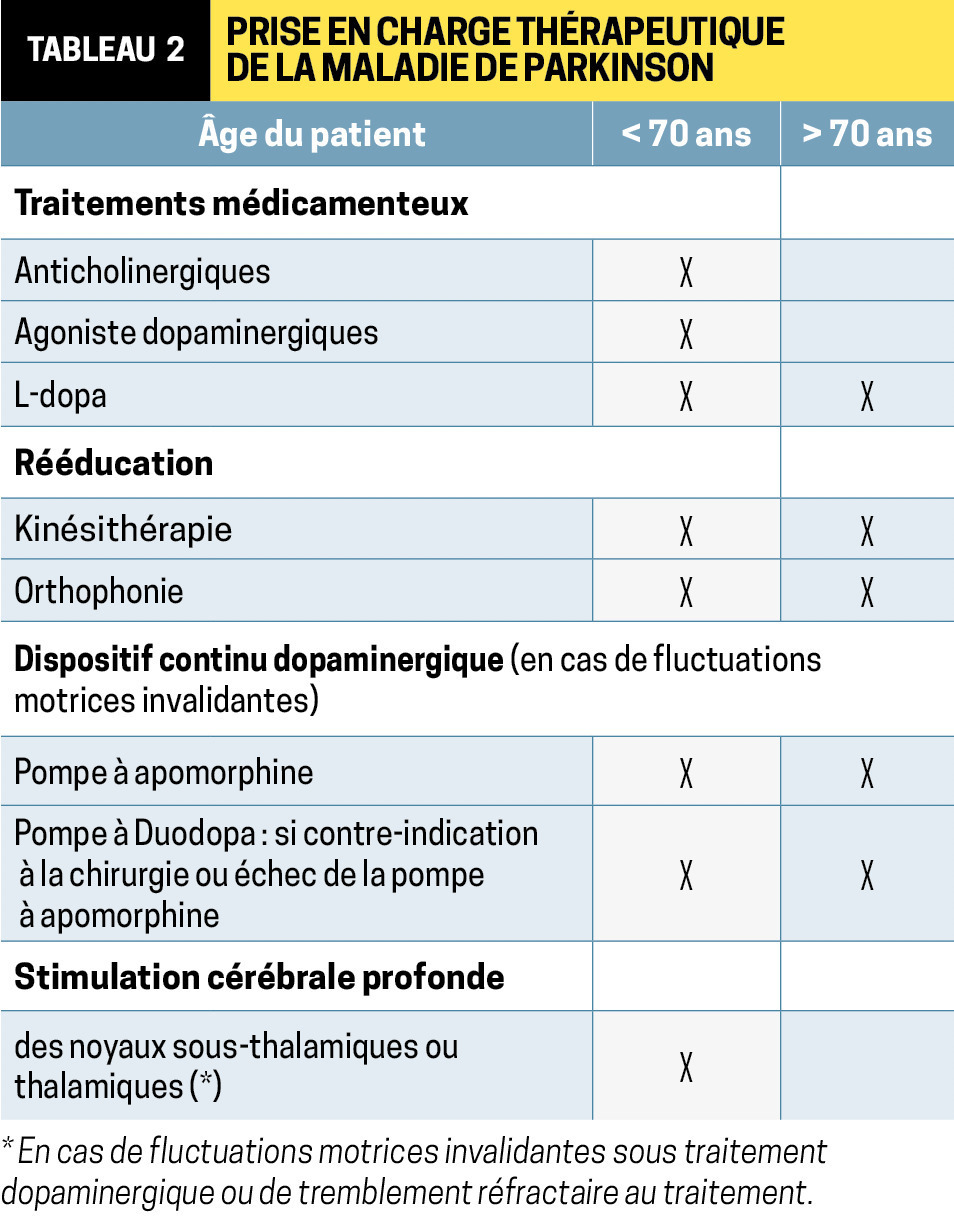
Le diagnostic de MP est clinique, fondé sur la mise en évidence d’un syndrome parkinsonien unilatéral ou asymétrique, d’apparition et aggravation progressive, avec une très bonne sensibilité aux médicaments dopaminergiques (agonistes et L-dopa).
Le DaTSCAN n’a une place qu’en cas de doute :
– syndrome parkinsonien d’origine iatrogène ou neurodégénérative ? Dans le premier cas, cet examen est normal alors qu’il montre une dénervation dopaminergique de la voie nigro-striée dans le deuxième cas ;
– maladie d’Alzheimer ou démence à corps de Lewy ? (si MA : pas de dénervation dopaminergique) ;
– tremblement atypique ou parkinsonien ?
Le traitement de la MP est synthétisé dans le
Dans les autres syndromes parkinsoniens d’origine neurodégénérative, appelés « atypiques », le tremblement de repos est moins fréquent que dans la maladie de Parkinson et plus volontiers associé à une composante posturale. Ces affections sont beaucoup plus rares que la MP (
Le traitement est essentiellement dopaminergique, mais la réponse est en général faible, voire inexistante.
Principaux tremblements d’action
Tremblement physiologique exagéré
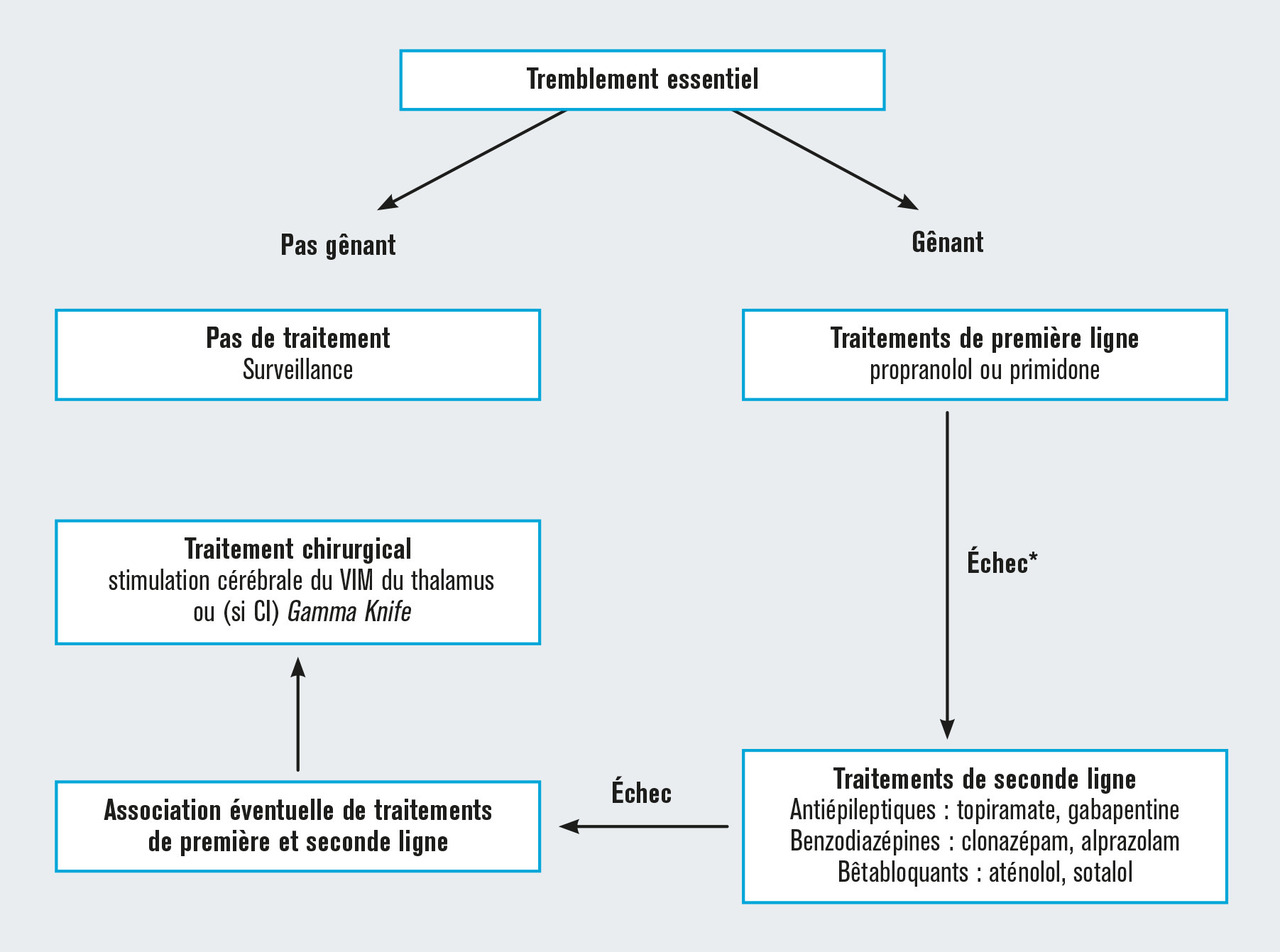
Tremblement essentiel
Postural (serment, bretteur ;
Son évolution est lentement progressive. Toutefois, lorsqu’il devient intense, il peut être source de handicap social et fonctionnel majeur, en particulier chez le sujet âgé, sa fréquence diminuant et son amplitude augmentant au cours du temps.
À ce jour, les 2 médicaments les plus efficaces sont le propranolol (40-320 mg/j) ou les barbituriques : primidone (250 à 750 mg/j). Recommandés en 1re intention, ils contrôlent le tremblement s’il n’est pas trop sévère (
En cas d’échec (30 % des patients), des options de seconde ligne ont montré un intérêt au cas par cas : antiépileptiques (topiramate [200-400 mg/j], gabapentine [800-2400 mg/j]), autres bêtabloquants (aténolol, sotalol), benzodiazépines (alprazolam, 0,75-1,5 mg/j). Le choix de l’antitrémorigène doit tenir compte des inter- actions médicamenteuses et des antécédents.
Dans les formes sévères et résistantes, une approche neurochirurgicale (stimulation thalamique du noyau ventral intermédiaire ou thalamotomie par radiochirurgie Gamma Knife) peut être discutée (amélioration > 50 %). L’injection de toxine botulique est envisageable pour traiter les tremblements du chef (muscles rotateurs) ou laryngés (corde vocale).
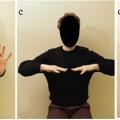
Tremblements médicamenteux
Tremblement cérébelleux
Principales étiologies : sclérose en plaques (SEP), séquelles de traumatisme crânien, affections dégénératives (atrophies cérébelleuses acquises ou héréditaires), lésions vasculaires ou toute autre atteinte structurale du cervelet et de ses voies de sortie.
En dehors de la prise en charge de la cause éventuelle, son traitement est extrêmement difficile car il répond peu ou pas aux médicaments. Le tremblement atteignant surtout le bras, les injections de toxine botulique dans les muscles rotateurs du bras au niveau de l’épaule ont une certaine efficacité. La stimulation thalamique est parfois proposée, mais elle est moins efficace que dans le tremblement essentiel ou parkinsonien.
Autres tremblements d’action (plus rares)
La prise en charge, multidisciplinaire, implique neurologue, psychiatre et rééducateur (kinésithérapeute).
Le tremblement orthostatique primaire survient en station debout immobile et disparaît à la marche ou en position assise. Il affecte les membres inférieurs et le tronc, générant souvent une instabilité. On peut le retrouver aux membres supérieurs si on demande au patient de s’appuyer sur une table.
Enregistré en électrophysiologie, il a une fréquence pathognomonique comprise entre 14 et 18 Hz. Le clonazépam est la molécule la plus efficace (posologie : jusqu’à 5 ou 6 mg/j à vie, selon la tolérance).
Celui en orthostatisme, secondaire, diffère du précédent par une fréquence plus lente (4-13 Hz), une régularité moindre, une synchronie absente entre les membres inférieurs. L’instabilité est moins courante, le tremblement plus souvent ressenti, et la marche peut être affectée. Il est parfois observé chez les parkinsoniens : dans ce cas, il est dopa-sensible.
Le tremblement mésencéphalique (ou de Holmes) est de faible fréquence (3-4 Hz), touche les muscles proximaux et axiaux et survient au repos et à l’action ; il est souvent post-lésionnel et implique le tronc cérébral (noyau rouge). Il s’apparente au tremblement cérébelleux.
Enfin, le dystonique est plutôt irrégulier, associé à des contractions prolongées, involontaires des muscles d’une ou de plusieurs parties du corps. Il se manifeste habituellement lors de l’exécution de certaines tâches (écrire, jouer de la musique).
Conduite à tenir
– personnels :
. pathologies pouvant être à l’origine du tremblement : insuffisance rénale (via un trouble hydro-électrolytique), hépatocellulaire, dysthyroïdie, etc. ;
. troubles psychiatriques évocateurs soit d’une iatrogénie (neuroleptiques, antidépresseurs), soit d’un tremblement fonctionnel ;
. maladies contre-indiquant certaines thérapeutiques (propranolol ou primidone) ou imposant une vigilance lors de leur utilisation : cardiopathie, asthme, diabète…
– familiaux :
. tremblement postural et d’action chez plusieurs membres de la famille (évoquant un tremblement essentiel) ;
. syndrome parkinsonien chez d’autres personnes de la famille : argument pour une MP génétique.
Il faut établir la liste exhaustive des traitements et la chronologie d’installation du tremblement par rapport à leur initiation. Attention à la prise de neuroleptiques, parfois cachée (tel que Théralène) !
Retracer l’histoire de la maladie est capital :
– circonstances de survenue :
. début brutal = origine vasculaire ou fonctionnelle ;
. contexte : AVC, SEP, traumatisme crânien ;
. âge : patient jeune sans antécédent et avec histoire familiale = tremblement essentiel ;
– mode de vie : prise excessive de caféine, d’alcool, usage de toxiques ;
– facteurs agissant sur le tremblement :
. amélioré avec la consommation d’alcool = tremblement essentiel ;
. aggravé par les activités nécessitant une concentration importante = MP ;
– signes associés décrits par le patient :
. troubles de la marche ou de la parole (MP) ;
. palpitations, perte de poids et autres signes évocateurs d’hyperthyroïdie ;
– retentissement fonctionnel : gêne dans les activités de la vie quotidienne et professionnelle. C’est cet aspect qui conditionne la mise en route ou non d’un traitement spécifique.
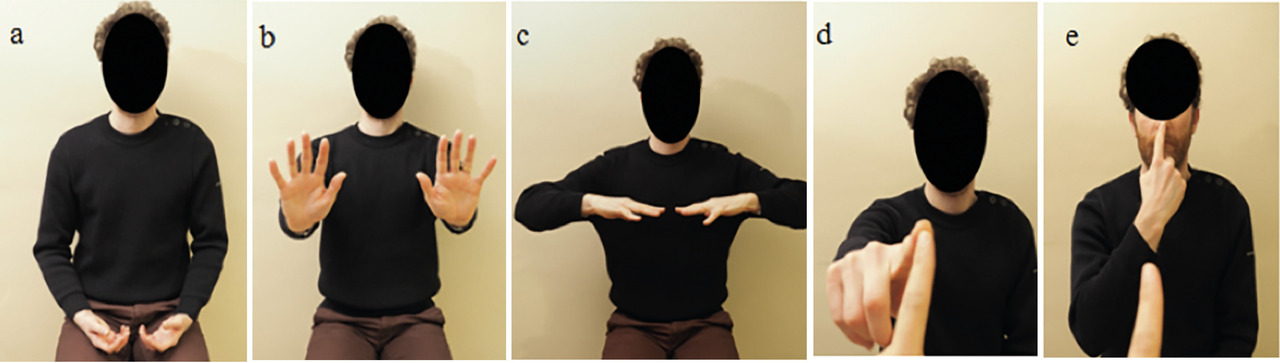
À l’examen clinique, on précise le mode d’activation du tremblement à l’aide de diverses manœuvres (
Topographie et fréquence du tremblement sont évocatrices :
– début unilatéral limité à un doigt ou une main : suspecter une MP ; bilatéral : plutôt en faveur d’une origine médicamenteuse ou métabolique ;
– touchant chef et voix : essentiel ;
– lèvres, menton ou langue : parkinsonien ;
– lent et proximal : cérébelleux ou rubral ;
– rapide et distal : médicamenteux ; essentiel du sujet jeune.
Enfin, on recherche des signes associés orientant le diagnostic : syndrome parkinsonien ou cérébelleux, troubles cognitifs.
En cas d’arguments cliniques forts pour un tremblement essentiel, un traitement de première ligne par propranolol ou primidone peut être prescrit par le médecin traitant, en l’absence de contre-indication. à maintenir aussi longtemps qu’il est efficace et bien toléré.
Dans les autres situations, si une cause évidente n’est pas retrouvée, un bilan de routine est à effectuer, afin d’éliminer rapidement une étiologie curable : ionogramme sanguin, calcémie, albuminémie, magnésémie, TSH, bilan hépatique et rénal, vitamine B12, sérologie VIH (en fonction du contexte clinique), lithémie (si le patient est sous lithium).
Signes neurologiques focaux
Suspicion de maladie de Parkinson idiopathique
Doute diagnostique
Retentissement fonctionnel important du tremblement et absence d’efficacité du traitement
Tremblement dystonique ou invalidant du chef (pour injections de toxine botulique).
Myoclonie : contractions musculaires brusques et brèves touchant un fragment de muscle, un muscle entier, voire plusieurs muscles.
Tic : mouvements involontaires, soudains, brefs, intermittents, stéréotypés, répétés. Ils peuvent être transitoirement contrôlés par la volonté, mais au prix d’une tension intense, avec en général un phénomène de rebond.
Chorée : mouvements spontanés, rapides, irréguliers, d’assez grande amplitude, arythmiques, survenant sur un fond d’hypotonie, dépourvus de finalité.
Ballisme : mouvements de très grande amplitude, proximaux.
Dystonie : contraction musculaire involontaire prolongée, responsable de mouvements répétitifs (souvent en rotation) ou de postures anormales.
Un tremblement de repos pur évoque fortement une maladie de Parkinson.
Les causes iatrogènes doivent être systématiquement recherchées. En cas de tremblement essentiel gênant, un traitement par propranolol ou primidone peut être proposé.
Quand adresser le patient en consultation de neurologie ?
Signes neurologiques focaux
Suspicion de maladie de Parkinson idiopathique
Doute diagnostique
Retentissement fonctionnel important du tremblement et absence d’efficacité du traitement
Tremblement dystonique ou invalidant du chef (pour injections de toxine botulique).
Mouvements anormaux : en bref
Myoclonie : contractions musculaires brusques et brèves touchant un fragment de muscle, un muscle entier, voire plusieurs muscles.
Tic : mouvements involontaires, soudains, brefs, intermittents, stéréotypés, répétés. Ils peuvent être transitoirement contrôlés par la volonté, mais au prix d’une tension intense, avec en général un phénomène de rebond.
Chorée : mouvements spontanés, rapides, irréguliers, d’assez grande amplitude, arythmiques, survenant sur un fond d’hypotonie, dépourvus de finalité.
Ballisme : mouvements de très grande amplitude, proximaux.
Dystonie : contraction musculaire involontaire prolongée, responsable de mouvements répétitifs (souvent en rotation) ou de postures anormales.
Elias WJ, Shah BB. Tremor. JAMA 2014;311:948-54.
Pipis M, Dehabadi M, Matthews E, Gould L. Tremor. BMJ 2013;347:f7200.
HAS. Maladie de Parkinson. Guide du parcours de soins. Septembre 2016.
Thobois S, Danaila T, Scheiber C, Broussolle E. Place de l’imagerie dans les syndromes parkinsoniens. La Lettre du Neurologue 2014;XVIII:12-8.
Garcin B. Motor functional neurological disorders: An update. Rev Neurol (Paris) 2018;174:203-11.

 Encadrés
Encadrés