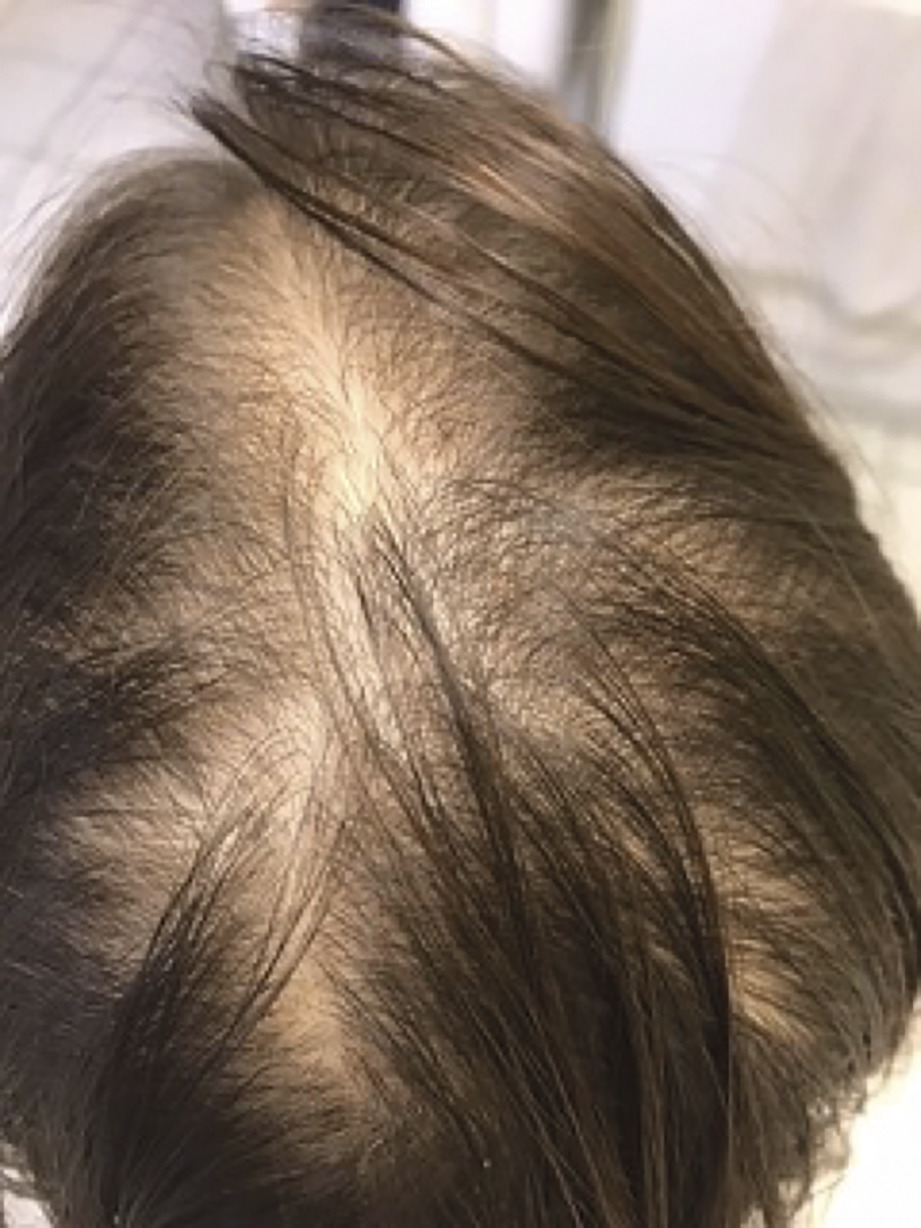
Marion, âgée de 11 ans et 4 mois, consulte pour une perte de cheveux marquée et un ralentissement de sa croissance staturale.
À l’interrogatoire : asthénie peu intense, pas d’antécédent médico-chirurgical ni de trouble digestif.
À l’examen : teint cireux, trouble des phanères et cassure franche de la courbe de croissance depuis 2 ans, avec perte de 2 dérivations standard (DS) sur le plan staturo-pondéral.
Au bilan biologique : TSH > 100 UI/mL, anémie modérée, IgF1 normal, T4 indétectable, anticorps anti-TPO positifs et anti-récepteurs à la TSH négatifs. L’âge osseux retrouve un retard de 1 an. L’échographie met en évidence une thyroïde plutôt petite avec un parenchyme finement hétérogène, non nodulaire.
Le diagnostic de thyroïdite lymphocytaire chronique (variante de la maladie de Hashimoto) est retenu. Un traitement substitutif par lévothyroxine est débuté à la dose de 3 µg/kg/j.
À l’interrogatoire : asthénie peu intense, pas d’antécédent médico-chirurgical ni de trouble digestif.
À l’examen : teint cireux, trouble des phanères et cassure franche de la courbe de croissance depuis 2 ans, avec perte de 2 dérivations standard (DS) sur le plan staturo-pondéral.
Au bilan biologique : TSH > 100 UI/mL, anémie modérée, IgF1 normal, T4 indétectable, anticorps anti-TPO positifs et anti-récepteurs à la TSH négatifs. L’âge osseux retrouve un retard de 1 an. L’échographie met en évidence une thyroïde plutôt petite avec un parenchyme finement hétérogène, non nodulaire.
Le diagnostic de thyroïdite lymphocytaire chronique (variante de la maladie de Hashimoto) est retenu. Un traitement substitutif par lévothyroxine est débuté à la dose de 3 µg/kg/j.
Discussion
C’est la cause la plus fréquente d’hypothyroïdie acquise chez l’enfant et l’adolescent. Sa prévalence varie de 3 à 8,2/1 000 enfants, selon la localisation géographique. Plutôt rare en France, elle est relativement fréquente en Europe du Nord et aux états-Unis. Elle apparaît le plus souvent entre 11 et 18 ans, avec un pic vers 10-12 ans, chez les filles dans la grande majorité des cas (90-95 %). Des antécédents familiaux de thyroïdite sont retrouvés chez 30 à 40 % des patients.
Le goitre, présent dans deux tiers des cas,est le mode de découverte le plus fréquent. Il est diffus, de volume modéré et de consistance ferme, indolore, homogène, isolé et non compressif. On note parfois un ganglion isthmique central typique. Les symptômes sont le plus souvent frustes et peu spécifiques : nervosité, irritabilité, asthénie, céphalées, vertiges, dysphagie ou dysphonie, toux, sensation de compression cervicale, sueurs.
Le signe le plus évocateur d’hypothyroïdie chez l’enfant est le ralentissement de la vitesse de croissance staturale (surtout s’il est associé à une prise de poids) ; constipation, frilosité, diminution des performances scolaires, bradycardie sont fréquentes.
Le taux élevé d’anticorps anti-TPO confirme le diagnostic. La sécrétion des hormones thyroïdiennes peut être normale au moment du diagnostic ; une surveillance rapprochée est alors recommandée pour dépister l’apparition d’une hypothyroïdie.
L’âge osseux – évalué sur la radiographie de la main et du poignet gauche de face – est volontiers inférieur à celui chronologique.
L’échographie thyroïdienne, indispensable, retrouve le plus souvent une glande augmentée de volume et hypo-échogène de façon non homogène.
L’évolution vers une hypothyroïdie définitive est fréquente, mais une guérison spontanée est possible.
Le traitement hormonal substitutifpar L-thyroxine, thérapie de référence, fait diminuer le volume du goitre et améliore les signes cliniques.
En cas d’hypothyroïdie clinique ou biologique, il est indispensable. Si elle est compensée, les patients sont généralement traités afin de limiter le processus auto-immun.
La posologie dépend essentiellement de l’âge et de la sévérité. La clairance de la T4 étant plus importante chez l’enfant que chez l’adulte, la dose nécessaire est proportionnellement plus élevée. L’ajustement est fait selon l’évolution clinique et les dosages de TSH et de T4 libre. Le traitement est instauré initialement pour une durée de 2 ans, puis on peut tenter de l’arrêter sous surveillance clinique et biologique étroite.
Le suivi est essentiel : dosages de TSH et T4 libre trimestriels mais aussi évaluation de la croissance et de l’âge osseux.
Le goitre, présent dans deux tiers des cas,
Le signe le plus évocateur d’hypothyroïdie
Le taux élevé d’anticorps anti-TPO confirme le diagnostic. La sécrétion des hormones thyroïdiennes peut être normale au moment du diagnostic ; une surveillance rapprochée est alors recommandée pour dépister l’apparition d’une hypothyroïdie.
L’âge osseux – évalué sur la radiographie de la main et du poignet gauche de face – est volontiers inférieur à celui chronologique.
L’échographie thyroïdienne,
L’évolution vers une hypothyroïdie définitive est fréquente, mais une guérison spontanée est possible.
Le traitement hormonal substitutif
En cas d’hypothyroïdie clinique ou biologique, il est indispensable. Si elle est compensée, les patients sont généralement traités afin de limiter le processus auto-immun.
La posologie dépend essentiellement de l’âge et de la sévérité. La clairance de la T4 étant plus importante chez l’enfant que chez l’adulte, la dose nécessaire est proportionnellement plus élevée. L’ajustement est fait selon l’évolution clinique et les dosages de TSH et de T4 libre. Le traitement est instauré initialement pour une durée de 2 ans, puis on peut tenter de l’arrêter sous surveillance clinique et biologique étroite.
Le suivi est essentiel : dosages de TSH et T4 libre trimestriels mais aussi évaluation de la croissance et de l’âge osseux.
Pour en savoir plus
Ladsous M, Weneau JL. Hypothyroidie. Rev Prat 2018;68:211-8.