La possibilité d’administration de médications par voie transmuqueuse buccale est connue, mais peu utilisée en pratique. Les indications les plus classiques relèvent de situations où la rapidité d’action est requise. En pédiatrie, cette voie est ainsi utilisée pour l’administration du midazolam (Buccolam) dans le traitement de la crise d’épilepsie à domicile.1 Concernant la douleur cancéreuse, l’utilisation de la voie transmuqueuse buccale est réservée au fentanyl à libération immédiate pour le traitement des accès douloureux dits paroxystiques (accès s’installant en quelques minutes et de durée inférieure à 30 minutes).2 Une autre situation classique de ce mode d’administration est le traitement de l’angine de poitrine, avec l’utilisation de trinitrine (Natispray) par voie sublinguale.
Ces situations requièrent des modalités communes :
- une action immédiate (avec passage rapide dans la circulation sanguine) ;
- une utilisation simple, réalisable par le patient lui-même ou par un proche si besoin, sans l’intervention de professionnels du soin ;
- une « prescription anticipée », devançant un potentiel événement médical.
Trois propriétés pharmaco-chimiques nécessaires
Les molécules utilisables par voie transmuqueuse buccale doivent avoir trois propriétés chimiques pour permettre un passage rapide :3 elles doivent être de petite taille, lipophiles et faiblement ionisées au pH buccal (l’ionisation de la molécule est dépendante de la constante d’acidité [pKa] de la médication et du pH du milieu). Sous réserve de ces trois propriétés, l’absorption de la molécule active est possible rapidement à travers les couches de cellules épithéliales de la muqueuse, avant sa distribution dans l’organisme, par la circulation sanguine et sans premier passage hépatique.
Il est à noter que cette voie d’administration, lorsqu’elle est utilisable, est plus rapide que la voie orale ; l’absence de premier passage hépatique la rend également plus efficace.
Une option précieuse en fin de vie pour soulager les accès d’anxiété
Toutes les benzodiazépines ont les trois propriétés pharmacochimiques permettant une administration par voie transmuqueuse buccale, que la forme galénique utilisée soit prévue initialement pour être injectée ou pour être administrée par voie orale.
Pourtant, cette pratique est sous-utilisée dans des situations dans lesquelles les patients pourraient en tirer de nombreux bénéfices, notamment à domicile. L’apparition d’un accès d’angoisse chez un malade en fin de vie, en incapacité de prendre un médicament par voie orale, requiert en général l’utilisation d’une médication rapidement active et facilement administrable, y compris par les proches si besoin. Ces situations sont courantes en fin de vie, dans un contexte de troubles de la déglutition liés à une asthénie majeure, à une pathologie neurologique, ou lorsque la prise orale est impossible du fait de vomissements.
L’utilisation de la voie transmuqueuse buccale a alors de nombreux avantages :
- elle ne nécessite pas l’intervention d’un professionnel ; le soulagement peut donc être rapide à domicile ; le coût pour la société est moindre ;
- les benzodiazépines utilisables, notamment toutes celles disponibles sous forme de comprimés destinés habituellement à la voie orale, sont bien connues des médecins de ville ; ceci augmente largement les chances que le médecin prescrive une posologie adaptée au patient, permettant de calmer suffisamment l’accès d’anxiété sans pour autant priver le malade de sa conscience et de ses capacités de communication ;
- le délai d’action de la molécule est rapide (donc utilisable en urgence si nécessaire).
Voie injectable à domicile : une pratique courante qui a pourtant ses limites
Lorsque la voie orale n’est plus possible et faute d’utiliser la voie transmuqueuse buccale, l’immense majorité des médecins optent pour une voie d’abord veineuse ou sous-cutanée. Les benzodiazépines utilisables par voie injectable sont au nombre de quatre :
- le clorazépate (Tranxène), dont la demi-vie est de 30 à 50 heures ;
- le diazépam (Valium), dont la demi-vie est de 32 à 47 heures ;
- le clonazépam (Rivotril), dont la demi-vie est de 30 à 40 heures ;
- le midazolam (Hypnovel), dont la demi-vie est de 1,5 à 2,5 heures.
Pourtant, l’utilisation de ces benzodiazépines injectables a des inconvénients, particulièrement dans l’exercice de la médecine de ville.
Limites de la disponibilité des soignants à domicile
L’administration d’une benzodiazépine injectable en prescription anticipée, pour le traitement des accès d’anxiété à domicile, se heurte à la faible disponibilité du personnel soignant. L’accès d’anxiété peut survenir de jour comme de nuit, en semaine comme le week-end, ce qui ne garantit en rien une réponse rapide et donc adaptée de la part des soignants libéraux. Au-delà du temps de latence parfois long, qui ne permet pas un soulagement rapide du patient, ces situations sont aussi une source de stress pour l’entourage.
Des demi-vies d’élimination soit très longues, soit très courtes
Les trois benzodiazépines injectables à demi-vie longue (clorazépate, diazépam, clonazépam) exposent le patient à un risque de sédation, le privant de sa vie relationnelle, et ce de façon prolongée, en cas de posologie excessive ou d’administrations répétées (effet cumulatif).4
La demi-vie courte du midazolam peut parfois être adaptée à un bref épisode d’anxiété ; ce n’est pas le cas si la durée de l’accès est de plusieurs heures, par exemple. En cas de fond anxieux à traiter, la brièveté de la demi-vie du midazolam requiert la mise en place d’un pousse-seringue électrique pour obtenir un débit continu. La prescription de cette molécule n’est pas forcément habituelle pour le médecin de ville, et la mise en place du pousse-seringue est chronophage (prescriptions pour le pharmacien, pour l’infirmière et pour le prestataire).
Voie veineuse non toujours possible en cas d’état général altéré
En outre, la voie veineuse n’est pas toujours techniquement possible dans un contexte de capital veineux précaire. L’alternative pour le traitement des accès anxieux est la voie sous-cutanée directe, assez répandue dans la pratique. Toutefois, excepté pour le midazolam, une telle utilisation relève d’un accord professionnel, mais avec un faible niveau de preuve.5
Quelle benzodiazépine utiliser ?
Toutes les benzodiazépines possèdent les caractéristiques pharmacologiques permettant une administration par voie transmuqueuse buccale, quelle que soit leur galénique (en comprimé ou sous forme injectable). Tenant compte des inconvénients liés à la demi-vie des formes injectables, les comprimés sont habituellement préférés : oxazépam (Seresta), alprazolam (Xanax), bromazépam (Lexomil) ou lorazépam (Témesta). En institution, le midazolam (Hypnovel) est parfois utilisé, notamment lorsque son délai d’action très rapide et sa durée d’action courte sont requis.
Voie sublinguale ou gingivolabiale ?
Deux voies transmuqueuses buccales peuvent être utilisées : sublinguale et gingivolabiale (appelée aussi gingivobuccale).
L’utilisation de la voie sublinguale a l’inconvénient de procurer éventuellement un mauvais goût (essentiellement lorsqu’une forme injectable est administrée). Par ailleurs, une stase salivaire, ou au contraire une trop grande sécheresse de la muqueuse, peut diminuer l’absorption médicamenteuse.
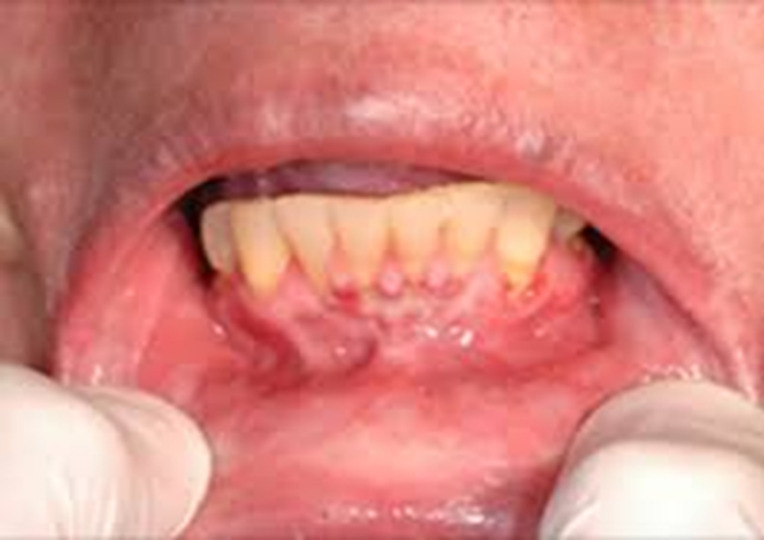
La pratique courante relève davantage de l’utilisation de la voie gingivolabiale, qui n’a pas ces inconvénients ; la médication est alors posée entre la gencive et les lèvres.
Modalités pratiques de la voie gingivolabiale
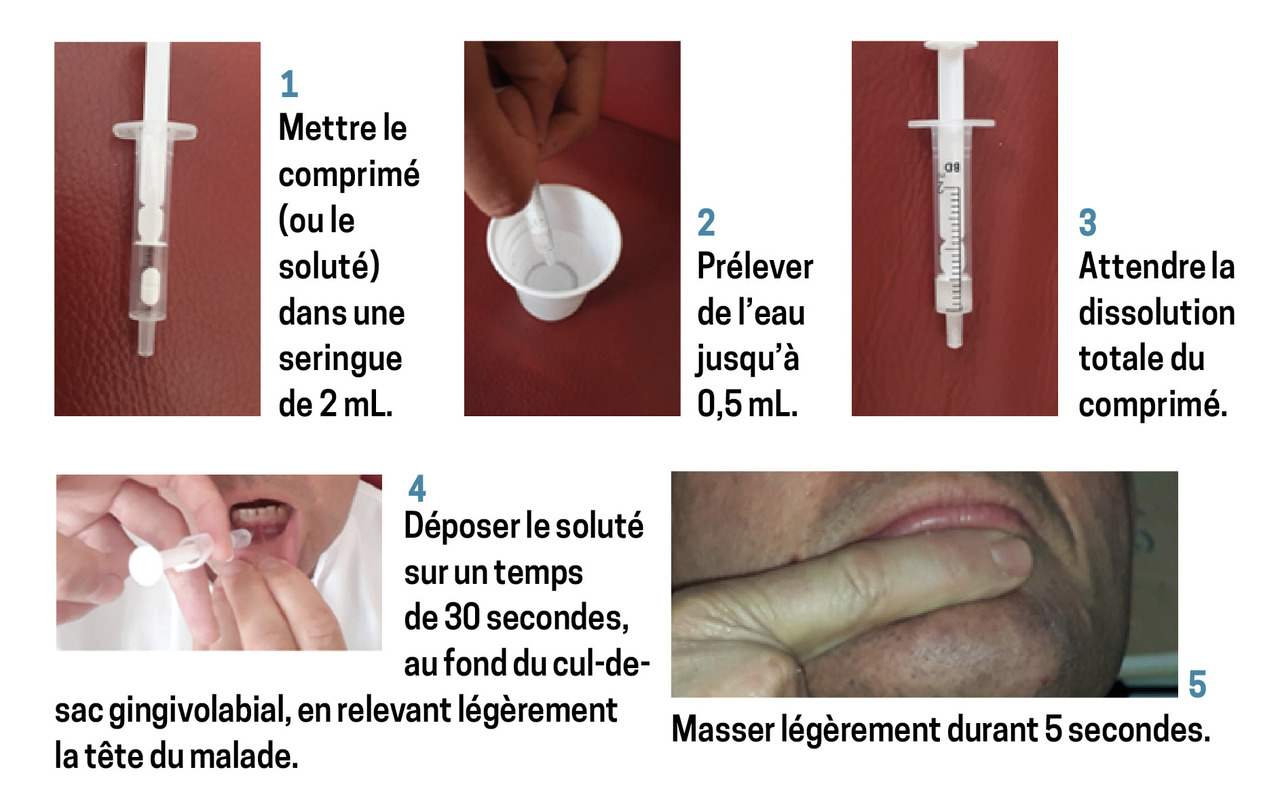
La médication est à dissoudre dans de l’eau. Dans la mesure du possible, la quantité de liquide obtenu ne doit pas dépasser 0,5 mL ; pour cela, le plus adapté est d’utiliser une seringue de 2 mL. Après en avoir retiré le piston, le comprimé est inséré dans la seringue. Le volume de la seringue est complété avec de l’eau pour un volume total (comprimé + eau) de 0,5 mL. Une fois le comprimé dissous (habituellement en quelques dizaines de secondes), le soluté est déposé lentement (pour éviter les éclaboussures) au niveau du sillon gingivolabial (fig. 1).
En pratique, tous les patients retournant à domicile pour des soins palliatifs ont des prescriptions à appliquer uniquement à la demande, en cas de survenue d’un inconfort significatif. Parmi ces prescriptions dites « anticipées » figurent celles qui concernent l’anxiété. La prescription est celle de la benzodiazépine choisie, sous forme de comprimé, en stipulant qu’elle est à administrer par voie orale si possible et/ou par voie gingivolabiale si la voie orale n’est pas ou ne devient plus possible. La préparation et l’administration du soluté peuvent être confiées à l’infirmier ou aux proches du patient. Des seringues de 2 mL doivent être prescrites et il est utile de fournir la fiche pratique sur les modalités d’utilisation de la voie gingivale (fig. 2). Une démonstration auprès des proches peut être proposée.
Douleurs : les opiacés sont-ils utilisables par voie transmuqueuse buccale ?
Seuls les opiacés possédant les trois propriétés déjà évoquées sont utilisables par voie transmuqueuse buccale.
La morphine et l’oxycodone sont peu lipophiles. Cette voie n’est donc pas recommandée pour ces molécules (y compris pour la morphine sous forme de gouttes d’Oramorph et pour l’oxycodone orodispersible).6
Le fentanyl, très lipophile, est l’opiacé le plus couramment administré par voie transmuqueuse,7 soit buccale (Abstral, Actiq, Breakyl, Effentora, Recivit), soit nasale (Instanyl, Pecfent). La demi-vie courte de cet opiacé le fait réserver aux douleurs dites paroxystiques (accès survenant sur un fond stable et ne durant pas plus de 30 minutes).
La buprénorphine en comprimés (Temgesic) a une forme galénique prévue d’emblée pour une administration sublinguale.
La méthadone a les trois propriétés biochimiques qui permettent théoriquement une utilisation par voie transmuqueuse. Toutefois, aux doses prescrites pour le traitement de la douleur cancéreuse, il n’est pas possible de diluer le contenu des gélules dans le petit volume d’eau requis pour cette voie d’administration, ni d’utiliser la forme sirop qui s’avère trop diluée.
Autres conditions d’utilisation de la voie gingivale : l’exemple de la gériatrie
Monsieur T., patient âgé de 94 ans vivant en établissement d’hébergement pour personnes âgées dépendantes (Ehpad), a pour seul traitement de fond un comprimé d’oxazépam (Seresta) 10 mg le soir, pris tous les jours, depuis plusieurs années. La survenue d’un accident vasculaire cérébral ischémique entraîne une aphasie et une disparition du réflexe de déglutition, malgré un état de vigilance intact. Le médecin traitant prescrit une perfusion sous-cutanée pour hydrater le patient et remplace la prescription antérieure d’oxazépam par du diazépam (Valium) par voie sous-cutanée (une injection par jour). Devant le haut risque de sédation par cette médication à demi-vie longue, il est proposé au médecin coordinateur de l’Ehpad d’arrêter le diazépam et de reprendre, par voie gingivolabiale, l’oxazépam, médication quotidienne du patient parfaitement adaptée jusque-là. Quelques jours plus tard, le patient retrouve son réflexe de déglutition et la parole. L’oxazépam a alors pu être repris par voie orale, et non plus par voie transmuqueuse.
Cette vignette clinique élargit l’utilisation de la voie gingivolabiale au traitement de fond par benzodiazépine et non seulement au traitement des accès, et pas uniquement pour des patients en fin de vie.
Que dire à vos patients ?
La voie transmuqueuse permet un passage très rapide de certains médicaments dans la circulation sanguine.
Elle possède plusieurs avantages, notamment le fait de pouvoir être utilisée en autonomie, à domicile.
Des prescriptions dites « anticipées » peuvent être faites pour devancer la survenue d’un événement médical significatif.
Face à la douleur et à l’anxiété, des solutions existent ; tout inconfort doit être signalé à l’équipe soignante.
2. Guirimand F. Le fentanyl en soins palliatifs : de la pharmacologie à la clinique. Med Palliat 2011;10(6):296-305.
3. Motwani JG, Lipworth BJ. Clinical pharmacokinetics of drugs administered buccally and sublingually. Clin Pharmacokinet 1991;21(2):83-94.
4. Keesmann K. Confusion entre anxiolyse et sédation dans certaines situations en phase terminale ? Med Pal 2012;11(4):173-80.
5. Morisson S, Vassal P, Rochas B, et al. Médicaments administrables par voie sous-cutanée en soins palliatifs : revue de la littérature et recommandations. Med Pal 2012;11(1):39-49.
6. Association des pharmaciens des établissements de santé du Québec. Guide pratique des soins palliatifs: gestion de la douleur et autres symptômes. 5e édition. Chapitre : Voies innovantes. Montréal: APES, 2019.
7. Haute Autorité de santé. Les médicaments des accès douloureux paroxystiques du cancer. Évaluation des technologies de santé. Juin 2014.

 Encadrés
Encadrés