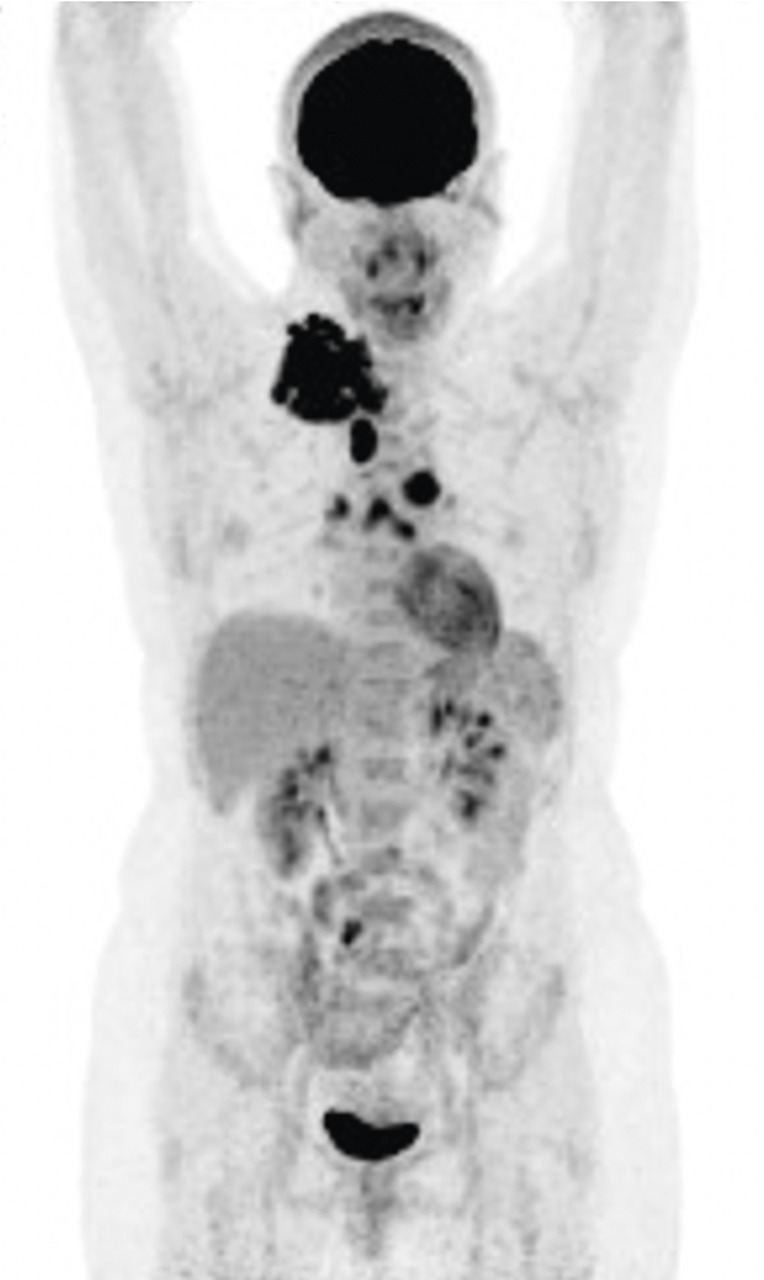
Présentation clinique du lymphome de Hodgkin, le plus souvent stéréotypée
Lors de la découverte d’un syndrome tumoral chez un adulte jeune, les adénopathies sont dures, indolores, de taille inégale, sans caractère inflammatoire. Elles peuvent être douloureuses à l’ingestion d’alcool, élément quasiment pathognomonique d’un diagnostic de lymphome de Hodgkin. Cette présentation « typique » conduit assez rapidement à un avis spécialisé en hématologie et une biopsie ganglionnaire est organisée.
Dans les formes supradiaphragmatiques, un syndrome tumoral profond avec la présence d’adénopathies médiastinales peut être révélé par des signes thoraciques atypiques (toux, dyspnée, douleurs, syndrome cave supérieur). Cette présentation conduit, surtout chez l’adulte jeune, à la réalisation d’un bilan iconographique avec une radiographie pulmonaire pouvant rapidement être complétée par un scanner. Un prurit inexpliqué, isolé, persistant doit faire évoquer un lymphome de Hodgkin, là encore surtout chez un adulte jeune : en cas de normalité de l’examen clinique et l’absence d’adénopathies superficielles, un complément d’examens est nécessaire (bilan biologique et iconographique qui peut débuter par une radiographie pulmonaire).
Certaines formes cliniques peuvent être plus complexes, notamment chez les patients plus âgés ou dans des situations spécifiques comme les patients séropositifs pour le virus de l’immunodéficience humaine (VIH). Les formes avec atteintes ganglionnaires supradiaphragmatiques cervicales, sus-claviculaires et médiastinales sont donc plus rares ; les adénopathies sont volontiers de plus petite taille, avec des atteintes plus disséminées (stade III de la classification d’Ann Arbor) [
La présence de signes généraux appelés « symptômes B », correspondant à de la fièvre, des sueurs profuses nocturnes ou un amaigrissement pouvant être important peuvent révéler un lymphome de Hodgkin. Ces symptômes sont souvent corrélés à la « masse tumorale » et donc volontiers associés à des formes plus disséminées. Ils ne sont cependant pas absolument spécifiques du lymphome de Hodgkin.
Des révélations biologiques s’accompagnent en général de points d’appel clinique : la présence d’un syndrome inflammatoire, des anomalies sur l’hémogramme en rapport avec le syndrome inflammatoire, une lymphopénie... Le taux de lactate déshydrogénase (LDH) est rarement très augmenté, comme cela peut être le cas dans les lymphomes non hodgkiniens de haut grade. Un syndrome d’activation macrophagique est rare mais possible dans des formes souvent très disséminées.
Des formes rares peuvent être révélées par des syndromes paranéoplasiques comme la présence de syndrome néphrotique qui peut précéder ou être contemporain du lymphome de Hodgkin.1 Le bilan de syndromes neurologiques paranéoplasiques, notamment les tableaux de dégénérescence cérébelleuse, peut révéler un lymphome de Hodgkin sans corrélation entre l’importance du tableau clinique neurologique et le stade.2
Diagnostic de certitude : l’histopathologie
La classification de l’Organisation mondiale de la santé distingue, d’une part, le lymphome de Hodgkin classique comprenant les formes scléronodulaire, à cellularité mixte, riche en lymphocytes et à déplétion lymphocytaire et, d’autre part, le lymphome de Hodgkin nodulaire à prédominance lymphocytaire (LHNPL). La prise en charge est identique, quelle que soit la forme histopathologique du lymphome de Hodgkin classique. En revanche, la prise en charge des LHNPL, beaucoup plus rares que les lymphomes de Hodgkin classiques, est très spécifique, d’où l’importance de bien les identifier sur le plan diagnostique.3
Bilan d’extension : l’imagerie permet de s’affranchir du bilan médullaire
Grâce aux données obtenues par la tomographie par émission de positons/tomodensitométrie (TEP/TDM), il n’est pas nécessaire de réaliser de bilan médullaire (myélogramme et biopsie ostéomédullaire) au moment de la prise en charge initiale. Cela permet d’éviter un geste qui peut être douloureux et dont les résultats ne modifient pas la décision thérapeutique.
Une radiographie pulmonaire de face permet de mesurer le rapport médiastino-thoracique dans les formes localisées (stade I et II de la classification d’Ann Arbor) et d’adapter le traitement (notamment le nombre et l’intensité des cures de chimiothérapie et les doses de radiothérapie).
Les examens biologiques à réaliser sont assez simples (
Bilan préthérapeutique
La question de la préservation de la fertilité doit être abordée avec la patiente ou le patient (voir l’article « Troubles de la fertilité et gonadiques chez les patients atteints d’un lymphome de Hodgkin »,
Chez les patients les plus âgés, il est fortement recommandé de demander une évaluation gériatrique. Les scores obtenus sur des échelles spécifiques permettent d’anticiper d’éventuelles toxicités aiguës et d’adapter les thérapeutiques.
Classification d'Ann Arbor
Stade I : atteinte d’une seule aire ganglionnaire
Stade II : atteinte de plusieurs aires ganglionnaires du même côté du diaphragme
Stade III : atteinte d’aires ganglionnaires des deux côtés du diaphragme
Stade IV: au moins une localisation extraganglionnaire
A: aucun signe
B (signes généraux) : au moins un signe (fièvre, sueurs profuses, perte de plus de 10 % du poids)
La rate et les amygdales sont considérées comme des aires ganglionnaires
Le sigle E peut être accolé aux stades I à II :
Cela est le cas avec un stade IE : une seule localisation tumorale extra-ganglionnaire et limitée (exemple: atteinte pulmonaire unique ; atteinte thyroïdienne unique),
Stade IIE: atteinte thyroïdienne avec atteinte ganglionnaire cervicale de contiguïté.
L’atteinte de la moelle osseuse, même comme seule localisation, est considérée comme un stade IV.
2. Briani C, Vitaliani R, Grisold W, Honnorat J, Graus F, Antoine JC, et al. Spectrum of paraneoplastic disease associated with lymphoma. Neurology 2011;76(8):705-10.
3. Eichenauer DA, Engert A. How I treat nodular lymphocyte-predominant Hodgkin lymphoma. Blood 2020;136(26):2987-93.
4. Klimm B, Goergen H, Fuchs M, von Tresckow B, Böll B, Meissner J, et al. Impact of risk factors on outcomes in early-stage Hodgkin’s lymphoma: An analysis of international staging definitions. Ann Oncol 2013;24(12):3070-6

 Encadrés
Encadrés