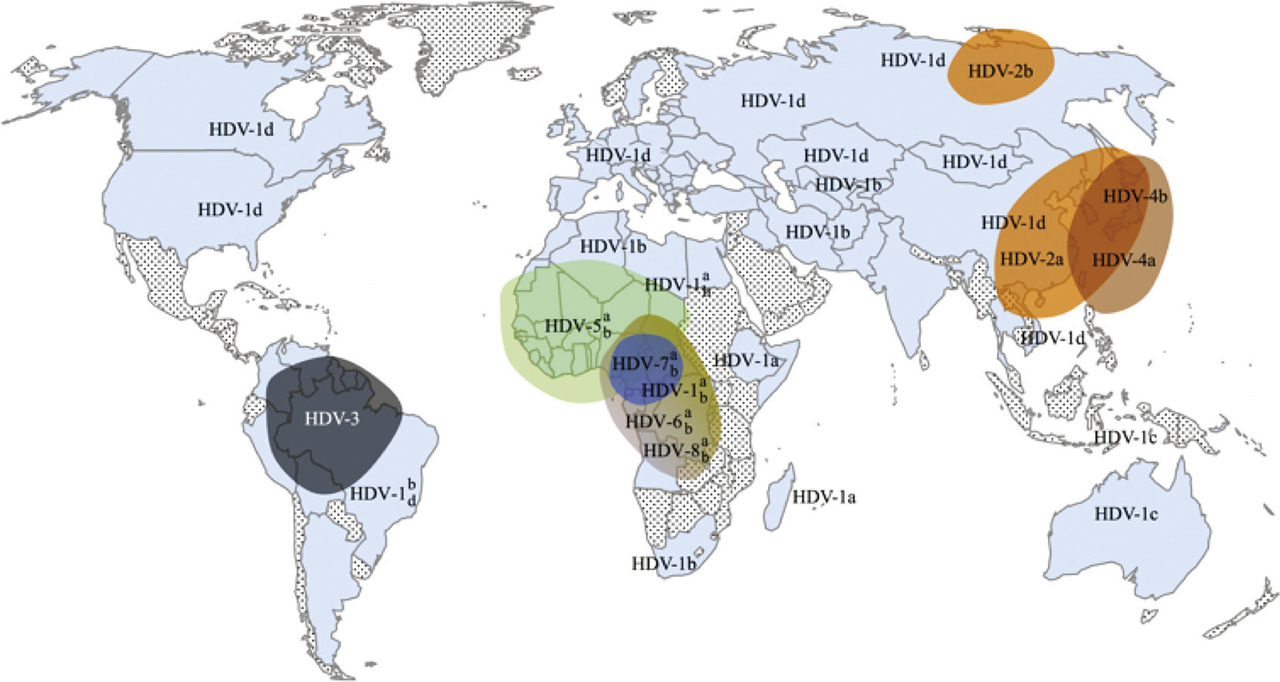
Le virus de l’hépatite Delta ou D (VHD) est un virus satellite du virus de l’hépatite B (VHB). C’est un petit virus de 36 nm de diamètre, constitué d’un génome à ARN simple brin de polarité négative de 1 700 paires de bases environ. Il forme avec les deux isoformes de la protéine Delta (la petite ou p24 et la grande ou p27) une ribonucléoprotéine Delta. Cette dernière est ensuite enveloppée par les particules d’enveloppes vides (antigène HBs) du VHB auxiliaire pour former les virions Delta. La réalité de l’infection par le VHD dans le monde à ce jour est mal connue. On estime qu’environ 15 à 20 millions d’individus dans le monde seraient infectés par ce virus, avec des prévalences très variables selon les régions. L’Afrique subsaharienne et centrale, le bassin amazonien (Brésil, Pérou, Venezuela et Colombie), les îles du Pacifique et le Vietnam seraient des zones de forte endémie du VHD, de même que la Turquie, le sud de l’Italie, les républiques de l’ex-Union soviétique et surtout la Mongolie. Des zones de moyenne endémie ou d’endémie intermédiaire ont été proposées, cependant des données manquent pour beaucoup de régions du monde. L’Amérique du Nord ou l’Australie, de même que l’Europe du Nord et de l’Ouest seraient au contraire des zones de faible endémie1 où l’infection est liée principa- lement à des patients venant de zones de forte d’endémie. Cette classification déjà ancienne repose sur le dépistage des anticorps anti-VHD totaux sériques chez les patients infectés. Cependant, la présence des anticorps ne signifie pas forcément réplication virale. Aussi, toutes ces données devront être reconsidérées à l’aide d’outils diagnostiques sérologiques et moléculaires validés, car le VHD est caractérisé par une grande variabilité génétique en huit génotypes distincts (numérotés de 1 à 8), avec plusieurs sous-génotypes au sein de ces génotypes(
Transmission
La transmission du VHD se fait comme pour le VHB, par voie parentérale ou sexuelle mais aussi par voie materno-fœtale, même si cette dernière semblerait être moins efficace que pour le VHB, et pendant la période périnatale. L’infection par le VHB et le VHD peut être simultanée : on parle alors de co-infection, signifiant à la fois une hépatite aiguë B (attestée par la positivité de l’antigène HBs et des anticorps immunoglobulines [Ig] M anti-HBc) et des anticorps anti-VHD. Elle peut être limitée et spontanément résolutive avec élimination des deux virus, ou au contraire fulminante, avec une prévalence de 2 à 10 % selon les études contre 1 % pour le VHB seul. Dans 20 à 30 % des cas, cependant, l’évolution vers la chronicité peut être observée. Cependant, l’infection par le VHD survient le plus souvent chez un patient déjà infecté de façon chronique par le VHB : on parle alors de surinfection Delta. La surinfection peut se traduire par une hépatite fulminante dans 15 % des cas environ ou évoluer vers l’hépatite chronique Delta dans 80 % des cas, avec aggravation des lésions hépatiques et évolution plus rapide (de 5 à 10 ans) vers la cirrhose et le carcinome hépatocellulaire.3Ces données indiquent que le diagnostic d’infection par le VHD doit donc obligatoirement être réalisé chez tous les patients ayant un antigène HBs positif.
Comment faire le diagnostic ?
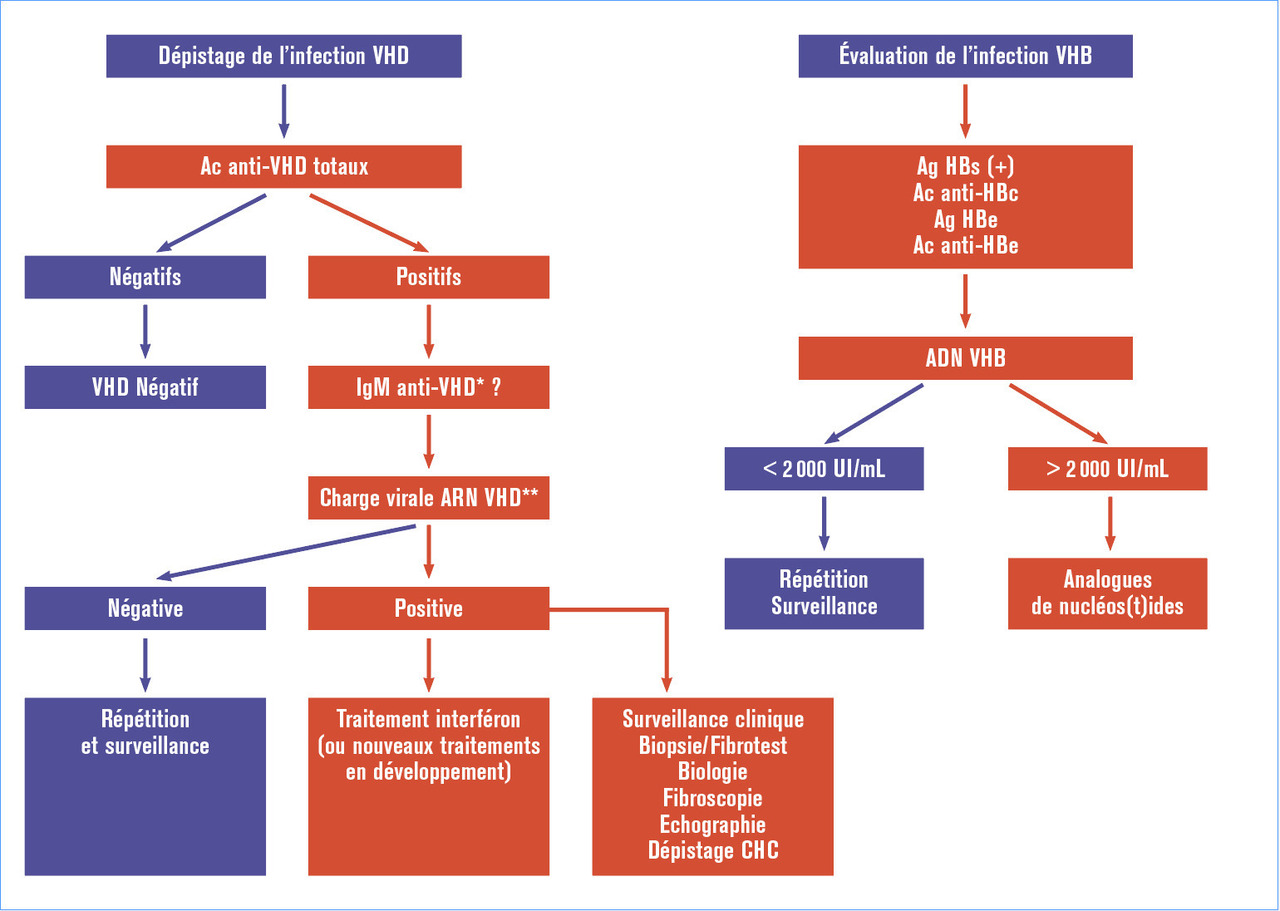
Le diagnostic d’infection par le VHD repose en première intention sur la recherche des anticorps totaux anti-VHD sériques (dosant principalement les IgG), à l’aide de kits commerciaux disponibles qui donnent des résultats comparables d’après les différents contrôles nationaux et internationaux organisés (
Quelle prise en charge ?
La recherche des ARN Delta, et surtout la quantification de la charge virale ARN par reverse transcription polymerase chain reaction (RT-PCR) en temps réel, est le maître examen pour le diagnostic et la prise en charge des patients. Il permet de confirmer le caractère réplicatif de l’infection mais aussi de mesurer l’efficacité du traitement institué. Cependant, si un étalon VHD standard inter- national (Organisation mondiale de la santé) est disponible depuis 2013, peu de kits commerciaux permettent de quantifier de façon satisfaisante les souches virales du fait de la grande variabilité génétique des virus. En effet, des contrôles de qualité nationaux et internationaux organisés par le Centre national de référence (CNR) des hépatites B, C et Delta ont montré que la plupart des tests commerciaux et des techniques « maison » développés par comparaison aux résultats obtenus par la méthode consensus de référence développée par le CNR étaient incapables de quantifier ou sous-estimaient de façon très importante la charge virale chez des patients infectés par des souches africaines de génotypes 1, 5, 6, 7 et 8.4Les différents essais thérapeutiques de phase II en cours avec de nouvelles molécules anti-VHD, tels les inhibiteurs d’entrée du virus et les inhibiteurs de prénylation, ainsi que les polymères d’acides nucléiques ont démontré l’intérêt majeur de cet outil diagnostique.Le génotypage de la souche Delta infectante réalisé par séquençage nucléotidique et analyse phylogénétique2 n’a d’intérêt pour l’instant qu’en recherche appliquée. Des données personnelles récentes, à confirmer, montreraient une évolution plus grave de la maladie liée aux génotypes VHD-1 et VHD-5 (Roulot D. et Gordien E.). La charge virale du VHB est aussi un élément important du suivi des patients. Elle est souvent inhibée lors de la réplication du VHD et un rebond peut être observé sous traitement anti-VHD efficace. La quantification de l’ADN VHB permet aussi au clinicien de faire les choix thérapeutiques initiaux par analogues de nucléos(t)ides et/ou interféron alpha pégylé (et/ou nouveaux médicaments anti-VHD), en cas de réplication concomitante des deux virus ou de la prédominance de l’un d’eux. Enfin, plus récemment, plusieurs équipes ont montré l’intérêt de la cinétique de quantification de l’antigène HBs dans le suivi des patients infectés. Sa diminution, quoique très longue à être objectivée, serait un marqueur pronostique favorable de la résolution de l’infection VHB-VHD. En revanche, l’intérêt dans l’infection par le VHD des nouveaux marqueurs de l’infection par le VHB, tels les antigènes de capside et l’ARN VHB circulant, reste encore à évaluer.En conclusion, tous les patients infectés par le VHB doivent bénéficier du dépistage du VHD, car celui-ci est responsable d’une évolution péjorative de la maladie hépatique avec accélération de la fibrose, de la cirrhose et du carcinome hépatocellulaire. Seul un traitement long (au moins 48 semaines) par l’interféron alpha pégylé peut permettre d’espérer une guérison de l’infection chronique Delta chez cependant seulement 25 à 40 % des patients. Aussi, seuls la vaccination anti-VHB en amont et l’avènement de traitements anti-VHB efficaces dans le cadre des programmes nationaux et internationaux « HBV cure », couplés à des traitements anti-VHD spécifiques, permettront la prévention et l’éradication de l’infection VHB et du VHD, son virus satellite.
1. Rizzetto M. Hepatitis D virus: introduction and epidemiology. Cold Spring Harb Perspect Med 2015;5:a021576.
2. Le Gal F, Brichler S, Drugan T, et al. Genetic diversity and worldwide distribution of the deltavirus genus: a study of 2,152 clinical strains. Hepatology 2017;66:1826-41.
3. Farci P, Niro GA. Clinical features of hepatitis D. Semin Liver Dis 201;32:228-36.
4. Brichler S, Le Gal F, Neri-Pinto F, et al. Serological and molecular diagnosis of hepatitis delta virus infection: results of a French national quality control study. J Clin Microbiol 2014;52:1694-7.
5. Le Gal F, Brichler S, Sahli R, Chevret S, Gordien E. First international external quality assessment for hepatitis delta virus RNA quantification in plasma. Hepatology 2016;64:1483-94.