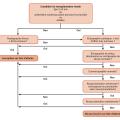
Information pré-transplantation précoce
Pour la transplantation rénale, l’existence actuelle d’un parcours de soins maladie rénale chronique (MRC) avec des infirmières dédiées, infirmières en pratique avancée (IPA) ainsi que l’existence de séances d’éducation thérapeutique dédiées permettent, dans la plupart des structures, une coordination de l’information. La démarche doit débuter au plus tard dès le stade 4 de la MRC (débit de filtration glomérulaire inférieur à 30 mL/min). La constitution précoce du dossier permet, dans ce cas, d’envisager une transplantation préemptive (avant la dialyse) recommandée par la Haute Autorité de santé (HAS) quand elle est possible.1 L’information aborde également les possibilités de greffe de donneur vivant, qui doit être privilégiée, selon la HAS, si un donneur potentiel se déclare.2
Peu de contre-indications à la rénale
Il y a assez peu de contre-indications formelles et définitives à la transplantation, en particulier rénale. Dans ce type de situation, il n’est probablement pas nécessaire d’entreprendre un bilan exhaustif. Dans le doute, l’équipe médicale responsable du patient peut prendre contact avec l’équipe de transplantation, parfois dans le cadre de réunions de concertation pluridisciplinaire (RCP) régionales, pour discuter du dossier en amont.
L’âge n’est plus en lui-même une contre-indication formelle à la transplantation rénale, la HAS ayant toutefois recommandé que l’orientation vers une équipe de transplantation reste exceptionnelle après 85 ans.2
Les contre-indications formelles comprennent le refus du patient, un cancer ou une pathologie de mauvais pronostic, un état cardiovasculaire incompatible avec l’anesthésie ou la chirurgie, une insuffisance respiratoire chronique sévère, des troubles cognitifs ou psychiatriques ou une toxicomanie rendant incertain le suivi des thérapeutiques.
Une obésité morbide peut contre-indiquer la transplantation ou faire discuter le recours à une chirurgie bariatrique en pré-transplantation.
Consultation préalable avec l’équipe de transplantation
Dans certains cas, pour les dossiers les plus difficiles, cette consultation peut être précoce, car pouvant conclure à une contre-indication définitive qu’il faut expliquer au patient.
Bilan pré-transplantation, l’exemple du rein
Anamnèse du receveur
Bilan biologique standardisé
Bilan immunologique pour évaluer le risque
La détermination du groupe sanguin ABO est indispensable, l’attribution des greffons se faisant, sauf dérogation, en isogroupe.
La détermination du groupe HLA (human leukocyte antigen) [première détermination et contrôle à une autre date], réalisée dans le laboratoire d’histocompatibilité du centre de transplantation, permet de tester le degré de compatibilité entre le donneur et le receveur qui est pris en compte en transplantation rénale dans le score d’attribution des greffons.
La recherche d’anticorps (Ac) anti-HLA permet de détecter dans le sérum des patients des anticorps préformés dans des circonstances d’immunisations préalables (transfusions sanguines, grossesses, transplantations antérieures). Sauf exception, le patient ne peut pas recevoir un greffon dont un ou plusieurs des déterminants HLA correspondent aux Ac détectés chez lui. La présence en nombre important d’Ac définit le degré d’immunisation du patient en attente. Un fort degré d’immunisation conduit souvent à un long temps d’attente.
Bilan cardiovasculaire indispensable
Concernant la pathologie coronarienne, la stratégie de dépistage a évolué ces dernières années et le recours à la coronarographie systématique des patients à risque a disparu. Les recommandations de l’European Renal Best Practice (ERBP) de 20133 sont actuellement en vigueur. En l’absence de facteur de risque chez un sujet jeune (de moins de 50 ans), une consultation cardiologique, une radiographie de thorax et un électrocardiogramme (ECG) de repos normaux permettent l’inscription sur la liste. En cas de facteurs de risque, une échographie cardiaque et une épreuve fonctionnelle (test d’effort, échographie ou scintigraphie de stress) sont réalisées permettant, en cas de négativité, d’inscrire le patient sur la liste (
Concernant la pathologie vasculaire, le scanner sans injection avec analyse des axes aorto-iliaques s’est imposé de façon systématique pour visualiser les calcifications vasculaires et apprécier les possibilités d’implantation chirurgicale. Un bilan plus complet – Doppler artériel aorto-iliaque et des axes jambiers, parfois scanner injecté (sous couvert de la fonction rénale) –peut être nécessaire pour évaluer la faisabilité et le possible retentissement en aval de l’implantation d’un greffon sur l’axe iliaque externe. Dans certains cas, une chirurgie vasculaire peut être proposée en préparation à la transplantation après discussion du risque.
Bilan urologique pour confirmer la possibilité de chirurgie
Bilan oncologique avant traitement immunosuppresseur
- pour les femmes, il n’y a pas de renforcement du programme de dépistage systématique de la population générale (mammographie, visite gynécologique et frottis doivent être à jour en fonction de l’âge) ;
- pour les fumeurs avec forte consommation (plus de 30 paquets-années), même si la recommandation ne fait pas consensus, un scanner thoracique sans injection couplé à l’abdominopelvien est souvent prescrit, ainsi que le dépistage d’un cancer de vessie par cytologie et cytoscopie ;
- pour les hommes, selon les recommandations de l’Association française d’urologie (AFU),4 la recherche d’un cancer de la prostate suit les mêmes critères et modalités que ceux de la population générale. Néanmoins, contrairement aux recommandations internationales,3,5 l’AFU propose un dépistage par toucher rectal et dosage de l’antigène spécifique de la prostate (prostate specific antigen [PSA]) chez les patients de plus de 50 ans. Si ce marqueur est positif, une imagerie par résonance magnétique (IRM) multiparamétrique et des biopsies seront réalisées ;
- la recherche d’une gammapathie monoclonale par réalisation d’une électrophorèse des protides plasmatiques est quasi systématique, en particulier chez les patients les plus âgés.
Bilan infectieux, radiologique et biologique
Le bilan biologique systématique comprend des sérologies virales obligatoires (requises par l’ABM pour l’inscription) permettant de dépister une hépatite chronique ou une infection au virus de l’immunodéficience humaine (VIH). Il permet également de préciser le statut naïf ou protégé vis-à-vis de virus susceptibles de donner une primo-infection ou une réactivation après transplantation (cytomégalovirus, virus d’Epstein-Barr, herpèsvirus, virus varicelle-zona, virus de la rougeole).
Le bilan pré-transplantation permet en outre de faire le point sur le statut vaccinal du patient. Les recommandations du Haut Conseil de la santé publique concernant les vaccinations pré-transplantation sont précisées dans le
Bilan psychologique et gériatrique obligatoire en cas de donneur vivant
Les patients de plus de 70 ans représentent 18 % des receveurs en France en 2021.8 Une évaluation gériatrique (cognitive et physique, à la recherche d’une fragilité ou d’une dénutrition) est nécessaire pour évaluer la balance bénéfice-risque chez ces patients.
Conséquences du bilan pré-transplantation
- inscription sur liste d’attente : le patient reçoit une confirmation écrite de l’Agence de la biomédecine. Il doit, à partir de cette date, être joignable jour et nuit pour un éventuel appel de greffe ;
- inscription sur liste avec mise en contre-indication temporaire : c’est le cas lorsque le bilan pré-transplantation doit être complété, qu’un geste chirurgical est programmé en pré-transplantation, qu’un problème médical intercurrent est en cours de traitement, que le patient a un cancer en cours de traitement ou en rémission depuis trop peu de temps (l’intervalle entre la rémission et la transplantation est dépendant de la tumeur et discuté avec les oncologues) ;
- contre-indication définitive : elle doit être expliquée au patient, au mieux par l’équipe de transplantation. Dans la majorité des cas, elle est justifiée par une balance bénéfice-risque défavorable, mais il peut également s’agir d’une impossibilité technique d’implantation vasculaire ou urologique. Le patient doit alors pouvoir prendre un deuxième avis auprès d’une autre équipe de transplantation.
1. Les inscriptions sur liste d’attente augmentent plus vite que les transplantations
Au 1er janvier 2023, il y avait 10 829 patients en liste d’attente active en France (tous organes confondus). Ce chiffre, en augmentation régulière (+30 % sur les dix dernières années), reflète l’inadéquation entre le nombre de nouveaux patients inscrits et celui des nouveaux patients greffés. Par exemple, en 2022, 7 921 nouveaux patients ont été inscrits sur liste d’attente (tous organes confondus) ; sur la même période, seulement 5 495 transplantations ont été réalisées.
2. Bilan commun à tout candidat à la transplantation rénale, selon la HAS
Recueil détaillé des antécédents personnels et familiaux, médicaux, chirurgicaux, obstétricaux, allergiques, transfusionnels, thromboemboliques et hémorragiques ; historique des accès vasculaires ; portage de bactéries multirésistantes si connues ; recueil précis de la néphropathie initiale (analyse de la biopsie rénale si disponible), de son évolution, et évaluation du risque de récidive ; examen physique détaillé et notamment : pouls périphériques, pression artérielle, phénotype et examen cutané, poids, taille, IMC.
Bilan biologique :
– groupe sanguin ABO, rhésus, agglutinines irrégulières ;
– hémogramme, TP-INR, TCA, fibrinogène ;
– typage HLA et anticorps anti-HLA (après décision d’inscrire en cas de situations complexes) ;
– sérologies : VIH, VHB, VHC, et après décision d’inscription : CMV, EBV, toxoplasmose, VZV, ainsi que syphilis, HTLV1 et autres éventuelles sérologies demandées par l’ABM pour l’inscription ;
– calcium, phosphates, parathormone ;
– ASAT, ALAT, biliburine totale, PAL, gamma GT ;
– glycémie à jeun.
Situation vaccinale et mise à jour des vaccinations selon les recommandations en vigueur avant transplantation rénale (tableau).
Imagerie et autres examens complémentaires :
– radiographie thoracique ;
– ECG 12 dérivations, échographie cardiaque ;
– échographie ou autre examen d’imagerie rénale.
Consultations au sein de l’équipe de transplantation :
– consultation néphrologique ;
– consultation chirurgicale ;
– consultation anesthésique ;
– consultation psychologique ou psychiatrique, si disponible.
Évaluation de la situation sociale du patient.
2. HAS. Transplantation rénale – Accès à la liste nationale d’attente. Octobre 2015.
3. European Renal Best Practice Transplantation Guideline Development Group. ERBP guideline on the management and evaluation of the kidney donor and recipient. Nephrol Dial Transplant 2013;28(suppl 2):ii1-ii71.
4. Culty T, Goujon A, Defortescu G, Bessede T, Kleinclauss F, Boissier R, et al. Recommandations françaises du comité de transplantation de l’Association française d’urologie (CTAFU) : cancer de la prostate localisé chez le patient transplanté rénal ou en attente de transplantation. Prog Urol 2021;31(1):4-17.
5. Kasiske BL, Zeier MG, Chapman JR, Craig JC, Ekberg H, Garvey CA, et al. KDIGO clinical practice guideline for the care of kidney transplant recipients: A summary. Kidney Int 2010;77(4):299-311.
6. Haut Conseil de la santé publique. Vaccination des personnes immunodéprimées ou aspléniques. Décembre 2014. https://vu.fr/SpNfU
7. HAS. Stratégie vaccinale de rappel contre le Covid-19. Décembre 2022.
8. Agence de la biomédecine (ABM). Rapport médical et scientifique du prélèvement et de la greffe en France. 2021.

 Encadrés
Encadrés