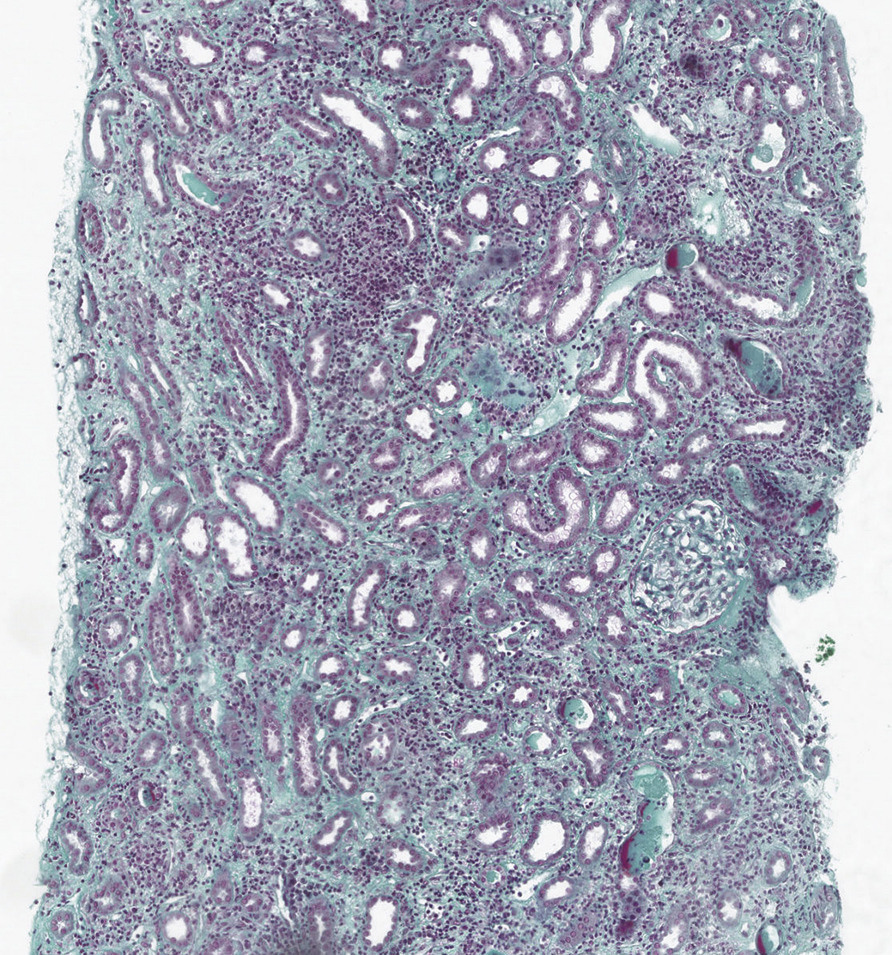
D’évolution lente et fréquente, mais à la prévalence sous-estimée
Les néphropathies interstitielles aiguës représentent une cause fréquente d’insuffisance rénale aiguë, dont la prévalence est probablement sous-estimée. Elles sont définies par la présence de lésions histologiques touchant essentiellement l’interstitium du parenchyme rénal, même si l’atteinte des tubules est souvent associée. Ces lésions, associant infiltration inflammatoire et œdème interstitiel, se traduisent par une détérioration de la fonction rénale, peu bruyante et évoluant à bas bruit, pouvant évoluer vers la néphropathie interstitielle chronique. Le diagnostic de certitude de la néphropathie interstitielle aiguë nécessite par définition la réalisation d’une biopsie rénale ; néanmoins, il est souvent évoqué devant un tableau clinico-biologique fortement évocateur, et la confirmation histologique est souvent absente. De ce fait, l’incidence précise de cette pathologie est difficile à préciser. En se fondant sur des séries rétrospectives, le diagnostic de néphropathie tubulo-interstitielle aiguë est retenu dans 1 à 5 % des examens histologiques rénaux en général et dans 10 à 35 % des biopsies réalisées dans un contexte d’insuffisance rénale aiguë.1
Quels signes ?
Le tableau néphrologique de la néphropathie interstitielle aiguë est assez pauvre sur le plan clinique et assez proche de la nécrose tubulaire aiguë. On ne note ni hypertension artérielle, ni syndrome œdémateux, ni hématurie macroscopique, et le débit urinaire est le plus souvent préservé. L’insuffisance rénale aiguë est nue, d’évolution assez lente dans la majorité des cas. La protéinurie est de faible débit (< 1 g/L) et contient peu d’albumine (< 50 %). Elle est constituée de protéines constitutives des cellules tubulaires, mais aussi de protéines de bas poids moléculaire, telles la bêta-2 microglobuline, l’alpha-1 microglobuline ou la retinol-binding protein (RBP), qui passent normalement la barrière de filtration glomérulaire mais sont usuellement réabsorbées par le tubule contourné proximal. Lorsque ce segment du néphron est atteint, une protéinurie de bas poids moléculaire apparaît, parfois associée à d’autres signes de tubulopathie proximale, comme la glucosurie euglycémique ou le diabète phosphoré, définissant le syndrome de Fanconi. Le sédiment urinaire montre fréquemment une leucocyturie aseptique et parfois une discrète hématurie. La présence de signes extrarénaux dépend de la cause. Les signes généraux comme la fièvre ou l’altération de l’état général peuvent se produire dans les causes infectieuses ou auto-immunes, les signes cutanéo-articulaires ou hépatiques dans les néphropathies interstitielles aiguës immuno-allergiques, les signes ophtalmologiques dans le syndrome TINU (v. infra), la sarcoïdose ou le syndrome de Gougerot-Sjögren, les adénopathies ou l’hépatosplénomégalie dans les néphropathies interstitielles aiguës néoplasiques.
Quelles causes ?
Voir le tableau ci-dessous .
Néphropathies tubulo-interstitielles aiguës médicamenteuses
Tubulopathies par toxicité médicamenteuse directe
La cause la plus fréquente est la tubulopathie aux produits de contraste iodés, notamment chez des patients ayant une dysfonction rénale sous-jacente. Les autres causes impliquent des agents antiviraux (ténofovir, adéfovir, cidofovir), anti-infectieux (amphotéricine B, aminosides) ou antinéoplasiques (sels de platine, ifosfamide, méthotrexate). Ces pathologies s’apparentent plutôt à une nécrose tubulaire aiguë (v. p. 156).Néphropathie par précipitation intratubulaire de médicaments
Dans certains cas, et notamment en cas de surdosage, des médicaments cristallisent dans la lumière tubulaire, provoquant une obstruction de la partie distale du néphron et une réaction inflammatoire de l’interstitium, au contact de ces cristaux. Cette toxicité se manifeste par une insuffisance rénale aiguë avec parfois une anurie et une hématurie macroscopique. Elle a essentiellement été décrite avec certains sulfamides (sulfadiazine), des bêtalactamines (amoxicilline) ou des antiviraux (atazanavir) mais aussi avec des solutés riches en phosphate de calcium, utilisés pour une préparation colique avant endoscopie.Néphropathies interstitielles aiguës immuno-allergiques
Elles sont secondaires à une réaction immunitaire déclenchée par un médicament, aboutissant à une infiltration du tissu interstitiel par des cellules mononucléées. Cliniquement, elles se caractérisent par la survenue fréquente, mais inconstante, de signes extrarénaux tels qu’une fièvre (30 %), une éruption cutanée maculopapulaire (21 %), des arthralgies (45 %), une hépatite aiguë, une hyperéosinophilie (25 %).2 Une douleur lombaire est parfois notée (20 %), sans autre signe fonctionnel urinaire. L’intervalle séparant l’introduction du médicament de la survenue de la néphropathie est variable, habituellement 8-10 jours. Les médicaments les plus fréquemment associés à cette pathologie sont les antibiotiques (bêtalactamines, fluoroquinolones, rifampicine), les inhibiteurs de la pompe à protons, les anti-inflammatoires non stéroïdiens (AINS), l’allopurinol, l’acide 5-aminosalicylique (5-ASA). L’histologie rénale montre un infiltrat inflammatoire mononucléé, associé à un œdème et parfois une fibrose interstitielle avec atrophie tubulaire. Ces cellules sont habituellement des lymphocytes T et des monocytes, mais on peut trouver des polynucléaires, des macrophages, voire de réels granulomes.Le traitement repose sur l’éviction du médicament néphrotoxique, mais aussi sur l’instauration d’une corticothérapie précoce.3 Même si aucun essai n’a étudié de façon contrôlée la dose et la durée optimales, on recommande une corticothérapie initiale entre 0,5 et 1 mg/kg/j de prednisone, avec une diminution rapide et un arrêt après 6 à 8 semaines.Néphropathie tubulo-interstitielle induite par des toxiques endogènes
Néphropathie par toxicité directe
Le tubule rénal est ici agressé par un composant endogène se trouvant en quantité anormalement élevée dans le sang et les urines. Les circonstances les plus fréquentes sont la rhabdomyolyse, résultant de la lyse massive de fibres musculaires striées et provoquant la libération de myoglobine, l’hémolyse aiguë intravasculaire, avec relargage d’hémoglobine libre, la cholestase hépatique, avec augmentation de la bilirubinémie, pouvant devenir néphrotoxique à très hautes concentrations.Néphrotoxicité par précipitation intratubulaire
Elle se rencontre également en cas de production massive d’un composant de faible poids moléculaire, se trouvant en très grandes quantités dans la lumière tubulaire.lLa tubulopathie myélomateuse (ou néphropathie à cylindres myélomateux) survient essentiellement lors du myélome multiple, liée à une production excessive de chaînes légères libres d’immunoglobulines. La toxicité tubulaire est directement liée à ces chaînes qui, arrivées dans la partie distale du néphron, vont se lier à la protéine de Tamm-Horsfall (uromoduline) et former les cylindres caractéristiques visibles à la biopsie rénale (v. figure p. 151). Cette co-précipitation est favorisée par certaines circonstances (déshydratation, hypercalcémie, prise d’AINS ou d’inhibiteurs de l’enzyme de conversion [IEC], acidose métabolique, produits de contraste iodés), qui modifient les conditions locales (pH urinaire, concentrations in situ, etc.). L’insuffisance rénale aiguë est à la fois secondaire à l’obstruction tubulaire et liée à l’inflammation locale, activée par l’afflux des monocytes-macrophages. La néphropathie à cylindres myélomateux peut survenir lors de l’évolution d’un myélome connu, mais peut aussi le révéler. Le tableau est souvent évocateur (altération de l’état général, douleurs osseuses, hypercalcémie, hyperprotidémie), mais doit être confirmé par la mise en évidence d’un composant monoclonal sanguin (électrophorèse et immunofixation des protides plasmatiques, dosage des chaînes légères libres plasmatiques) ou urinaires (recherche de protéine de Bence-Jones). Il existe une protéinurie abondante, dépassant souvent les 3 g/L, non constituée d’albumine (avec une classique négativité de la bandelette réactive) mais uniquement de chaînes légères libres. Le traitement spécifique repose sur l’hyper-hydratation et l’alcalinisation des urines, la correction de l’hypercalcémie, associées à une chimiothérapie visant l’arrêt rapide de la production des chaînes légères libres.4
lLe syndrome de lyse tumorale peut survenir au cours de certains cancers à fort renouvellement cellulaire (leucémie aiguë, lymphome de Burkitt) ; il peut être spontané ou provoqué par la chimiothérapie. Le relargage massif de phosphate et d’acide urique peut conduire à une insuffisance rénale aiguë par précipitation intratubulaire. La prévention passe par une hydratation abondante et une diurèse forcée (en évitant l’alcalinisation qui aggrave la précipitation de phosphate de calcium), l’utilisation d’agents hypo-uricémiants (rasburicase, fébuxostat ou allopurinol), mais aussi parfois par une dialyse précoce, pour épurer les composés néphrotoxiques.
lLa néphropathie oxalique se rencontre lorsque de grandes quantités d’oxalate sont éliminées par voie urinaire, précipitant avec le calcium dans la lumière tubulaire et à l’intérieur de la cellule tubulaire. Cette anomalie du métabolisme des oxalates peut être d’origine génétique, dans l’hyperoxalurie primaire, ou acquise, comme cela se voit dans les hyperoxaluries digestives (absorption trop importante des oxalates alimentaires, suite à une insuffisance pancréatique externe, un grêle court, une maladie digestive chronique avec malabsorption, une chirurgie bariatrique [bypass jéjuno-iléal ou gastrique]).
Néphropathie tubulo-interstitielle d’origine infectieuse
Néphropathie interstitielle aiguë bactérienne ou fungique
Il s’agit le plus souvent d’une infection du tissu rénal par des germes pyogènes et l’infiltration par des neutrophiles.1 L’origine peut être urinaire ascendante (pyélonéphrite) ou systémique, d’origine hématogène. L’insuffisance rénale aiguë ne survient que lorsque la pyélonéphrite est bilatérale ou si elle survient sur un rein fonctionnellement unique, comme cela est le cas pour un greffon, au décours d’une transplantation rénale. La palpation des reins est douloureuse et on note un syndrome infectieux avec fièvre et frissons, associé à un syndrome inflammatoire biologique. L’examen cytobactériologique des urines montre une leucocyturie et une bactériurie, associées à la présence de cylindres leucocytaires. L’imagerie permet d’écarter une infection urinaire sur obstacle et montre un aspect hétérogène du parenchyme rénal, avec de multiples foyers de pyélonéphrite, voire des micro-abcès disséminés. Le traitement repose sur la mise en route d’un traitement antibiotique adapté. Plusieurs types d’infections bactériennes, fungiques ou parasitaires à dissémination systémique peuvent s’accompagner d’une néphropathie interstitielle aiguë. Ainsi, la leptospirose s’accompagne d’une invasion hématogène du rein par les spirochètes, associée à un ictère, une rhabdomyolyse fréquente, un syndrome hémorragique et parfois une atteinte neuroméningée, pulmonaire ou cardiaque.5 De la même façon, une miliaire tuberculeuse peut s’accompagner d’une atteinte rénale, caractérisée par une néphropathie interstitielle granulomateuse.Néphropathie interstitielle virale
La plus connue est l’infection à Hantavirus,6 transmise par les rongeurs et se manifestant par un syndrome grippal, des douleurs abdominales, une myopie aiguë, une thrombopénie périphérique et une insuffisance rénale aiguë. Le diagnostic est évoqué devant le caractère endémique et l’exposition potentielle du patient au virus, et devant la suffusion hémorragique au sein du parenchyme rénal à la biopsie. La confirmation bactériologique nécessite une sérologie spécifique. Le traitement est symptomatique, avec une récupération rénale dans un délai de 3 à 6 semaines.La néphropathie à polyomavirus (BK virus ou JC virus) est une pathologie du patient transplanté rénal. Il s’agit de virus ubiquitaires, infectant l’urothélium humain, sans conséquence pathogène chez le sujet immunocompétent. En cas d’immunosuppression sévère, la prolifération virale peut aboutir à une cystite hémorragique (chez le greffé de moelle) ou à une réelle néphropathie interstitielle aiguë (chez le transplanté rénal). L’insuffisance rénale aiguë survient quelques mois après la transplantation et s’accompagne d’une leucocyturie faite de « decoy cells », cellules urothéliales desquamantes ayant des altérations nucléaires caractéristiques. La biopsie rénale montre une inflammation interstitielle lymphocytaire pouvant, à tort, faire évoquer un rejet aigu cellulaire d’allogreffe. Le diagnostic repose sur la polymerase chain reaction virale sanguine. Le traitement est fondé sur la diminution du traitement antirejet, permettant un meilleur contrôle de la prolifération virale par le système immunitaire. Plusieurs autres virus ont également été associés à des néphropathies tubulo-interstitielles aiguës telles que le virus de l’immunodéficience humaine, le cytomégalovirus, le virus d’Epstein-Barr, les adénovirus. Il n’est pas rare qu’une infection virale soit suspectée (contexte de syndrome grippal, parfois avec des signes extrarénaux [adénopathies, hépato-splénomégalie, perturbations du bilan hépatique]) sans que les tests sérologiques ne puissent identifier l’agent pathogène. Le pronostic est excellent, avec disparition des signes cliniques et récupération d’une fonction rénale en quelques semaines. Néphropathie interstitielle aiguë d’origine immunologique
Pathologies auto-immunes systémiques
lLa sarcoïdose rénale est rare mais parfois très sévère. L’atteinte rénale, le plus souvent granulomateuse, est essentiellement observée dans les formes disséminées, avec atteinte pulmonaire, ganglionnaire, hépatique ou neurologique. Le diagnostic est évoqué devant une hypercalcémie, une lymphopénie, une hypergammaglobulinémie, une élévation du taux de l’enzyme de conversion de l’angiotensine.7 La corticothérapie permet une récupération au moins partielle de la fonction rénale et une disparition des anomalies urinaires.lLe syndrome de Gougerot-Sjögren est une pathologie auto-immune caractérisée par une infiltration de divers organes (dont les glandes salivaires et lacrymales) par des lymphocytes B et des plasmocytes polytypiques. L’atteinte rénale est rare mais souvent insidieuse, se révélant par une insuffisance rénale aiguë nue et lentement progressive ;8 avec, dans quelques cas, des troubles hydroélectrolytiques (acidose métabolique, hypokaliémie, hypercalciurie avec néphrocalcinose). Le diagnostic positif repose sur l’association de signes cliniques évocateurs (xérostomie, xérophtalmie) et de stigmates immunologiques (hypergammaglobulinémie polyclonale, positivité du facteur rhumatoïde ou de la cryoglobuline, auto-anticorps anti-SSA ou anti-SSB). Le traitement repose sur une corticothérapie dont la durée empirique est de 3 à 6 mois.
lLe syndrome TINU (néphrite tubulo-interstitielle avec uvéite) associe des signes généraux (altération de l’état général, syndrome pseudogrippal), à des signes ophtalmologiques et néphrologiques. L’uvéite est habituellement bilatérale et touche le segment antérieur, se manifestant par un œil rouge et douloureux, une vision trouble, une photophobie. L’insuffisance rénale aiguë est quasi constante et parfois sévère, la leucocyturie est notée dans 50-60 % des cas. L’histologie rénale montre une néphropathie interstitielle aiguë inflammatoire, le plus souvent (85 %) sans granulome, qui répond bien à une corticothérapie systémique.9
lLa maladie à immunoglobulines (Ig) de type G4 est caractérisée par une infiltration tissulaire pseudotumorale par des lymphoplasmocytes polyclonaux. Elle est responsable de pancréatite chronique, de sialadénite ou de dacryosérite, de polyadénopathies, de cholangite sclérosante, de fibrose rétropéritonéale avec ou sans péri-aortite, de manifestations thyroïdiennes. L’atteinte rénale est plus rare (15-20 % des cas) mais se manifeste par une néphropathie interstitielle aiguë riche en lymphoplasmocytes et très fibrosante, avec un aspect caractéristique de cette fibrose, dite en « motte de foin ».10 Le diagnostic est évoqué devant l’élévation des IgG4 sériques (> 85 % des cas), la présence au sein de l’infiltrat d’un fort pourcentage (> 40 %) de plasmocytes exprimant l’IgG4. Cette pathologie est particulièrement corticosensible, mais les séquelles rénales peuvent être sévères lorsque le diagnostic est tardif. Le rituximab semble avoir une certaine efficacité, permettant une épargne cortisonique.
Réaction allo-immune (rejet cellulaire d’allogreffe)
Cette pathologie est spécifique à la transplantation rénale. Le rejet aigu cellulaire est une réaction allo-immune liée à une infiltration tubulo-interstitielle du greffon par des lymphocytes T du receveur, reconnaissant des antigènes correspondants aux allèles HLA (human leukocyte antigens) du donneur. La biopsie rénale permet de confirmer le diagnostic, de grader la sévérité du rejet selon la classification de Banff, d’écarter les diagnostics différentiels (toxicité des anticalcineurines, néphropathie à BK virus). Le pronostic du rejet cellulaire est globalement bon, avec une bonne réponse aux corticoïdes et à l’augmentation de l’immunosuppression.Néphropathie tubulo-interstitielle d’origine néoplasique
Hémopathies lymphoïdes
Plusieurs types de lymphoprolifération maligne peuvent s’accompagner d’une infiltration de l’interstitium rénal par des cellules néoplasiques. C’est essentiellement le cas pour des lymphomes B à petites cellules et les lymphomes lymphoplasmocytaires (maladie de Waldenström). La dysfonction rénale est souvent isolée, ou associée à une leucocyturie et une protéinurie tubulaire.Tumeurs solides
Beaucoup plus rarement, une infiltration du rein par des cellules cancéreuses peut survenir dans un contexte de cancer solide. Il peut s’agir de métastases à distance, ou d’une atteinte par extension directe d’un organe envahi, contigu au rein (tractus digestif, surrénale, ganglion rétropéritonéal). L’insuffisance rénale aiguë est rare car l’envahissement est souvent focal et unilatéral.Les néphropathies tubulo-interstitielles aiguës sont des pathologies dont le tableau est varié, allant de l’insuffisance rénale modérée à l’anurie complète, avec atteinte systémique touchant plusieurs organes, à l’insuffisance rénale aiguë nue, de découverte parfois fortuite. Les causes sont multiples et le bilan causal nécessite une enquête clinique et biologique approfondie et souvent la réalisation d’une biopsie rénale. La prise en charge conduit souvent à une corticothérapie, associée au traitement spécifique (arrêt des médicaments néphrotoxiques, traitement anti-infectieux dans les causes bactériennes ou virales, chimiothérapie dans les causes néoplasiques ou la néphropathie à cylindres myélomateux). Même si la récupération de la fonction rénale est usuelle, les séquelles peuvent être significatives, avec le développement d’une fibrose interstitielle et d’une atrophie tubulaire qui peut avoir des conséquences fonctionnelles, surtout en cas de répétition des épisodes.