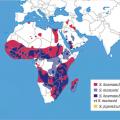
Il est difficile de dresser un portrait unique de l’état de santé des « migrants/immigrés », tant les migrants peuvent avoir des profils différents, des origines diverses, une ancienneté d’arrivée différente, dans un contexte où l’état de santé est souvent très dépendant de la situation sociale des personnes et de leur intégration. Cela étant, il est quand même possible d’établir un certain nombre de constats sur la base d’études épidémio-cliniques qui restent trop peu nombreuses. Cette photographie doit donc être interprétée avec prudence et nécessitera d’être régulièrement actualisée au fil de l’avancée des connaissances et des évolutions des migrations.
De meilleur, l’état de santé des immigrés est devenu en 30 ans plus mauvais que celui des Français.1 L’effet de sélection à la migration, selon lequel les populations récemment immigrées sont souvent en meilleure santé, est contrebalancé dans le temps par les effets délétères sur la santé de la perte du réseau social, de situations sociales et professionnelles généralement défavorisées dans le pays d’accueil, des difficultés de l’accès aux soins et par l’adoption d’habitudes de vie moins favorables à la santé, mais aussi de l’évolution du profil des migrants (féminisation, avec le regroupement familial, demandes d’asile, etc.) [v . p. 550 ].2
De meilleur, l’état de santé des immigrés est devenu en 30 ans plus mauvais que celui des Français.1 L’effet de sélection à la migration, selon lequel les populations récemment immigrées sont souvent en meilleure santé, est contrebalancé dans le temps par les effets délétères sur la santé de la perte du réseau social, de situations sociales et professionnelles généralement défavorisées dans le pays d’accueil, des difficultés de l’accès aux soins et par l’adoption d’habitudes de vie moins favorables à la santé, mais aussi de l’évolution du profil des migrants (féminisation, avec le regroupement familial, demandes d’asile, etc.) [
État de santé des migrants primo-arrivants en situation de précarité
Ces effets délétères sont exacerbés parmi les migrants sans domicile fixe et rencontrant des difficultés à accéder à l’hébergement social ou d’urgence, en particulier quand ces derniers dorment dans la rue ou dans des camps de fortune où l’on voit réapparaître les maladies de la précarité : épidémies de gale, dermatoses diverses, viroses respiratoires, dont la grippe ; épidémies de rougeole et de varicelle chez des migrants insuffisamment immunisés comme on les a observées dans le camp de Calais (la varicelle étant une maladie moins fréquente et circulant moins en zone tropicale).3 Le nombre croissant d’exilés ayant vécu des violences dans leur pays d’origine, sur leur parcours migratoire et parfois également en France, explique aussi la prévalence élevée des troubles psychologiques et psychiatriques observés dans ces populations, comme cela sera abordé de manière détaillée dans la seconde partie de ce dossier (à paraître). Parmi les consultants des permanences d’accès aux soins de santé (PASS), structures créées par la loi de 1998 de lutte contre l’exclusion pour les personnes en situation de précarité très largement fréquentées par des personnes d’origine étrangère en situation de précarité, les premiers motifs de consultation sont les troubles digestifs (13 %), les pathologies infectieuses (13 %, souvent virales aiguës), les troubles musculosquelettiques (12 %) et la souffrance psychique (7 %).4 Dans près de la moitié des cas, les motifs de consultation sont multiples. Le fait d’avoir été exposé à des événements traumatisants est rapporté par un tiers des consultants. L’insécurité alimentaire est également une problématique de santé publique importante chez ces migrants en situation de précarité. Elle concerne jusqu’à trois quarts des consultants des centres d’accueil de soins et d’orientation (CASO) de Médecins du Monde. Les carences nutritionnelles ne sont ainsi pas rares dans ce contexte, en lien avec le parcours mais aussi les privations en France. L’enquête ANRS-Parcours a révélé que ces périodes de grande précarité entraînaient des situations de vulnérabilité sexuelle, avec une plus grande fréquence des rapports occasionnels, des rapports forcés et de la prostitution sur le territoire français. Plus inquiétant encore, outre l’impact psychologique de cette sexualité subie, cette même enquête a révélé que ces situations exposaient à un risque accru d'infection par le virus de l’immunodéficience humaine (VIH) et qu’entre un tiers et la moitié des immigrés d’Afrique subsaharienne vivant avec le VIH en France avaient contracté leur infection sur le territoire français et non dans leur pays d’origine comme on le pensait avant.5 La santé des migrants c’est aussi leur survie, et nous n’oublions pas ici tous ceux qui ont perdu la vie sur le chemin de leur migration avant d’arriver en France, en particulier en Libye et en mer Méditerranée, mais aussi en Europe le plus souvent à la suite d'un accident, un suicide ou une maladie cardiovasculaire. L’augmentation récente du nombre de mineurs isolés non accompagnés est un enjeu de santé publique important, notamment en termes de santé psychique mais aussi pour certaines maladies infectieuses comme l’hépatite B et la bilharziose, qui semblent prévalentes parmi ceux originaires d’Afrique subsaharienne.
État de santé des immigrés
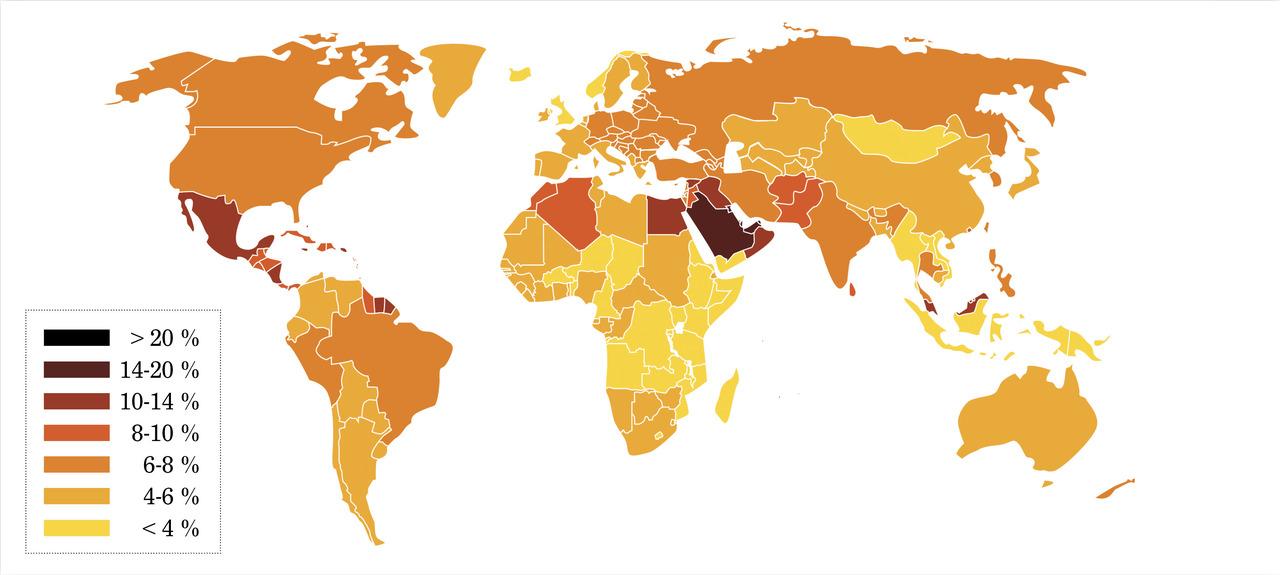
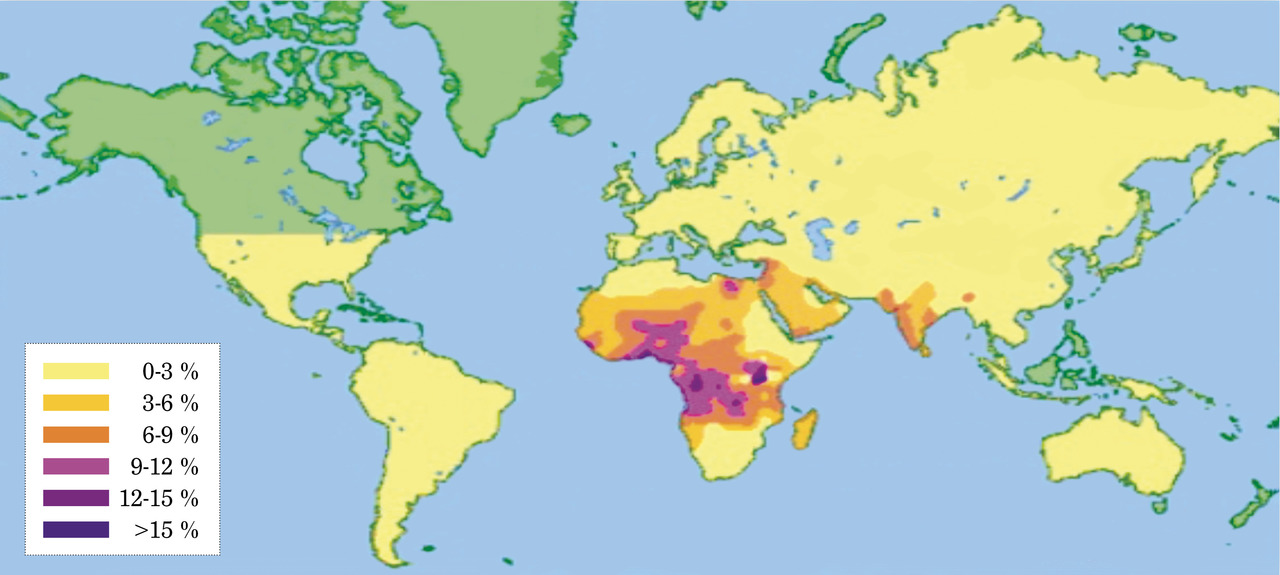
Au-delà des migrants primo-arrivants en situation de grande précarité et même s’il est difficile de résumer les immigrés à une population homogène, on constate qu’une partie d’entre eux est plus exposée à un certain nombre de problèmes de santé comme la souffrance psychique, les maladies chroniques, une mauvaise santé maternelle et infantile, une mauvaise santé au travail et certaines maladies infectieuses et tropicales.6, 7 Plusieurs travaux font état de prévalence élevée de maladies chroniques (diabète, hypertension artérielle, maladies cardiovasculaires, insuffisance rénale, obésité) parmi les populations immigrées en lien avec la transition sanitaire (v. p. 550 ) [fig. 1]. Certaines maladies génétiques sont rencontrées spécifiquement parmi les populations migrantes et en particulier la drépanocytose, qui est fréquente parmi les populations d’origine africaine, antillaise ou du sous-continent indien (fig. 2).
En termes de soins prénatal et maternel, un travail a récemment souligné un niveau de suivi insuffisant des femmes immigrées et un risque accru de décès maternel, notamment chez les femmes nées en Afrique subsaharienne.8 Ces femmes étaient aussi plus souvent exposées à un risque de morbidité maternelle sévère le plus souvent en lien avec les pathologies hypertensives ou infectieuses. Un enjeu plus récent est celui du vieillissement prématuré de la population immigrée et d’une espérance de vie plus faible qu’en population générale.9
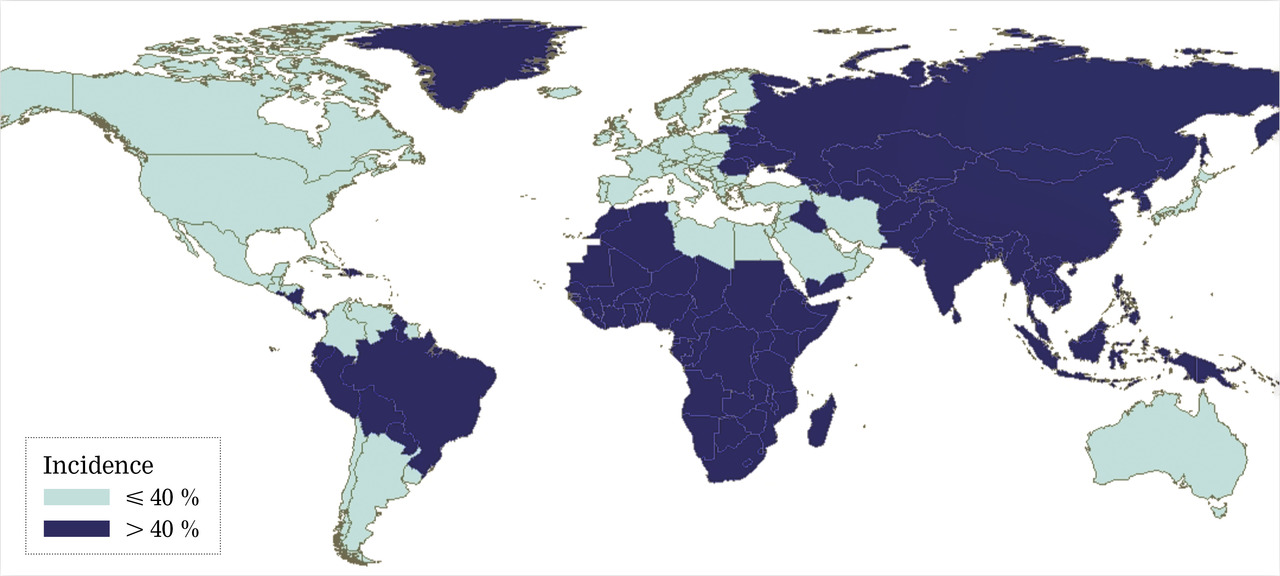
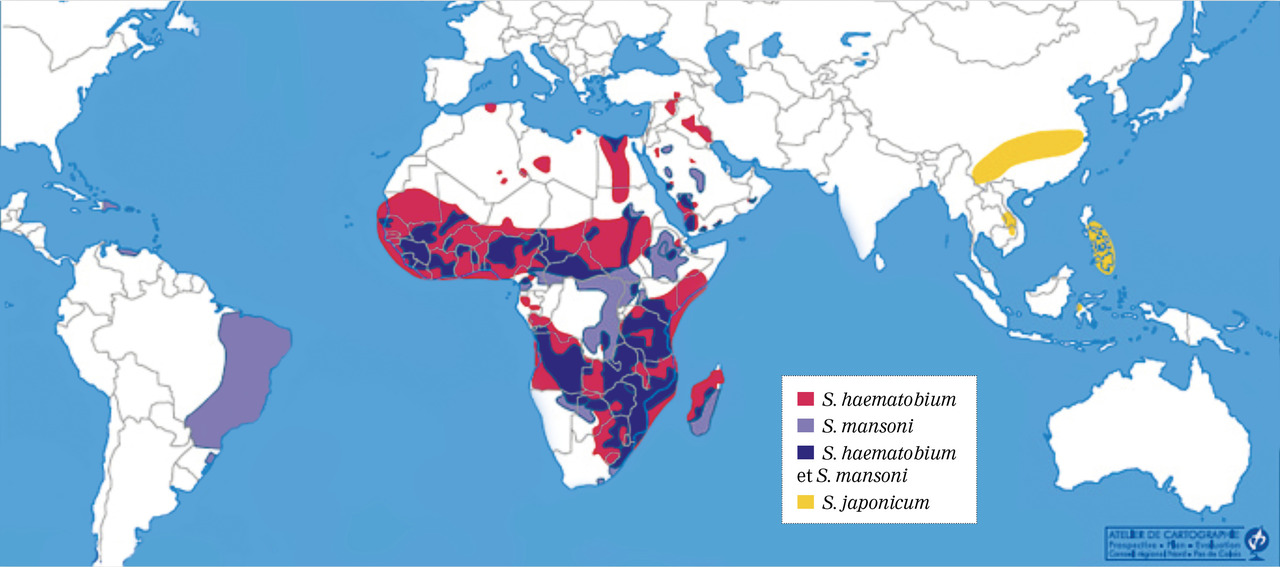
En ce qui concerne les maladies infectieuses, la tuberculose maladie est fréquente, avec une incidence qui peut être jusqu’à 8 fois plus élevée qu’en population générale pour ceux arrivés depuis moins de 2 ans, mais reste élevé jusqu’à 5 ans après l’arrivée (fig. 3). Comme c’est aussi une maladie de la précarité, l’accompagnement social doit faire partie du soin. Les immigrés d’Afrique subsaharienne représentent 80 % des cas de paludisme d’importation, en lien avec vraisemblablement une forte exposition et une insuffisance d’application des mesures prophylactiques par ceux que les chercheurs appellent les « visiting friends and relatives ». Les parasitoses digestives ne sont pas rares même si on manque de chiffres récents pour mieux en évaluer le poids résiduel, des études anciennes ayant précédé les grandes campagnes de l’Organisation mondiale de la santé (OMS) faisant état de prévalences élevées. La bilharziose semble en revanche être un problème de santé publique non négligeable parmi les migrants originaires des zones d’endémie en Afrique avec souvent des retards diagnostiques du fait de l’absence de symptômes et de l’absence de programme de dépistage généralisé (fig. 4). La maladie de Chagas n’est pas rare chez les migrants originaires des pays à risque en Amérique du Sud comme la Bolivie et ayant vécu en zone rurale dans des habitats précaires.
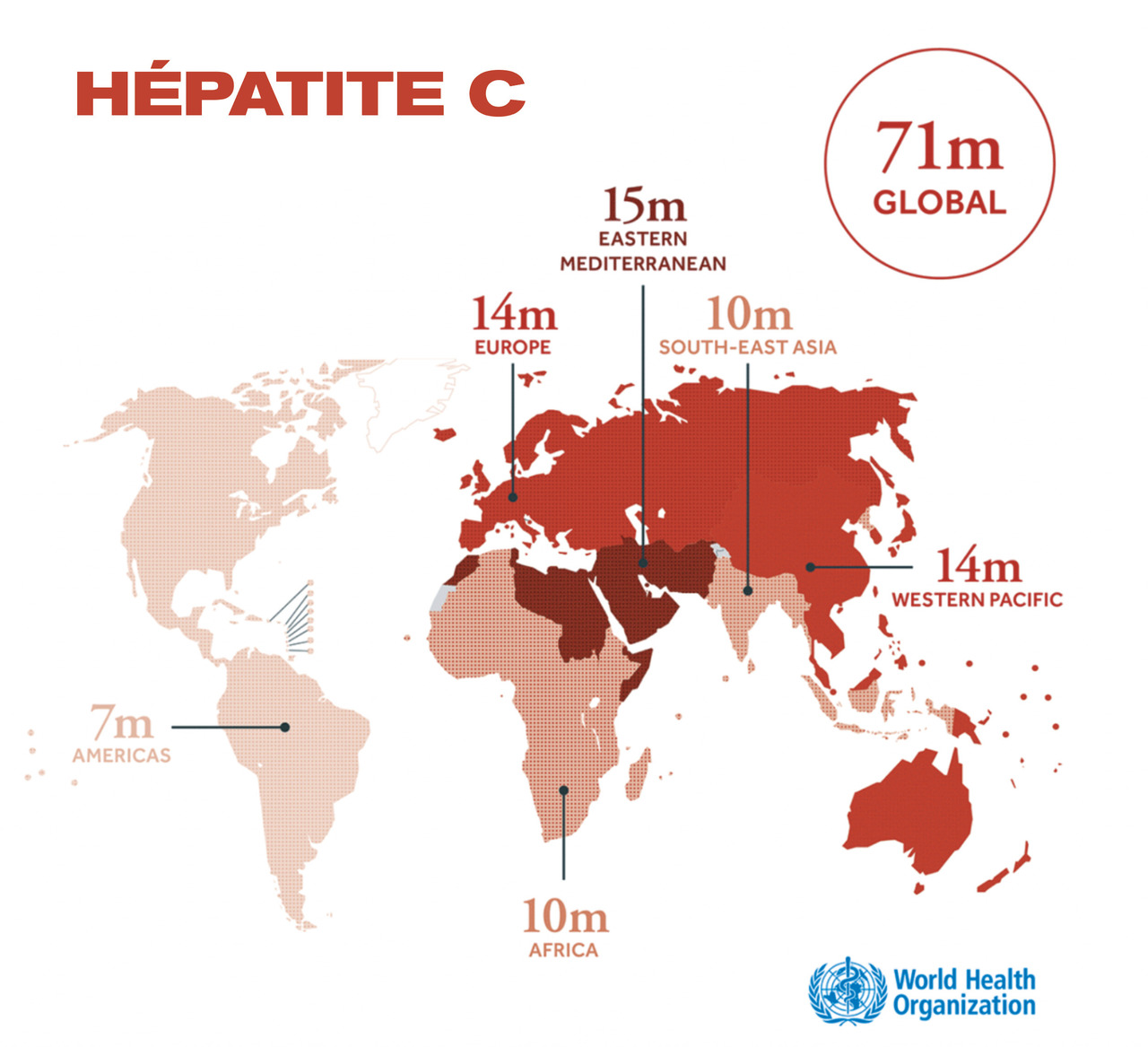
Les immigrés sont particulièrement impactés par les viroses chroniques, à commencer par les hépatites virales (fig. 5et 6 ). On estime qu’une hépatite C chronique sur quatre a été diagnostiquée chez une personne née à l’étranger et que la prévalence chez les migrants serait de l’ordre de 1,5 %. Les migrants originaires d’Égypte ont les prévalences les plus élevées. L’infection chronique par le virus de l’hépatite B (VHB) touchait plus de 5 % des immigrés originaires d’Afrique subsaharienne dans l’enquête nationale de prévalence et on estime que plus des trois quarts des nouveaux diagnostics surviennent chez des personnes immigrées.10 Pourtant seul un tiers des immigrés vivant avec le VHB a connaissance de son statut. Le diagnostic d’hépatite B chronique n’est établi qu’après l’arrivée en France dans l’immense majorité des cas, après un délai de 3 ans en médiane, et dans des circonstances variées. Si le dépistage systématique occupe une place prépondérante parmi les femmes (suivi prénatal), il n’est à l’origine que de moins d’un tiers des diagnostics chez les hommes, parmi lesquels le diagnostic survient dans un délai plus long que chez les femmes après l’arrivée en France et plus souvent lors d’une phase active de la maladie. En ce qui concerne le VIH, parmi les 6 000 cas d’infection découverts en 2014, 48 % concernaient des personnes nées à l’étranger (jusqu’à 60 % en Île-de-France). Les personnes nées en Afrique subsaharienne représentent les deux tiers de ces découvertes de séropositivité dont plus de la moitié étaient des femmes. Près d’un tiers de ces diagnostics est fait à un stade avancé (stade sida et/ou avec moins de 200 CD4/mm3). Cela semble principalement lié à un retard diagnostique, impactant ainsi mécaniquement la proportion de personnes sous traitement et virocontrôlées. Enfin, parmi les 24 000 personnes vivant avec le VIH estimées non diagnostiquées en 2014 (population cachée), on estimait qu’un peu plus de 10 000 concernaient des hommes et femmes hétérosexuels nés à l’étranger et 2 000 des hommes d’origine étrangère ayant des rapports sexuels avec des hommes.11 Les enjeux du dépistage sont donc majeurs. Enfin, il faut garder à l’esprit les taux alarmants d’entérobactéries multirésistantes dans certains pays comme la Grèce, dans les pays à faible niveau de ressources et notamment le sous-continent indien. Ainsi, lors du traitement d’une infection par exemple urinaire communautaire, il faut évoquer systématiquement, en cas d’échec clinique, une bactérie multirésistante.
En termes de soins prénatal et maternel, un travail a récemment souligné un niveau de suivi insuffisant des femmes immigrées et un risque accru de décès maternel, notamment chez les femmes nées en Afrique subsaharienne.8 Ces femmes étaient aussi plus souvent exposées à un risque de morbidité maternelle sévère le plus souvent en lien avec les pathologies hypertensives ou infectieuses. Un enjeu plus récent est celui du vieillissement prématuré de la population immigrée et d’une espérance de vie plus faible qu’en population générale.9
En ce qui concerne les maladies infectieuses, la tuberculose maladie est fréquente, avec une incidence qui peut être jusqu’à 8 fois plus élevée qu’en population générale pour ceux arrivés depuis moins de 2 ans, mais reste élevé jusqu’à 5 ans après l’arrivée (fig. 3). Comme c’est aussi une maladie de la précarité, l’accompagnement social doit faire partie du soin. Les immigrés d’Afrique subsaharienne représentent 80 % des cas de paludisme d’importation, en lien avec vraisemblablement une forte exposition et une insuffisance d’application des mesures prophylactiques par ceux que les chercheurs appellent les « visiting friends and relatives ». Les parasitoses digestives ne sont pas rares même si on manque de chiffres récents pour mieux en évaluer le poids résiduel, des études anciennes ayant précédé les grandes campagnes de l’Organisation mondiale de la santé (OMS) faisant état de prévalences élevées. La bilharziose semble en revanche être un problème de santé publique non négligeable parmi les migrants originaires des zones d’endémie en Afrique avec souvent des retards diagnostiques du fait de l’absence de symptômes et de l’absence de programme de dépistage généralisé (fig. 4). La maladie de Chagas n’est pas rare chez les migrants originaires des pays à risque en Amérique du Sud comme la Bolivie et ayant vécu en zone rurale dans des habitats précaires.
Les immigrés sont particulièrement impactés par les viroses chroniques, à commencer par les hépatites virales (fig. 5
Conséquences en pratique clinique
Il n’existe pas à proprement parler de « médecine des migrants », et poser un diagnostic chez un migrant revient finalement à pratiquer la médecine telle qu’on l’a apprise. Il y a, en revanche, des spécificités en lien avec les constats épidémiologiques décrits plus haut. Le recueil d’informations comme le pays d’origine, la date d’arrivée en France, des voyages éventuels, les conditions de vie et le statut vaccinal fait partie de la consultation. Quelques réflexes peuvent permettre de ne pas omettre un diagnostic.
Des symptômes qui doivent orienter
Par exemple, devant une éruption vésiculeuse chez un jeune migrant originaire d’Afrique de l’Est, on évoque une varicelle, là où des lésions de grattage doivent faire évoquer une gale, et une atteinte de la peau glabre ou des phanères une dermatophytose, fréquemment rencontrée. Il est utile de se former aux spécificités dermatologiques chez les patients à la peau noire, comme le prurigo, fréquent dans l’infection par le VIH, ainsi qu’aux manifestations de pathologies tropicales comme la leishmaniose (ulcération chronique).
Une dysurie, des infections urinaires récidivantes, des douleurs sus-pubiennes ou une hématurie macroscopique doivent faire rechercher systématiquement une bilharziose chez les migrants originaires d’Afrique subsaharienne.
Des troubles digestifs aspécifiques ou une diarrhée conduisent à rechercher ou à proposer un traitement systématique des parasitoses digestives (albendazole 400 mg/j pendant 3 jours + ivermectine 200 µg/kg en dose unique).
En présence de douleurs multiples sans cause organique retrouvée et mal contrôlées par les antalgiques, il faut évoquer systématiquement une souffrance psychique ou une dépression dont le tableau clinique est fréquemment la somatisation et les troubles du sommeil.
Toute fièvre dans les premières semaines voire mois après l’arrivée de zone d’endémie reste un paludisme jusqu’à preuve du contraire, comme chez tout voyageur.
Une dysurie, des infections urinaires récidivantes, des douleurs sus-pubiennes ou une hématurie macroscopique doivent faire rechercher systématiquement une bilharziose chez les migrants originaires d’Afrique subsaharienne.
Des troubles digestifs aspécifiques ou une diarrhée conduisent à rechercher ou à proposer un traitement systématique des parasitoses digestives (albendazole 400 mg/j pendant 3 jours + ivermectine 200 µg/kg en dose unique).
En présence de douleurs multiples sans cause organique retrouvée et mal contrôlées par les antalgiques, il faut évoquer systématiquement une souffrance psychique ou une dépression dont le tableau clinique est fréquemment la somatisation et les troubles du sommeil.
Toute fièvre dans les premières semaines voire mois après l’arrivée de zone d’endémie reste un paludisme jusqu’à preuve du contraire, comme chez tout voyageur.
L’examen clinique
L’examen clinique recherche notamment des blessures ou des séquelles de traumatismes qui peuvent être liées à des violences subies ou aux mauvaises conditions de la migration. On élimine par la palpation une hépatomégalie ou une splénomégalie (formes chroniques du paludisme, leishmaniose, hépatites virales, kyste hydatique, voire abcès amibien en contexte fébrile). On vérifie systématiquement l’état dentaire, souvent mauvais, tout comme la vue et l’audition. Chez les femmes, on ne doit pas passer à côté d’une grossesse débutante ou d’une pathologie cervicovaginale ou mammaire. Les symptômes gynécologiques sans pathologie évidente à l’examen doivent systématiquement faire évoquer un antécédent de violences sexuelles à rechercher à l’interrogatoire. Un syndrome polyuropolydipsique oriente vers un diabète méconnu, tout comme des céphalées chroniques une hypertension artérielle non diagnostiquée. Les épigastralgies sont fréquentes et doivent faire rechercher une gastrite et une infection à Helicobacter pylori. Une altération de l’état général avec perte de poids, une toux chronique ou des adénopathies font suspecter une tuberculose ou une infection par le VIH. La notion d’antécédent de crises d’épilepsie ne doit pas faire méconnaître une neurocysticercose aisément évoquée à l’imagerie. Des œdèmes chroniques des membres inférieurs évoquent une insuffisance cardiaque, une insuffisance rénale ou encore une filariose.
Cela étant dit, la majorité des problèmes de santé rencontrées chez les migrants étant asymptomatiques ou non verbalisés par les patients, il est souhaitable que tout migrant primo-arrivant, et par extension tout immigré installé qui n’en aurait pas encore bénéficié, puisse bénéficier d’un bilan de santé élargi sur la base du bilan type proposé dans leFocus p. 561 ).
Cela étant dit, la majorité des problèmes de santé rencontrées chez les migrants étant asymptomatiques ou non verbalisés par les patients, il est souhaitable que tout migrant primo-arrivant, et par extension tout immigré installé qui n’en aurait pas encore bénéficié, puisse bénéficier d’un bilan de santé élargi sur la base du bilan type proposé dans le
Accès aux soins
Les difficultés d’accès aux soins (v. infra) contribuent également à un inégal accès à la prévention et, pour les personnes malades, à une dégradation de leur état de santé. Le diagnostic de certaines pathologies comme l’infection par le VIH, l’insuffisance rénale ou certains cancers est ainsi souvent tardif, ce qui impacte leur pronostic en termes de morbi-mortalité.
À l’inverse, on peut observer chez les immigrés insérés des états de santé similaires à ceux de la population générale à la fois dans le bon sens via l’accès à la prévention et aux soins, mais aussi dans le mauvais sens quand l’adoption de mauvaises habitudes alimentaires ou l’adoption de comportements délétères pour la santé impactent négativement l’état de santé (prévalence du surpoids, de l’obésité et du diabète et consommation de tabac et d’alcool en particulier). Cela n’efface pas cependant tout risque de pathologie importée, et un bilan de santé reste indiqué pour ne pas méconnaître certains pathologies fréquentes comme l’hépatite B.
À l’inverse, on peut observer chez les immigrés insérés des états de santé similaires à ceux de la population générale à la fois dans le bon sens via l’accès à la prévention et aux soins, mais aussi dans le mauvais sens quand l’adoption de mauvaises habitudes alimentaires ou l’adoption de comportements délétères pour la santé impactent négativement l’état de santé (prévalence du surpoids, de l’obésité et du diabète et consommation de tabac et d’alcool en particulier). Cela n’efface pas cependant tout risque de pathologie importée, et un bilan de santé reste indiqué pour ne pas méconnaître certains pathologies fréquentes comme l’hépatite B.
Migration pour raison de santé
En ce qui concerne la migration de personnes malades, ou plus précisément la migration pour raison de santé, toutes les études épidémiologiques et démographiques montrent qu’elle est marginale et qu’elle représente moins de 3 % des motifs de migration vers la France. Il convient donc de prendre de la distance avec certains discours politiques la mettant au premier plan pour justifier des restrictions à l’accès aux soins. Certaines situations cliniques sévères motivant un départ du pays d’origine peuvent cependant mettre les praticiens en difficulté, en particulier quand elles concernent des pathologies compliquées et dont l’organisation de la prise en charge est difficile comme une insuffisance rénale terminale relevant d’une dialyse ou un cancer à un stade avancé. En 2017, l’Office français de l’immigration et de l’intégration a reçu 44 000 demandes de titres de séjour pour raison de santé (initiales ou de renouvellement) dont près de la moitié a obtenu un avis favorable. Les demandes concernaient le plus souvent des pathologies psychiatriques, des maladies infectieuses dont l’infection par le VIH, les hépatites et la tuberculose, un diabète, un cancer ou une maladie de l’appareil circulatoire.
Dépister systématiquement la tuberculose
Étant donné le poids des déterminants sociaux de la santé et l’importance numérique des populations concernées (notamment dans certaines régions), l’état de santé des immigrés et leur accès aux soins constituent un véritable enjeu de santé publique.1, 12 La question de la santé des immigrés et de leur accès au système de santé se pose donc de manière aiguë, en particulier quand il y a des problèmes de santé spécifiques liés à des parcours traumatiques de migration. Cela est d’autant plus vrai chez les migrants atteints d’une pathologie chronique comme l’hypertension artérielle, le diabète, les pathologies psychiatriques ou les infections par le VHB ou le VIH. Pour autant, les migrants ne représentent pas un risque significatif d’importation de maladies infectieuses contagieuses, à la seule exception de la tuberculose pulmonaire qui reste cependant une maladie rare et dont la transmission reste essentiellement confinée dans les réseaux communautaires sans atteindre la population native. Elle devrait bénéficier d’un dépistage systématique et d’un accès aux soins précoce chez tous les migrants primo-arrivants indépendamment de leur statut administratif.
Références
1. Berchet C, Jusot F. État de santé et recours aux soins des immigrés : une synthèse des travaux français. Questions d'économie de la santé, 2012;172:1-7.
2. Khlat M. Santé et recours aux soins des migrants en France. Bull Epidemiol Hebd 2012;2-3-4:13-4.
3. Chaud P, Haeghebaert S, Leduc S, et al. Surveillance des maladies infectieuses dans les populations migrantes accueillies à Calais et à Grande-Synthe, novembre 2015-octobre 2016. Bull Epidemiol Hebd 2017;19-20:374-81.
4. Tapié de Celeyran F, Astre H, et al. Étude nationale sur les caractéristiques des personnes migrantes consultant dans les Permanences d’accès aux soins de santé en France en 2016. Bull Epidémiol Hebd 2017;19-20:396-405.
5. Desgrees du Lou A, Pannetier J, Ravalihasy A, et al. Is hardship during migration a determinant of HIV infection? Results from the ANRS PARCOURS study of sub-Saharan African migrants in France. AIDS 2016;30:645-56.
6. Comede. Rapport 2017 du Comede. Activité 2016. Le Kremlin-Bicêtre : Comede, 2017.
7. Berchet C, Jusot F. L’état de santé des migrants de première et de seconde génération en France. Une analyse selon le genre et l’origine. Revue économique 2010;61:1075-98.
8. Sauvegrain P, Stewart Z, Gonthier C, et al. Accès aux soins prénatals et santé maternelle des femmes immigrées. Bull Epidemiol Hebd 2017;19-20:389-95.
9. El Mbouraki M, Riard EH. État socio-sanitaire des personnes âgées immigrées. Paris : L’Hamarttan, 2016.
10. Meffre C, Le Strat Y, Delarocque-Astagneau E, Antona D, Desenclos JC. Prévalence des hépatites B et C en France en 2004. Maisons-Alfort : Institut de veille sanitaire, 2007.
11. Supervie V, Ndawinz JD, Lodi S, Costagliola D. The undiagnosed HIV epidemic in France and its implications for HIV screening strategies. AIDS 2014;28:1797-804.
12. Marmot M, Friel S, Bell R, Houweling TA, Taylor S, Commission on Social Determinants of Health. Closing the gap in a generation: health equity through action on the social determinants of health. Lancet 2008;372:1661-9.
2. Khlat M. Santé et recours aux soins des migrants en France. Bull Epidemiol Hebd 2012;2-3-4:13-4.
3. Chaud P, Haeghebaert S, Leduc S, et al. Surveillance des maladies infectieuses dans les populations migrantes accueillies à Calais et à Grande-Synthe, novembre 2015-octobre 2016. Bull Epidemiol Hebd 2017;19-20:374-81.
4. Tapié de Celeyran F, Astre H, et al. Étude nationale sur les caractéristiques des personnes migrantes consultant dans les Permanences d’accès aux soins de santé en France en 2016. Bull Epidémiol Hebd 2017;19-20:396-405.
5. Desgrees du Lou A, Pannetier J, Ravalihasy A, et al. Is hardship during migration a determinant of HIV infection? Results from the ANRS PARCOURS study of sub-Saharan African migrants in France. AIDS 2016;30:645-56.
6. Comede. Rapport 2017 du Comede. Activité 2016. Le Kremlin-Bicêtre : Comede, 2017.
7. Berchet C, Jusot F. L’état de santé des migrants de première et de seconde génération en France. Une analyse selon le genre et l’origine. Revue économique 2010;61:1075-98.
8. Sauvegrain P, Stewart Z, Gonthier C, et al. Accès aux soins prénatals et santé maternelle des femmes immigrées. Bull Epidemiol Hebd 2017;19-20:389-95.
9. El Mbouraki M, Riard EH. État socio-sanitaire des personnes âgées immigrées. Paris : L’Hamarttan, 2016.
10. Meffre C, Le Strat Y, Delarocque-Astagneau E, Antona D, Desenclos JC. Prévalence des hépatites B et C en France en 2004. Maisons-Alfort : Institut de veille sanitaire, 2007.
11. Supervie V, Ndawinz JD, Lodi S, Costagliola D. The undiagnosed HIV epidemic in France and its implications for HIV screening strategies. AIDS 2014;28:1797-804.
12. Marmot M, Friel S, Bell R, Houweling TA, Taylor S, Commission on Social Determinants of Health. Closing the gap in a generation: health equity through action on the social determinants of health. Lancet 2008;372:1661-9.