En 1861, Armand Trousseau est un des premiers à publier un article sur la relation entre thrombose veineuse et cancer. Il décrit le cas d’un patient de 56 ans qui présente plusieurs thromboses veineuses superficielles ascendantes aux membres supérieurs et inférieurs, puis secondairement un cancer gastrique, conduisant rapidement au décès du patient. Ironie du sort, Armand Trousseau décédera plus tard d’un cancer gastrique qu’il aura lui-même prédit : « Je suis perdu, une phlébite qui vient de se déclarer cette nuit ne me laisse plus aucun doute sur la nature de mon mal. »1
Il existe donc un lien étroit entre maladie thromboembolique veineuse (MTEV) et cancer : au moment du diagnostic de la thrombose qui précède souvent celui du cancer, puis plus tard, au cours de l’évolution métastatique et au cours des traitements mis en œuvre.
Ainsi, la thrombose veineuse peut être le signe d’un cancer occulte. Sa découverte peut servir de signe d’alerte pour rechercher le cancer avant qu’il ne soit trop évolué.
Les questions sont multiples : chez quels patients faut-il effectuer cette recherche ? À quel moment est-il utile de faire une recherche de cancer devant une MTEV ? De quelle façon faut-il la conduire ? Jusqu’où faut-il aller sans induire de crainte inutile chez le patient en multipliant les examen ? Enfin, il s’agit de savoir si cette recherche, permettant un diagnostic précoce de cancer, augmente l’espérance de vie du patient.
Quand rechercher un cancer en cas de maladie thromboembolique veineuse ?
Les patients qui présentent une MTEV, c’est-à-dire une thrombose veineuse profonde (TVP) ou une embolie pulmonaire (EP), sans facteur de risque connu et considérée comme « non provoquée », ont un risque accru de thrombose associée au cancer.
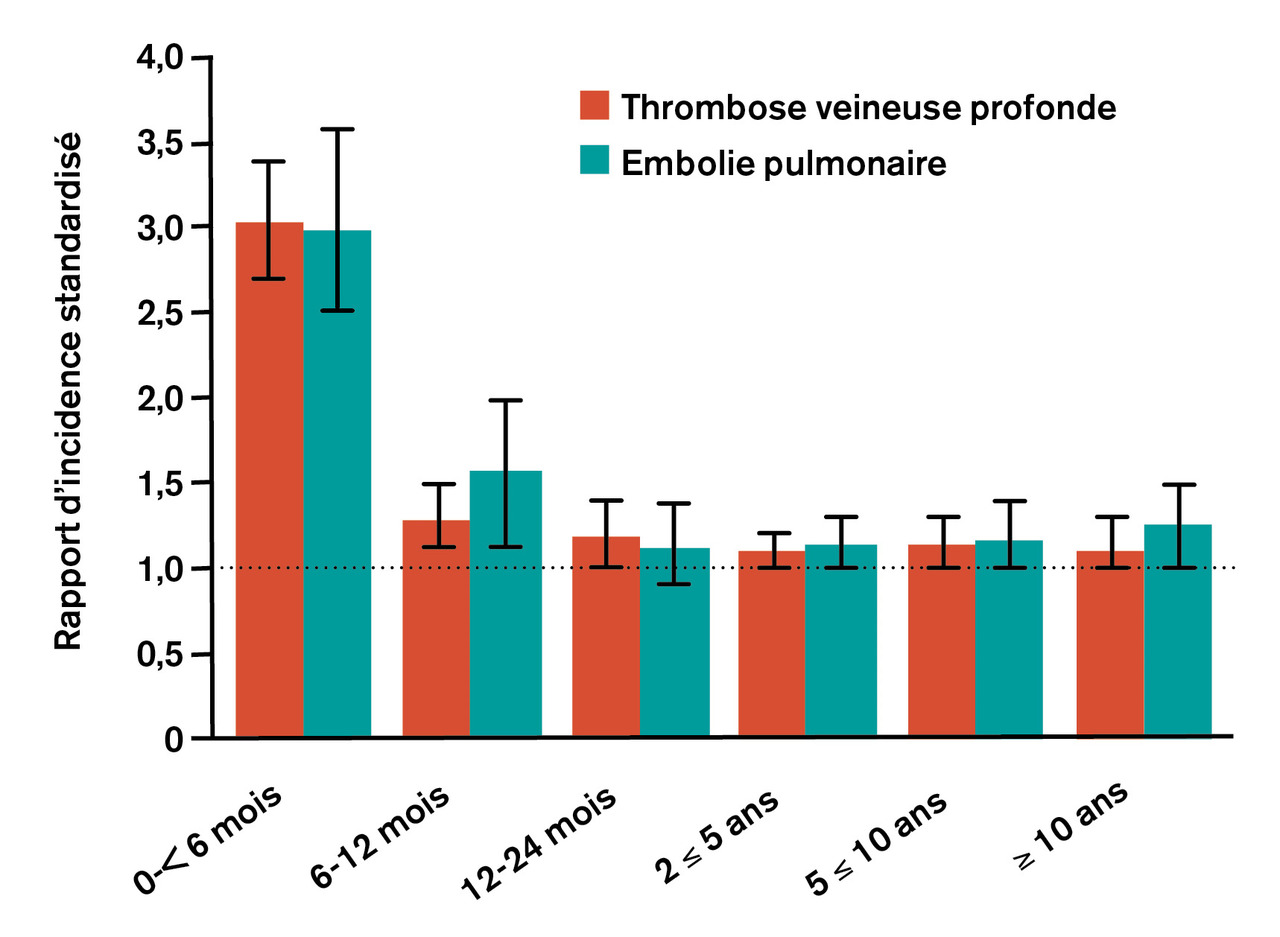
Cette association est maximale au cours des six premiers mois, puis diminue jusqu’à deux ans après l’épisode de thrombose.2 Après deux ans, le risque rejoint celui de la population générale.3 En cas de MTEV, il n’est donc pas utile de rechercher un cancer au-delà de ce délai (
Dans une revue systématique avec méta-analyse à partir de données individuelles consacrée au diagnostic de cancer occulte chez les patients avec MTEV non provoquée, 7 études sur 10 avaient recruté des patients avant le screening du cancer. Pendant les douze premiers mois, 101 patients sur 2 001 avaient eu un diagnostic de cancer, soit 5,2 % (intervalle de confiance à 95 % [IC95 %] : 4,1-6,5) et 1 % d’entre eux (IC95 % : 0,56-1,9) entre douze et vingt-quatre mois. Ces données montrent que, selon les populations étudiées, le risque de cancer chez les patients avec MTEV est inférieur à celui mesuré lors des premières études ; ce résultat global sur méta-analyse conclut à un risque pour environ 5 % des patients, contre 10 % évoqués dans les publications initiales.4, 5 L’autre point intéressant est que le diagnostic de cancer survient également pendant les six premiers mois et jusqu’à un an après le diagnostic de MTEV.
Comment rechercher un cancer en cas de maladie thromboembolique veineuse ?
En cas de MTEV non provoquée, il est important de se poser la question de la recherche d’une néoplasie occulte. Cette recherche doit tout d’abord être fondée sur l’interrogatoire et un examen clinique complet orienté selon selon les facteurs de risque du patient (âge, exposition à des toxiques, risque personnel ou familial de cancer). Les dépistages recommandés doivent être mis à jour s’ils ne le sont pas.
Examiner le patient
Ainsi, dans un premier temps, l’examen clinique recherche une perte de poids, une altération de l’état général, des signes évocateurs (épisode d’hématurie chez un patient fumeur par exemple), une modification de la voix, une toux chronique, un nodule mammaire, la présence de sang dans les selles, des adénopathies ou un syndrome tumoral.
Examens complémentaires : suivre les recommandations de dépistage organisé
La réalisation, selon les recommandations en vigueur, des frottis cervico-vaginaux chez la femme et du dosage de l’antigène prostatique spécifique (PSA) chez l’homme doit être vérifiée. Pour les autres examens biologiques ou d’imagerie, la bonne stratégie est encore discutée et ne fait pas actuellement consensus.
Une recherche élargie de cancer est-elle bénéfique ?
Mortalité réduite et diagnostic plus précoce
En 2005, Piccioli compare deux groupes de patients. Le premier pour lequel une recherche dite « extensive » est réalisée : radiographie de thorax, scanner abdominal, échographie abdominale, fibroscopie gastroduodénale et colonoscopie, test de recherche de sang occulte dans les selles, frottis cervico-vaginaux et mammographie chez la femme, PSA chez l’homme, dosage de marqueurs tumoraux (antigène carcino-embryonnaire [ACE], alphafœtoprotéine et antigène tumoral 125 [CA 125]) ; le second pour lequel des examens biologiques limités sont réalisés, associés à un examen clinique.
Les résultats montrent que le dépistage extensif a permis le diagnostic de cancer chez 13,1 % des patients contre 9,8 % (risque relatif [RR] : 9,7 % ; IC95 % : 1,3-36,8) en cas de stratégie limitée. Au cours du suivi, la mortalité était de 2 % dans le groupe avec screening extensif contre 3,9 % (RA : 1,9 % ; IC95 % : -5,5-10,9) dans l’autre groupe.
La stratégie de recherche extensive de cancer est donc bénéfique pour permettre un diagnostic plus précoce de cancer et réduire la mortalité.
Différence non significative pour le nombre de cancers dépistés
Cependant, en 2015, dans l’essai SOME, 14 patients sur 431 avec stratégie limitée ont eu un diagnostic de cancer, soit 3,2 % de cancers dépistés à un an, contre 19 patients sur 423 avec stratégie rajoutant un scanner abdominal, soit 4,5 % (p = 0,28), ce qui ne montrait pas de bénéfice d’une stratégie extensive.6
Augmenter la sensibilité des recherches est-il favorable ?
On pourrait penser que l’ajout de méthodes plus sensibles comme la tomographie par émission de positons au 18-fluorodésoxyglucose (TEP-scan) pourrait permettre d’augmenter le nombre de cancers dépistés.
Dans la série de Robin, l’ajout du TEP-scan n’augmente pas le taux de cancers détectés par rapport à une stratégie limitée. Au cours du suivi plus prolongé à deux ans, le risque de diagnostic ultérieur de cancer était cependant plus faible chez les patients ayant bénéficié d’un dépistage comprenant un TEP-scan.7
Une revue systématique et méta-analyse sur données individuelles à partir des 10 essais recevables sur cette question a inclus 2 316 patients d’un âge moyen de 60 ans. La prévalence du cancer était de 5,2 % (IC95 % : 4,1-6,5) avec une prévalence ponctuelle plus importante chez les patients ayant bénéficié d’un dépistage extensif initial (odds ratio [OR] : 2 ; IC95 % : 1,2-3,4) mais pas à un an (OR : 1,4 ; IC95 % : 0,89-2,1). La prévalence du cancer augmentait linéairement avec l’âge, étant 7 fois plus élevée chez les patients de plus de 60 ans (OR : 7,1 ; IC95 % : 3,1-16).5 Malgré les disparités de population des patients inclus dans ces essais et malgré des stratégies de dépistage et des données différentes sur la mortalité à long terme, cette méta-analyse montre que l’on détecte un cancer pour 20 patients avec MTEV non provoquée au cours de la première année. Cette prévalence augmente au-delà de 60 ans.
Des données encore insuffisantes pour conclure
Mais ces travaux méritent d’être complétés. En effet, d’une part, la fréquence plutôt basse (aux alentours de 5 %) des cancers ne permet pas de comparaison statistique très solide ; d’autre part, la prévalence des cancers augmente plus chez les patients de plus de 60 ans, et à deux ans de suivi, la proportion de cancers non diagnostiqués est plus faible chez les patients qui ont bénéficié d’un TEP-scan.
Un prochain essai (MVTEP2) permettra peut-être de savoir si le ciblage d’une population plus exposée permet de dépister plus de cancers et si le pronostic est amélioré en cas de dépistage précoce ; dans cet objectif, un TEP-scan sera réalisé pour des patients de plus de 50 ans avec MTEV non provoquée, associé à une surveillance sur une année.
Des données encore insuffisantes pour conclure
En l’état actuel des connaissances, les recommandations proposent une recherche limitée en cas de MTEV non provoquée :8 interrogatoire et examen clinique soigneux, analyse des facteurs de risque de cancer et mise à jour des dépistages recommandés (recherche de sang dans les selles ; dosage du PSA chez l’homme et mammographie et frottis cervico-vaginaux chez la femme, selon l’âge (
Pour ce qui concerne les thromboses veineuses superficielles (TVS), il ne semble pas y avoir de risque de cancer en cas de premier épisode isolé ; en revanche, en cas de TVS récidivante, le risque est significatif (exemple du syndrome de Trousseau).9
En pratique, que faire ?
En cas de MTEV non provoquée de diagnostic récent, la recherche d’un cancer se fait par un interrogatoire et un examen clinique soigneux ainsi qu’un bilan biologique minimal sans examens complémentaires systématiques hormis les dépistages prévus pour la population générale.
Lors d’une MTEV non provoquée, un cancer apparaît chez 5 % des patients au cours de la première année ; cette fréquence augmente chez les patients plus âgés. Des essais sont en cours pour savoir si un examen plus complet et orienté sur la recherche de néoplasie (comme le TEP-scan) pourrait permettre d’améliorer le dépistage et surtout le pronostic des patients.
1. Trousseau A. In: Clinique médicale de l’Hôtel-Dieu de Paris. 2 vol. Paris, eds: J.-B. Baillière, 1861.
2. Sørensen HT, Mellemkjaer L, Steffensen FH, Olsen JH, Nielsen GL. The risk of a diagnosis of cancer after primary deep venous thrombosis or pulmonary embolism. N Engl J Med 1998;338:1169-73.
3. Prandoni P, Casiglia E, Piccioli A, Ghirarduzzi A, Pengo V, Gu C, et al. The risk of cancer in patients with venous thromboembolism does not exceed that expected in the general population after the first 6 months [Letter]. J Thromb Haemost 2010;8:1126-7.
4. Piccioli A, Lensing AW, Prins MH, Falanga A, Scannapieco GL, Ieran M, et al; SOMIT Investigators Group. Extensive screening for occult malignant disease in idiopathic venous thromboembolism: a prospective randomized clinical trial. J Thromb Haemost 2004;2:884-9.
5. van Es EL, Le Gal G, Otten HM, Robin P, Piccioli A, Lecumberri R, et al. Screening for occult cancer in patients with unprovoked venous thromboembolism: a systematic review and meta-analysis of individual patient data. Ann Intern Med 2017;167:410-7.
6. Carrier M, Lazo-Langner A, Shivakumar S, Tagalakis V, Zarychanski R, Solymoss S, et al; SOME Investigators. Screening for occult cancer in unprovoked venous thromboembolism. N Engl J Med 2015;373:697-704.
7. Robin P, Le Roux PY, Planquette B, Accassat S, Roy PM, Couturaud F, et al; MVTEP study group. Limited screening with versus without (18)F-fluorodeoxyglucose PET/CT for occult malignancy in unprovoked venous thromboembolism: an open-label randomized controlled trial. Lancet Oncol 2016;17:193-9.
8. Sanchez O, Benhamou Y, Bertoletti L, Constant J, Couturaud F, Delluc A, et al. Recommandations de bonne pratique pour la prise en charge de la maladie veineuse thromboembolique chez l’adulte. Rev Mal Respir 2021;38 Suppl 1:e164-e170.
9. van Doormaal FF, Atalay S, Brouwer HJ, van der Velde EF, Buller HR, van Weert HC. Idiopathic superficial thrombophlebitis and the incidence of cancer in primary care patients. Ann Fam Med 2010;8:47-50.