Trois millions de personnes vivent en France avec un diagnostic de cancer, dont plus d’un million sont hospitalisées chaque année pour le traitement de leur cancer.1 La consommation de tabac est responsable d’environ 30 % des décès par cancer en France. Elle augmente le risque de cancers pour 17 localisations différentes (poumon, cavité buccale, pharynx, larynx, pancréas, vessie, reins, cavité nasale, sinus, œsophage, estomac, foie, col de l’utérus, leucémie myéloïde, côlon et rectum, ovaire et sein). Outre son rôle de premier facteur de risque de cancer, la consommation de tabac détériore l’état de santé et augmente la mortalité des patients traités pour un cancer. La systématisation de l’accompagnement au sevrage tabagique pour les patients fumeurs, objectif inscrit dans le Plan cancer 2014-2019, apparaît comme une composante à renforcer du traitement en cancérologie appelant à une amélioration des pratiques cliniques et une implication plus forte de l’ensemble des soignants et des établissements de santé.
L’arrêt du tabac améliore le traitement des patients atteints de cancer
En population générale, il est démontré que tout arrêt est bénéfique, quel que soit l’âge de la personne, et son intérêt réside principalement dans la réduction des risques de morbidités multiples associées au tabagisme (cancers, maladies cardiovasculaires, respiratoires, etc.). Des effets spécifiques sont liés à la poursuite du tabagisme pour les patients atteints de cancer. L’analyse de la littérature sur cette thématique met en évidence que :2
– l’arrêt du tabac améliore le pronostic des patients et réduit les risques de seconds cancers primitifs ;
– le tabagisme augmente le risque de complications per- et postopératoires (risques d’infection du site opératoire, nécroses, etc.) ;
– la poursuite du tabagisme après le diagnostic d’un cancer détériore la qualité de vie (symptômes respiratoires, douleurs, etc.) ;
– le tabagisme augmente certaines toxicités liées aux traitements anticancéreux (persistance de mucite, toxicités cutanées, dégradation de la qualité vocale, etc.) ;
– le tabagisme favoriserait, sur une tumeur existante, la progression tumorale et pourrait être à l’origine de résistance à certains traitements.
– l’arrêt du tabac améliore le pronostic des patients et réduit les risques de seconds cancers primitifs ;
– le tabagisme augmente le risque de complications per- et postopératoires (risques d’infection du site opératoire, nécroses, etc.) ;
– la poursuite du tabagisme après le diagnostic d’un cancer détériore la qualité de vie (symptômes respiratoires, douleurs, etc.) ;
– le tabagisme augmente certaines toxicités liées aux traitements anticancéreux (persistance de mucite, toxicités cutanées, dégradation de la qualité vocale, etc.) ;
– le tabagisme favoriserait, sur une tumeur existante, la progression tumorale et pourrait être à l’origine de résistance à certains traitements.
Un moment opportun pour intervenir
Beaucoup de patients arrêtent de fumer après l’annonce du diagnostic de cancer
Dans l’enquête VICAN5 (La vie cinq ans après un diagnostic de cancer), menée en France en 2015 sur plus de 4 000 patients atteints de cancers de plus de 13 localisations différentes, 40 % des fumeurs actifs au moment du diagnostic étaient devenus abstinents 5 ans plus tard.3 Le suivi d’une cohorte composée de plus de 12 000 fumeurs a montré que le taux d’arrêt du tabac est supérieur pour ceux ayant eu un diagnostic de cancer pendant la période du suivi comparé à ceux n’en ayant pas eu (31 % contre 19 % d’arrêt [2 ans après le diagnostic]).4 Ainsi, le diagnostic d’un cancer apparaît comme un moment où les patients semblent particulièrement réceptifs à des messages de réduction des risques, en particulier d’arrêt du tabac.5, 6
Le pourcentage d’arrêt est très variable en fonction de la localisation du cancer
La part de fumeurs qui n’arrêtent pas de fumer après un diagnostic de cancer est néanmoins importante, 60 % dans l’étude VICAN5.3 Une très grande hétérogénéité dans la proportion de l’arrêt tabagique existe en fonction de la localisation du cancer. Les fumeurs atteints d’un cancer pour lequel le tabagisme est un facteur de risque majeur (cancer du poumon ou des voies aérodigestives supérieures) sont beaucoup plus nombreux à arrêter de fumer (65 vs 34 % pour les autres localisations).3 Les femmes fumeuses sont, pour leur part, seulement 29 % et 22 % à arrêter de fumer après un traitement respectivement pour cancer du sein ou du col de l’utérus. Ainsi, alors que l’annonce d’un cancer apparaît comme un événement pouvant déclencher un souhait d’arrêt du tabac chez certains patients, d’autres pour qui le lien de causalité entre le tabac et leur maladie est moins évident (cancers du sein, du côlon, etc.) pourraient se sentir moins concernés par la nécessité de ce changement de comportement. Pourtant, être traitée et guérie d’un cancer du sein, par exemple, sans arrêt du tabac, représente une réelle perte de chance de réduire ses risques de complications médicales et de survenue d’événements graves à moyen ou long terme, en particulier de cancer du poumon.7
Tout patient doit recevoir un discours médical clair et se sentir soutenu par une proposition d’aide à l’arrêt
La dépendance au tabac et l’apparition des symptômes de sevrage qui en découle lors d’une tentative d’arrêt sont des obstacles majeurs pour cesser de fumer. Il est important que le patient fumeur soit aidé et accompagné pour arrêter de fumer car il aura 80 % de chance supplémentaire d’y parvenir par rapport à un fumeur arrêtant sans aide.8 Dans le cas de patients atteints de cancer, il a été montré que le taux d’arrêt tabagique est plus important si une aide au sevrage est proposée au moment du diagnostic de cancer.9 Même si la survenue d’un cancer déclenche chez de nombreux patients un souhait d’arrêt, le caractère fortement addictif du tabac justifie cet accompagnement. Des idées fausses, telles que le tabac puisse représenter un réconfort pour la personne ou qu’arrêter le tabac en même temps que combattre un cancer serait trop difficile, aboutissent à la non-proposition de cette aide à certains patients. La réticence vis-à-vis du sevrage exprimée par certains patients ne doit pas être considérée comme un obstacle à l’intervention mais bien comme une ambivalence face à la dépendance et à la peur de l’échec, sur laquelle il est nécessaire d’agir. La proposition de sevrage peut et doit être formulée dans toutes les situations. Pour faciliter l’intervention des professionnels de santé, le tableau ci-contre permet de revenir sur les idées fausses et d’apporter des éléments ou arguments facilitant la prise de parole avec le patient fumeur.
Comment aider les patients à sortir du tabagisme ?
Le rôle de l’ensemble des intervenants de l’équipe de cancérologie (anesthésiste, chirurgien, oncologue médical, spécialiste d’organe, radiothérapeute, hématologue, médecin généraliste, infirmier, etc.) est d’impulser une démarche de sevrage en créant les conditions de son initiation puis en s’assurant qu’un professionnel de santé dédié (médecin traitant, tabacologue, etc.) prenne le relais pour l’accompagnement au long cours. Ainsi, pour apporter un soutien efficace, il est nécessaire que chacun de ces professionnels intègre à sa pratique cette technique d’intervention ayant fait la preuve de son efficacité. Les éléments présentés ci-dessous reposent sur les recommandations de la Haute Autorité de santé (HAS) concernant l’arrêt de la consommation de tabac10 avec la spécificité, pour les patients atteints de cancer, d’une action rapide pour prévenir le plus tôt possible l’impact que peut avoir la poursuite du tabagisme sur la qualité et l’efficacité du traitement ainsi que sa tolérance.
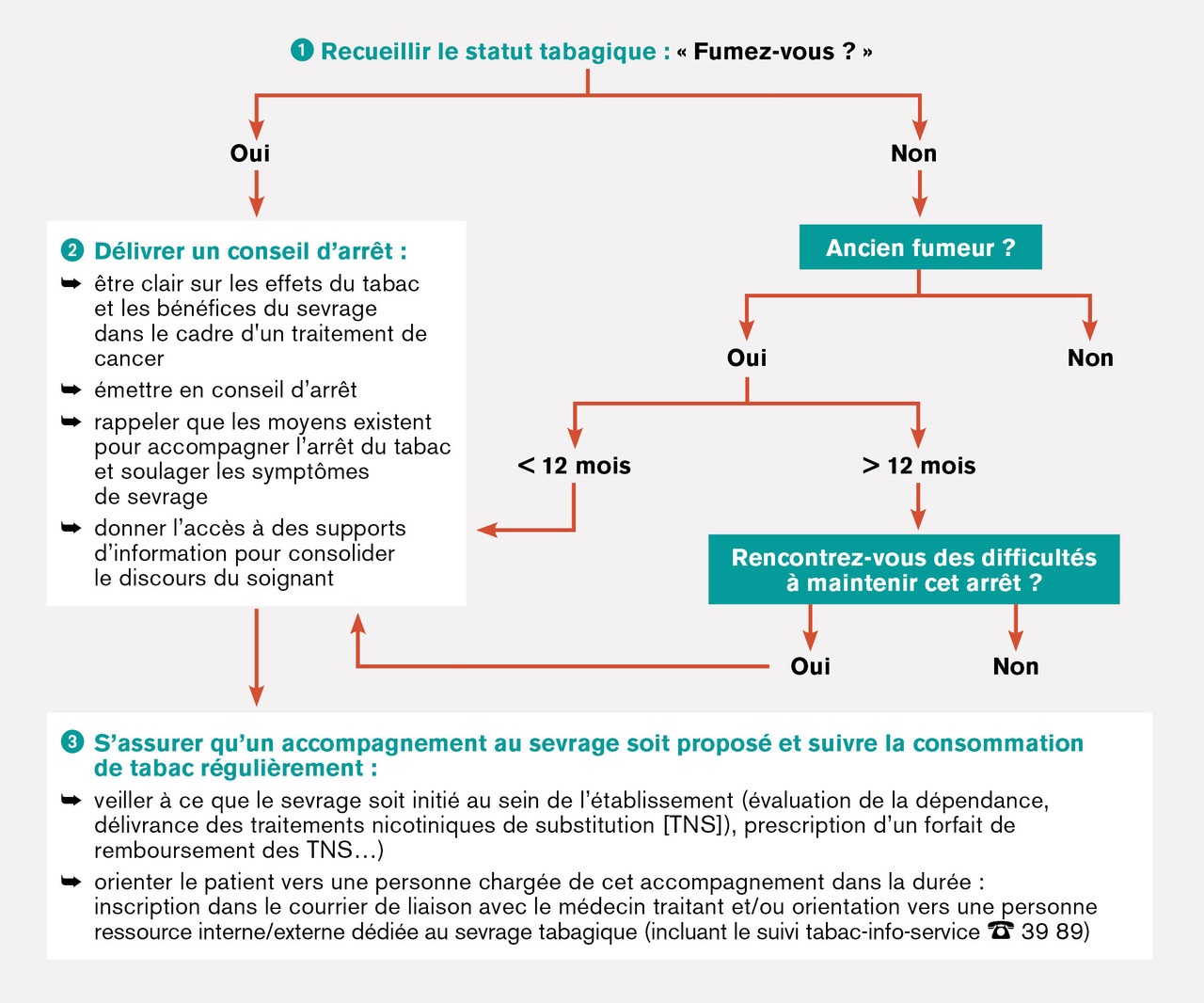
Le déclenchement d’un accompagnement à l’arrêt du tabac chez les patients atteints de cancer se fait en trois étapes (v . figure, page 445 ).
Le déclenchement d’un accompagnement à l’arrêt du tabac chez les patients atteints de cancer se fait en trois étapes (
PERSPECTIVES
L’accompagnement à l’arrêt du tabac des patients atteints de cancer et fumeurs est une démarche efficace. Sa systématisation est ainsi inscrite dans le Plan cancer 2014-2019, et est une recommandation également portée par la HAS, l’American Society for Cancer Oncology, l’American Association for Cancer Research et le National Comprehensive Cancer Network.10, 13
Tous les professionnels de santé (chirurgiens, anesthésistes, oncologues médicaux, spécialistes d’organe, radiologues, médecins traitants, infirmiers, etc.) ont un rôle à jouer pour intervenir auprès de leurs patients atteints de cancer et déclencher un accompagnement à l’arrêt du tabac. L’Institut national du cancer met à leur disposition des outils d’aide à la pratique pour favoriser le déploiement de cette démarche au sein des établissements de santé,14 en lien avec les professionnels du premiers recours.
Tous les professionnels de santé (chirurgiens, anesthésistes, oncologues médicaux, spécialistes d’organe, radiologues, médecins traitants, infirmiers, etc.) ont un rôle à jouer pour intervenir auprès de leurs patients atteints de cancer et déclencher un accompagnement à l’arrêt du tabac. L’Institut national du cancer met à leur disposition des outils d’aide à la pratique pour favoriser le déploiement de cette démarche au sein des établissements de santé,14 en lien avec les professionnels du premiers recours.
Références
1. Institut national du cancer. Estimation de la prévalence (partielle et totale) du cancer en France métropolitaine chez les 15 ans et plus en 2008. Étude à partir des registres des cancers du réseau Francim. INCa, 2014. www.e-cancer.fr ou https://bit.ly/2HFrF7R
2. Institut national du cancer. Argumentaire. Arrêt du tabac dans la prise en charge du patient atteint de cancer/Systématiser son accompagnement, outils pour la pratique. Boulogne-Billancourt : INCa, mars 2016. www.e-cancer.fr ou https://bit.ly/2Fw7aa8
3. Institut national du cancer. La vie deux ans après un diagnostic de cancer. De l'annonce à l'après-cancer. Boulogne-Billancourt : INCa, coll. Études et enquêtes, 2014. www.e-cancer.fr ou https://bit.ly/2JCPChI
4. Westmaas JL, Newton CC, Stevens VL, Flanders WD, Gapstur SM, Jacobs EJ. Does a recent cancer diagnosis predict smoking cessation? an analysis from a large prospective US cohort. J Clin Oncol 2015; 33:1647-52.
5. Demark-Wahnefried W, Aziz NM, Rowland JH, Pinto BM. Riding the crest of the teachable moment: promoting long-term health after the diagnosis of cancer. J Clin Oncol 2005;23:5814-30.
6. Demark-Wahnefried W, Aziz NM, Rowland JH, Pinto BM. Riding the crest of the teachable moment: promoting long-term health after the diagnosis of cancer. J Clin Oncol 2005;23:5814-30.
7. Bérubé S, Lemieux J, Moore L, Maunsell E, Brisson J. Smoking at time of diagnosis and breast cancer-specific survival: new findings and systematic review with meta-analysis. Breast Cancer Res 2014;16:R42.
8. Grignon M, Reddock J. L'effet des interventions contre la consommation de tabac: une revue des revues de littérature. Questions d'économie de la santé 2012;182:1-8.
9. Sanderson Cox L, Sloan JA, Patten CA, et al. Smoking behavior of 226 patients with diagnosis of stage IIIA/IIIB non-small cell lung cancer. Psychooncology 2002;11:472-8.
10. Haute Autorité de santé. Arrêt de la consommation de tabac : du dépistage individuel au maintien de l’abstinence en premier recours. Recommandation de bonne pratique, HAS 2014. www.has-sante.fr ou https://bit.ly/2WkreCZ
11. Hanna N, Mulshine J, Wollins DS, Tyne C, Dresler C. Tobacco cessation and control a decade later: American society of clinical oncology policy statement update. J Clin Oncol 2013;31:3147-57.
12. Toll BA, Brandon TH, Gritz ER, et al. Assessing tobacco use by cancer patients and facilitating cessation: an American Association for Cancer Research policy statement. Clin Cancer Res 2013;19:1941-8.
13. National Comprehensive Cancer Network. NCCN publishes New Guidelinesfor Smoking Cessation. www.nccn.org ou https://bit.ly/1HGC2O8
14. Institut national du cancer. Arrêt du tabac dans la prise en charge du patient atteint de cancer/Systématiser son accompagnement. Boulogne-Billancourt : INCa, mars 2016. www.e-cancer.fr ou https://bit.ly/2Twbxqx
15. Stickley A, Koyanagi A, Roberts B, Leinsalu M, Goryakin Y, McKee M. Smoking status, nicotine dependence and happiness in nine countries of the former Soviet Union. Tob Control 2015;24:190-7.
16. Duffy SA, Ronis DL, Valenstein M, et al. A tailored smoking, alcohol, and depression intervention for head and neck cancer patients. Cancer Epidemiol Biomarkers Prev 2006;15: 2203-8.
17. Dupont P, Blécha L. Aide à l’arrêt du tabagisme chez les personnes âgées. NPG 2012;12:3-8.
18. Jeremias E, Chatkin JM, Chatkin G, Seibert J, Martins M, Wagner M. Smoking cessation in older adults. Int J Tuberc Lung Dis 2012;16:273-8.
2. Institut national du cancer. Argumentaire. Arrêt du tabac dans la prise en charge du patient atteint de cancer/Systématiser son accompagnement, outils pour la pratique. Boulogne-Billancourt : INCa, mars 2016. www.e-cancer.fr ou https://bit.ly/2Fw7aa8
3. Institut national du cancer. La vie deux ans après un diagnostic de cancer. De l'annonce à l'après-cancer. Boulogne-Billancourt : INCa, coll. Études et enquêtes, 2014. www.e-cancer.fr ou https://bit.ly/2JCPChI
4. Westmaas JL, Newton CC, Stevens VL, Flanders WD, Gapstur SM, Jacobs EJ. Does a recent cancer diagnosis predict smoking cessation? an analysis from a large prospective US cohort. J Clin Oncol 2015; 33:1647-52.
5. Demark-Wahnefried W, Aziz NM, Rowland JH, Pinto BM. Riding the crest of the teachable moment: promoting long-term health after the diagnosis of cancer. J Clin Oncol 2005;23:5814-30.
6. Demark-Wahnefried W, Aziz NM, Rowland JH, Pinto BM. Riding the crest of the teachable moment: promoting long-term health after the diagnosis of cancer. J Clin Oncol 2005;23:5814-30.
7. Bérubé S, Lemieux J, Moore L, Maunsell E, Brisson J. Smoking at time of diagnosis and breast cancer-specific survival: new findings and systematic review with meta-analysis. Breast Cancer Res 2014;16:R42.
8. Grignon M, Reddock J. L'effet des interventions contre la consommation de tabac: une revue des revues de littérature. Questions d'économie de la santé 2012;182:1-8.
9. Sanderson Cox L, Sloan JA, Patten CA, et al. Smoking behavior of 226 patients with diagnosis of stage IIIA/IIIB non-small cell lung cancer. Psychooncology 2002;11:472-8.
10. Haute Autorité de santé. Arrêt de la consommation de tabac : du dépistage individuel au maintien de l’abstinence en premier recours. Recommandation de bonne pratique, HAS 2014. www.has-sante.fr ou https://bit.ly/2WkreCZ
11. Hanna N, Mulshine J, Wollins DS, Tyne C, Dresler C. Tobacco cessation and control a decade later: American society of clinical oncology policy statement update. J Clin Oncol 2013;31:3147-57.
12. Toll BA, Brandon TH, Gritz ER, et al. Assessing tobacco use by cancer patients and facilitating cessation: an American Association for Cancer Research policy statement. Clin Cancer Res 2013;19:1941-8.
13. National Comprehensive Cancer Network. NCCN publishes New Guidelinesfor Smoking Cessation. www.nccn.org ou https://bit.ly/1HGC2O8
14. Institut national du cancer. Arrêt du tabac dans la prise en charge du patient atteint de cancer/Systématiser son accompagnement. Boulogne-Billancourt : INCa, mars 2016. www.e-cancer.fr ou https://bit.ly/2Twbxqx
15. Stickley A, Koyanagi A, Roberts B, Leinsalu M, Goryakin Y, McKee M. Smoking status, nicotine dependence and happiness in nine countries of the former Soviet Union. Tob Control 2015;24:190-7.
16. Duffy SA, Ronis DL, Valenstein M, et al. A tailored smoking, alcohol, and depression intervention for head and neck cancer patients. Cancer Epidemiol Biomarkers Prev 2006;15: 2203-8.
17. Dupont P, Blécha L. Aide à l’arrêt du tabagisme chez les personnes âgées. NPG 2012;12:3-8.
18. Jeremias E, Chatkin JM, Chatkin G, Seibert J, Martins M, Wagner M. Smoking cessation in older adults. Int J Tuberc Lung Dis 2012;16:273-8.