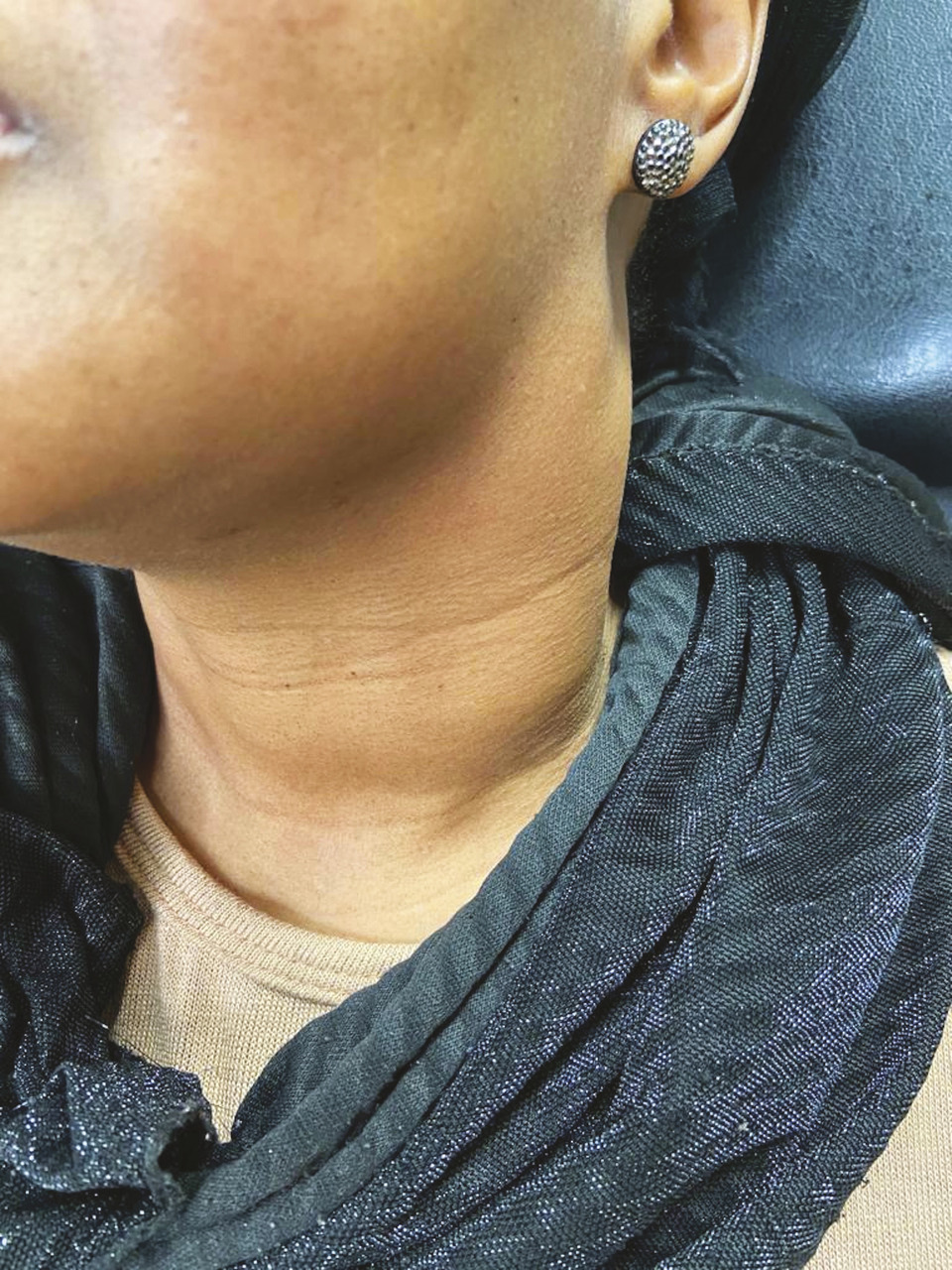Une patiente de 47 ans consulte pour une tuméfaction cervicale gauche avec gêne cervicale évoluant depuis six mois, d’aggravation progressive. Ses antécédents sont une thyroïdite de De Quervain et une fibrose rétropéritonéale compliquée de thromboses veineuses profondes fémoro-poplitées bilatérales survenues en 2010.
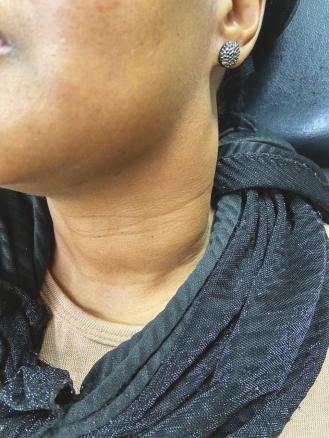
L’examen clinique retrouve une tuméfaction latéro-cervicale gauche localement étendue, dure, indolore, fixée au plan profond (fig. 1 ).
Les examens biologiques (inflammatoires, phosphocalciques) sont normaux, avec une euthyroïdie clinique et biologique (anticorps antithyroïdiens négatifs).
Le bilan paraclinique comprend :
- une cytoponction lésionnelle peu contributive : frottis associant un fond lymphoïde à une population épithéliale, faisant évoquer une thyroïdite ;
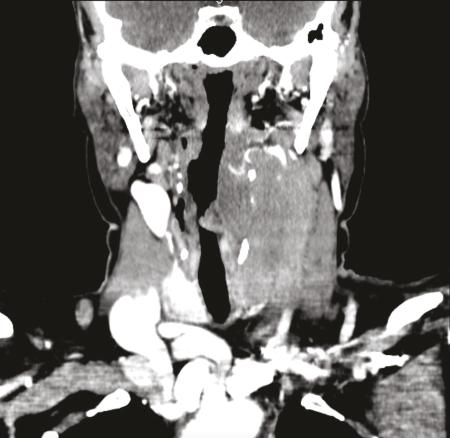
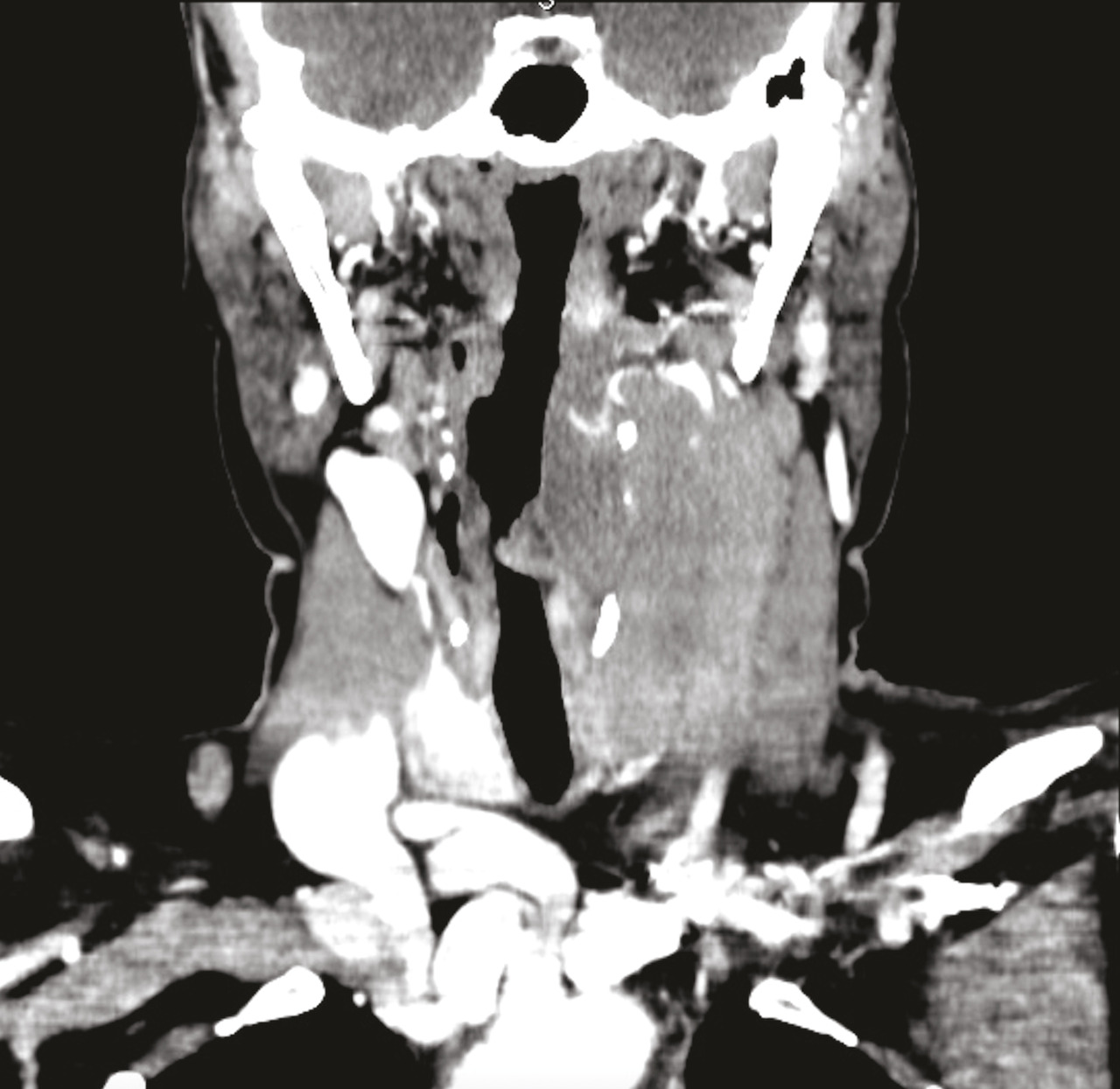
- un scanner cervical : masse cervicale postéro-latérale gauche étendue sur 10 × 5,5 × 4,2 cm, prolongeant le lobe thyroïdien gauche, englobant l’axe vasculaire jugulo-carotidien avec thrombose de la veine jugulaire gauche, et quelques adénopathies cervicales homolatérales peu suspectes (fig. 2 ) ;
- une tomographie à émission de positons (TEP) : infiltration tissulaire cervicale gauche modérément hypermétabolique (SUVmax 5,2), sans localisation pathologique à distance.
Une biopsie chirurgicale lésionnelle est réalisée par voie cervicale. L’examen histologique met en évidence sur l’ensemble des fragments une sclérose collagène, avec d’importants remaniements inflammatoires chroniques, sans tissu ganglionnaire ou thyroïdien identifié, sans lésion inflammatoire granulomateuse, sans lésion suspecte.
Les arguments cliniques avaient d’abord orienté vers une cause tumorale. Ce diagnostic a été redressé en considérant les antécédents de la patiente (fibrose rétropéritonéale) et surtout l’examen histologique de la biopsie lésionnelle : le diagnostic retenu est celui de thyroïdite de Riedel. Cette patiente fait partie des rares cas qui présentent un antécédent de thyroïdite de De Quervain précédant un diagnostic de fibrose péritonéale ; pour elle en 2010, soit onze ans avant le diagnostic de thyroïdite de Riedel.
Ne présentant pas de syndrome compressif, elle a bénéficié d’un traitement médical par corticothérapie orale : prednisone (20 mg) à doses dégressives sur une durée totale de six mois. Cela a entraîné une diminution de 50 % de la lésion cervicale à trois mois et sa régression quasi-complète à six mois, permettant l’arrêt du traitement. Aucune récidive locale ou à distance (clinique et radiologique) n’a été constatée à six mois de l’arrêt du traitement.
L’examen clinique retrouve une tuméfaction latéro-cervicale gauche localement étendue, dure, indolore, fixée au plan profond (
Les examens biologiques (inflammatoires, phosphocalciques) sont normaux, avec une euthyroïdie clinique et biologique (anticorps antithyroïdiens négatifs).
Le bilan paraclinique comprend :
- une cytoponction lésionnelle peu contributive : frottis associant un fond lymphoïde à une population épithéliale, faisant évoquer une thyroïdite ;
- un scanner cervical : masse cervicale postéro-latérale gauche étendue sur 10 × 5,5 × 4,2 cm, prolongeant le lobe thyroïdien gauche, englobant l’axe vasculaire jugulo-carotidien avec thrombose de la veine jugulaire gauche, et quelques adénopathies cervicales homolatérales peu suspectes (
- une tomographie à émission de positons (TEP) : infiltration tissulaire cervicale gauche modérément hypermétabolique (SUVmax 5,2), sans localisation pathologique à distance.
Une biopsie chirurgicale lésionnelle est réalisée par voie cervicale. L’examen histologique met en évidence sur l’ensemble des fragments une sclérose collagène, avec d’importants remaniements inflammatoires chroniques, sans tissu ganglionnaire ou thyroïdien identifié, sans lésion inflammatoire granulomateuse, sans lésion suspecte.
Les arguments cliniques avaient d’abord orienté vers une cause tumorale. Ce diagnostic a été redressé en considérant les antécédents de la patiente (fibrose rétropéritonéale) et surtout l’examen histologique de la biopsie lésionnelle : le diagnostic retenu est celui de thyroïdite de Riedel. Cette patiente fait partie des rares cas qui présentent un antécédent de thyroïdite de De Quervain précédant un diagnostic de fibrose péritonéale ; pour elle en 2010, soit onze ans avant le diagnostic de thyroïdite de Riedel.
Ne présentant pas de syndrome compressif, elle a bénéficié d’un traitement médical par corticothérapie orale : prednisone (20 mg) à doses dégressives sur une durée totale de six mois. Cela a entraîné une diminution de 50 % de la lésion cervicale à trois mois et sa régression quasi-complète à six mois, permettant l’arrêt du traitement. Aucune récidive locale ou à distance (clinique et radiologique) n’a été constatée à six mois de l’arrêt du traitement.
La thyroïdite de Riedel (TR) a été rapportée pour la première fois par Semple en 1864, et décrite par Riedel en 1894. Elle est la forme la plus rare de thyroïdite (1,06/100 000 habitants) caractérisée par un processus fibro-inflammatoire d’une partie ou de l’ensemble de la thyroïde, une destruction glandulaire, voire une extension aux tissus adjacents.1-5
Elle touche plus fréquemment les femmes (3 ou 4 femmes pour 1 homme) entre 30 et 50 ans.2,4
Cliniquement, la TR se manifeste par un goitre dur isolé ou associé à des signes compressifs à type de dyspnée, dysphagie ou dysphonie observés dans 30 à 50 % des cas.2
Le tableau clinique de la TR mime souvent celui d’une pathologie maligne et pose un problème de diagnostic différentiel, notamment avec le cancer anaplasique, le sarcome ou le lymphome de la thyroïde.4
La majorité des patients sont en euthyroïdie.5 Néanmoins, la fibrose extensive peut entraîner progressivement une hypothyroïdie.2
Des anomalies de la fonction thyroïdienne peuvent être présentes, signalées lors de la présentation initiale ou avant, comprenant la thyrotoxicose suivie d’une hypothyroïdie, attribuées à une thyroïdite subaiguë (cas rares).4
L’étiopathogénie reste encore non élucidée.1,4,5
Trente-huit pour cent des sujets avec une TR ont une fibrose d’un autre organe.2 Il a été décrit une association avec les processus de fibrose systémique, les maladies auto-immunes et plus récemment avec les maladies dues au spectre de surexpression des immunoglobulines G de type 4.5
Le diagnostic de TR est histologique.1 Les critères diagnostiques macroscopiques et histologiques de la TR sont bien définis dans la littérature et comprennent :
Elle touche plus fréquemment les femmes (3 ou 4 femmes pour 1 homme) entre 30 et 50 ans.2,4
Cliniquement, la TR se manifeste par un goitre dur isolé ou associé à des signes compressifs à type de dyspnée, dysphagie ou dysphonie observés dans 30 à 50 % des cas.2
Le tableau clinique de la TR mime souvent celui d’une pathologie maligne et pose un problème de diagnostic différentiel, notamment avec le cancer anaplasique, le sarcome ou le lymphome de la thyroïde.4
La majorité des patients sont en euthyroïdie.5 Néanmoins, la fibrose extensive peut entraîner progressivement une hypothyroïdie.2
Des anomalies de la fonction thyroïdienne peuvent être présentes, signalées lors de la présentation initiale ou avant, comprenant la thyrotoxicose suivie d’une hypothyroïdie, attribuées à une thyroïdite subaiguë (cas rares).4
L’étiopathogénie reste encore non élucidée.1,4,5
Trente-huit pour cent des sujets avec une TR ont une fibrose d’un autre organe.2 Il a été décrit une association avec les processus de fibrose systémique, les maladies auto-immunes et plus récemment avec les maladies dues au spectre de surexpression des immunoglobulines G de type 4.5
Le diagnostic de TR est histologique.1 Les critères diagnostiques macroscopiques et histologiques de la TR sont bien définis dans la littérature et comprennent :
- une glande thyroïde dure, fibreuse et ligneuse ;
- une extension de la fibrose au-delà de la capsule thyroïdienne dans la structure environnante du cou ;
- un remplacement complet de la thyroïde par un tissu fibreux qui est généralement dépourvu de composante inflammatoire granulomateuse.3
Références
1. Chahed H, Chaabouni MA, Mediouni A, Kanoun F, Zhani A, Besbes G. Thyroïdite de Riedel : une surprise diagnostique peropératoire. Ann Endocrinol 2014;75:699.
2. Azzoug S, Chentli F. Riedel’s thyroiditis associated with mediastinal and retroperitoneal fibrosis. Batna J Med Sci 2015;2:200-2.
3. Wang CJ, Wu TJ, Lee CT, Huang SM. A misdiagnosed Riedel’s thyroiditis successfully treated by thyroidectomy and tamoxifen. J Formos Med Assoc 2012;111:719-23.
4. Hennessey JV. Riedel’s thyroiditis: A clinical review. J Clin Endocrinol Metab 2011;96:3031-41.
5. Falhammar H, Juhlin CC, Barner C, Catrina SB, Karefylakis C, Calissendorff J. Riedel’s thyroiditis: Clinical presentation, treatment and outcomes. Endocrine 2018;60:185-92.
2. Azzoug S, Chentli F. Riedel’s thyroiditis associated with mediastinal and retroperitoneal fibrosis. Batna J Med Sci 2015;2:200-2.
3. Wang CJ, Wu TJ, Lee CT, Huang SM. A misdiagnosed Riedel’s thyroiditis successfully treated by thyroidectomy and tamoxifen. J Formos Med Assoc 2012;111:719-23.
4. Hennessey JV. Riedel’s thyroiditis: A clinical review. J Clin Endocrinol Metab 2011;96:3031-41.
5. Falhammar H, Juhlin CC, Barner C, Catrina SB, Karefylakis C, Calissendorff J. Riedel’s thyroiditis: Clinical presentation, treatment and outcomes. Endocrine 2018;60:185-92.
Une question, un commentaire ?
Sur le même thème
Article