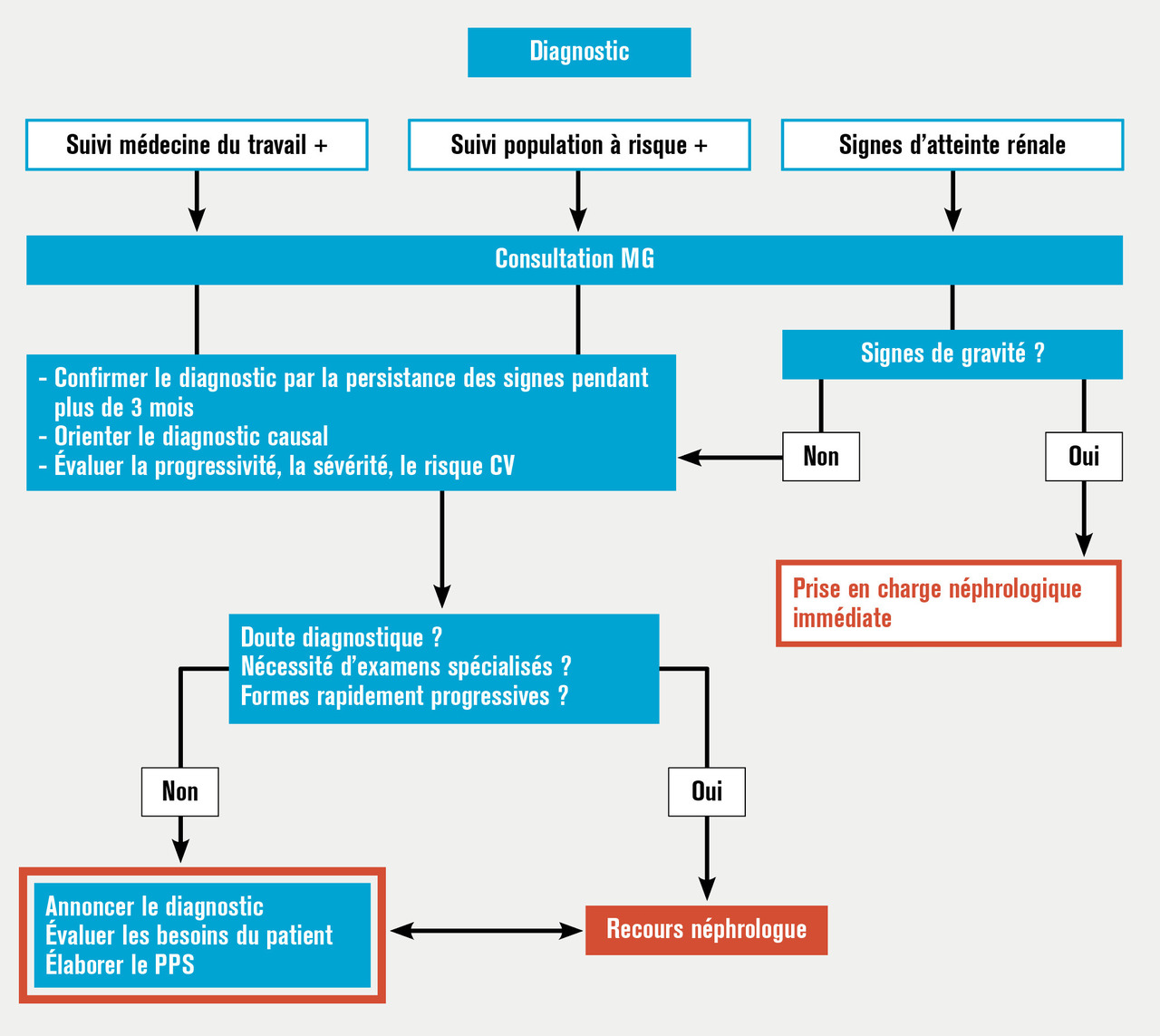
Trois éléments qui dessineront trois types de situations sont à prendre en compte dans le parcours de soins qui doit se mettre en place.
La maladie rénale chronique concerne environ 10 % de la population adulte. Les principaux pourvoyeurs en sont le diabète et l’hypertension artérielle. Le pronostic est dominé par le risque de progression vers l’insuffisance rénale dite « terminale », nécessitant le recours aux traitements de suppléance par dialyse et transplantation. Mais la maladie rénale chronique est aussi, dès les stades précoces, un facteur indépendant de risque cardiovasculaire. À côté des autres comorbidités éventuelles, une attention particulière doit être portée à la prévention des événements cardiovasculaires qui pèsent très lourd sur le pronostic et vont, à terme, conditionner les possibilités d’accès à la greffe ou aux modalités de dialyse autonome.
La découverte d’une maladie rénale chronique, souvent fortuite ou lors d’une évaluation systématique chez les personnes à risque(tableau 1) , pose au praticien la question de savoir s’il faut demander d’emblée un avis à une équipe néphrologique ou si le patient peut être simplement suivi par son médecin traitant.1
La découverte d’une maladie rénale chronique, souvent fortuite ou lors d’une évaluation systématique chez les personnes à risque
Trois éléments à prendre en compte
En fait, la réponse à cette question dépend des résultats d’une évaluation initiale qui se compose de trois éléments d’information.
Les antécédents (y compris familiaux) et les comorbidités vont donner une orientation en termes de cause de la maladie rénale et de risque évolutif : affection des voies urinaires (lithiase, infection, chi- rurgie, kystes), obésité et diabète, goutte, hypertension artérielle, maladie cardiovasculaire (insuffisance cardiaque, maladie coronaire, athérome périphérique), maladie systémique, exposition à des néphrotoxiques environnementaux ou médicamenteux, épisodes d’insuf- fisance rénale aiguë.
L’anamnèse note les résultats des dosages antérieurs de créatinine et les résultats des examens urinaires (protéinurie, hématurie) et morphologiques (échographie, tomodensi- tométrie…), afin de préciser l’ancienneté de la maladie rénale et son rythme d’évolution ; ainsi que les circonstances et les signes associés à sa (re-)découverte (fortuite, associée à un syndrome glomérulaire et/ou à des signes extrarénaux de maladie systémique, à l’initiation d’un traitement ou sous le traitement habituel, dans les suites d’une insuffisance rénale aiguë…).
Des examens complémentaires simples sont destinés à préciser les orientations causales et les conséquences de la maladie rénale chronique : estimation du débit de filtration glomérulaire (eDFG) à partir de la créatinine sanguine (de pré- férence par la formule CKD-EPI) permettant de classer la maladie rénale chronique selon son stade(tableau 2) , albuminurie/protéinurie (rapport à la créatinine sur échantillon), cytologie urinaire quantitative, paramètres métaboliques sanguins (potassium, bicarbonates, calcium, phosphore, acide urique, glycémie, lipides, hémogramme, parathormone, vitamine D), échographie rénale. En l’absence de valeurs antérieures de créatinine, la chro- nicité de la maladie rénale est éta- blie par des dosages répétés sur une période d’au moins 3 mois. Mais en présence d’une insuffisance rénale avancée (stade 3B ou plus) ou de signes de néphropathie évolutive, il est plus prudent de demander un avis néphrologique sans attendre.
Les antécédents (y compris familiaux) et les comorbidités vont donner une orientation en termes de cause de la maladie rénale et de risque évolutif : affection des voies urinaires (lithiase, infection, chi- rurgie, kystes), obésité et diabète, goutte, hypertension artérielle, maladie cardiovasculaire (insuffisance cardiaque, maladie coronaire, athérome périphérique), maladie systémique, exposition à des néphrotoxiques environnementaux ou médicamenteux, épisodes d’insuf- fisance rénale aiguë.
L’anamnèse note les résultats des dosages antérieurs de créatinine et les résultats des examens urinaires (protéinurie, hématurie) et morphologiques (échographie, tomodensi- tométrie…), afin de préciser l’ancienneté de la maladie rénale et son rythme d’évolution ; ainsi que les circonstances et les signes associés à sa (re-)découverte (fortuite, associée à un syndrome glomérulaire et/ou à des signes extrarénaux de maladie systémique, à l’initiation d’un traitement ou sous le traitement habituel, dans les suites d’une insuffisance rénale aiguë…).
Des examens complémentaires simples sont destinés à préciser les orientations causales et les conséquences de la maladie rénale chronique : estimation du débit de filtration glomérulaire (eDFG) à partir de la créatinine sanguine (de pré- férence par la formule CKD-EPI) permettant de classer la maladie rénale chronique selon son stade
Au terme de cette évaluation, plusieurs tableaux
l Il s’agit d’une maladie rénale ancienne, à un stade peu avancé (de 1 à 3A), de cause connue, peu ou lentement évolutive : la perte annuelle d’eDFG est régulière et inférieure à 5 mL/min, il n’y pas de facteurs de progression rapide (protéinurie < 50 mg/mmol de créatinine, pression artérielle contrôlée, pas de désordre métabolique majeur, pas de traitement potentiellement néphrotoxique). La prise en charge peut être assurée par le médecin traitant en ciblant particulièrement la prévention des facteurs d’aggra- vation (tabagisme, surpoids, sédentarité, diététique, hypertension artérielle, expositions toxiques), la mise en place d’un traitement néphroprotecteur (antagonistes du système rénine-angiotensine), une surveillance régulière de la fonction rénale et la correction des anomalies métaboliques. Une prise en charge à 100 % pour affection de longue durée « ALD-19 » est demandée.
l Il s’agit d’une maladie rénale ancienne, de cause connue, mais à un stade avancé (de 3B à 5), ou rapidement évolutive : la perte annuelle d’eDFG est régulière ou s’est accélérée récemment et est supérieure à 5 mL/min. Un avis néphrologique ambulatoire est requis pour évaluer les facteurs de progression rapide et les corriger, et faire le bilan des conséquences de la maladie rénale chronique. Au mieux le patient se verra proposer une prise en charge planifiée et un programme d’éducation thérapeutique.
l Il s’agit d’une maladie rénale apparue récemment, sans cause connue, éventuellement accompagnée de signes de néphropathie ou d’une maladie systémique active (signes extrarénaux, protéinurie abondante, hématurie, …). Un avis néphrologique rapide est requis en vue d’une hospitalisation destinée à réaliser les explorations spécialisées nécessaires au diagnostic (immunobiologie, biopsie rénale) et à débuter un traitement spécifique.
l Il s’agit d’une maladie rénale ancienne, de cause connue, mais à un stade avancé (de 3B à 5), ou rapidement évolutive : la perte annuelle d’eDFG est régulière ou s’est accélérée récemment et est supérieure à 5 mL/min. Un avis néphrologique ambulatoire est requis pour évaluer les facteurs de progression rapide et les corriger, et faire le bilan des conséquences de la maladie rénale chronique. Au mieux le patient se verra proposer une prise en charge planifiée et un programme d’éducation thérapeutique.
l Il s’agit d’une maladie rénale apparue récemment, sans cause connue, éventuellement accompagnée de signes de néphropathie ou d’une maladie systémique active (signes extrarénaux, protéinurie abondante, hématurie, …). Un avis néphrologique rapide est requis en vue d’une hospitalisation destinée à réaliser les explorations spécialisées nécessaires au diagnostic (immunobiologie, biopsie rénale) et à débuter un traitement spécifique.
Préserver la fonction rénale résiduelle
En conclusion, la découverte d’une maladie rénale chronique débouche sur une prise en charge destinée à :
– préserver la fonction rénale résiduelle en traitant une néphropathie évolutive, en corrigeant les facteurs de progression rapide et en prévenant les facteurs intercurrents d’aggravation ;
– prévenir et traiter les comorbidités susceptibles d’influencer le pronostic vital et fonctionnel.
Il s’agit donc de mettre en place un parcours de soins personnalisé( v. figure) , planifié, et coordonné entre le médecin traitant et l’équipe néphrologique, et bien sûr les autres spécialités éventuellement concernées, au premier plan desquels la diabétologie et la cardiologie, sans oublier les autres professionnels de santé en proximité avec le patient. Comme pour toute maladie chronique, l’éducation thérapeutique a un rôle majeur pour aider le patient à vivre avec sa maladie et à en minimiser les conséquences. Dans ce cadre, la coordination des soins ne coule pas de source, et le support de réseaux de santé ou autres organismes facilitateurs est précieux, pour les patients comme pour la collectivité.2 V
– préserver la fonction rénale résiduelle en traitant une néphropathie évolutive, en corrigeant les facteurs de progression rapide et en prévenant les facteurs intercurrents d’aggravation ;
– prévenir et traiter les comorbidités susceptibles d’influencer le pronostic vital et fonctionnel.
Il s’agit donc de mettre en place un parcours de soins personnalisé
Références
1. Haute Autorité de santé. Maladie rénale chronique de l’adulte. Guide du parcours de soins, HAS 2012. www.has-sante.fr ou https://bit.ly/2qo8EwK
2. Rognant N, Alamartine E, Aldigier JC, et al. Impact of prior CKD management in a renal care network on early outcomes in incident dialysis patients: a prospective observational study. BMC Nephrol 2013;14:41.
2. Rognant N, Alamartine E, Aldigier JC, et al. Impact of prior CKD management in a renal care network on early outcomes in incident dialysis patients: a prospective observational study. BMC Nephrol 2013;14:41.