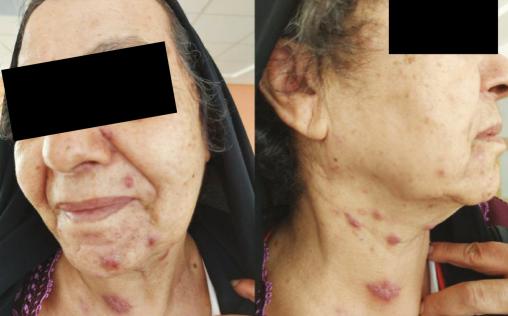
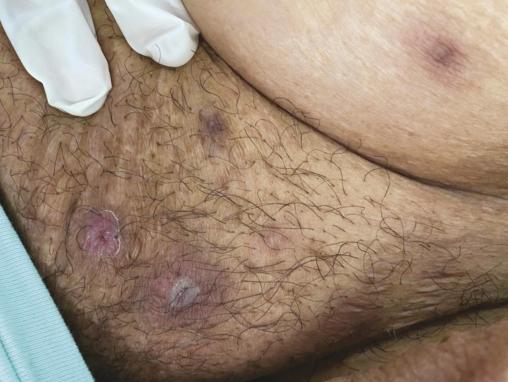
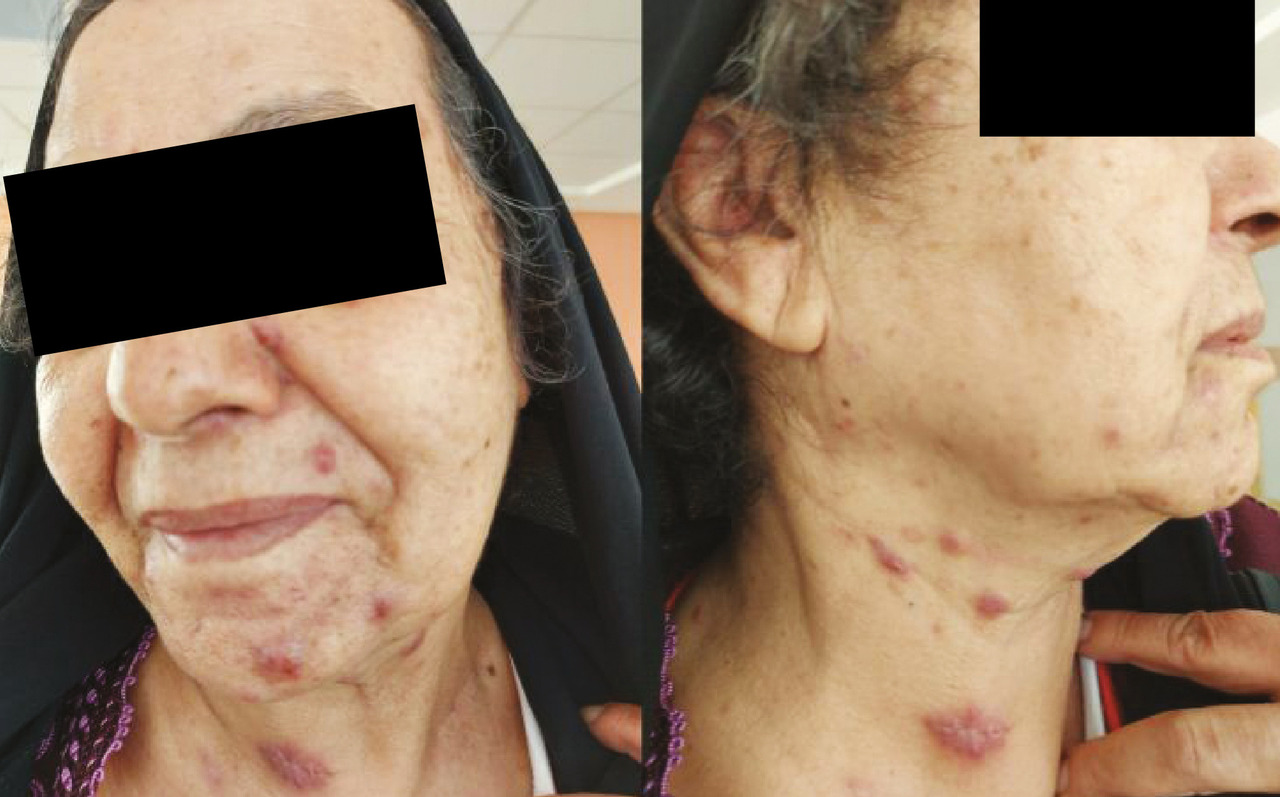
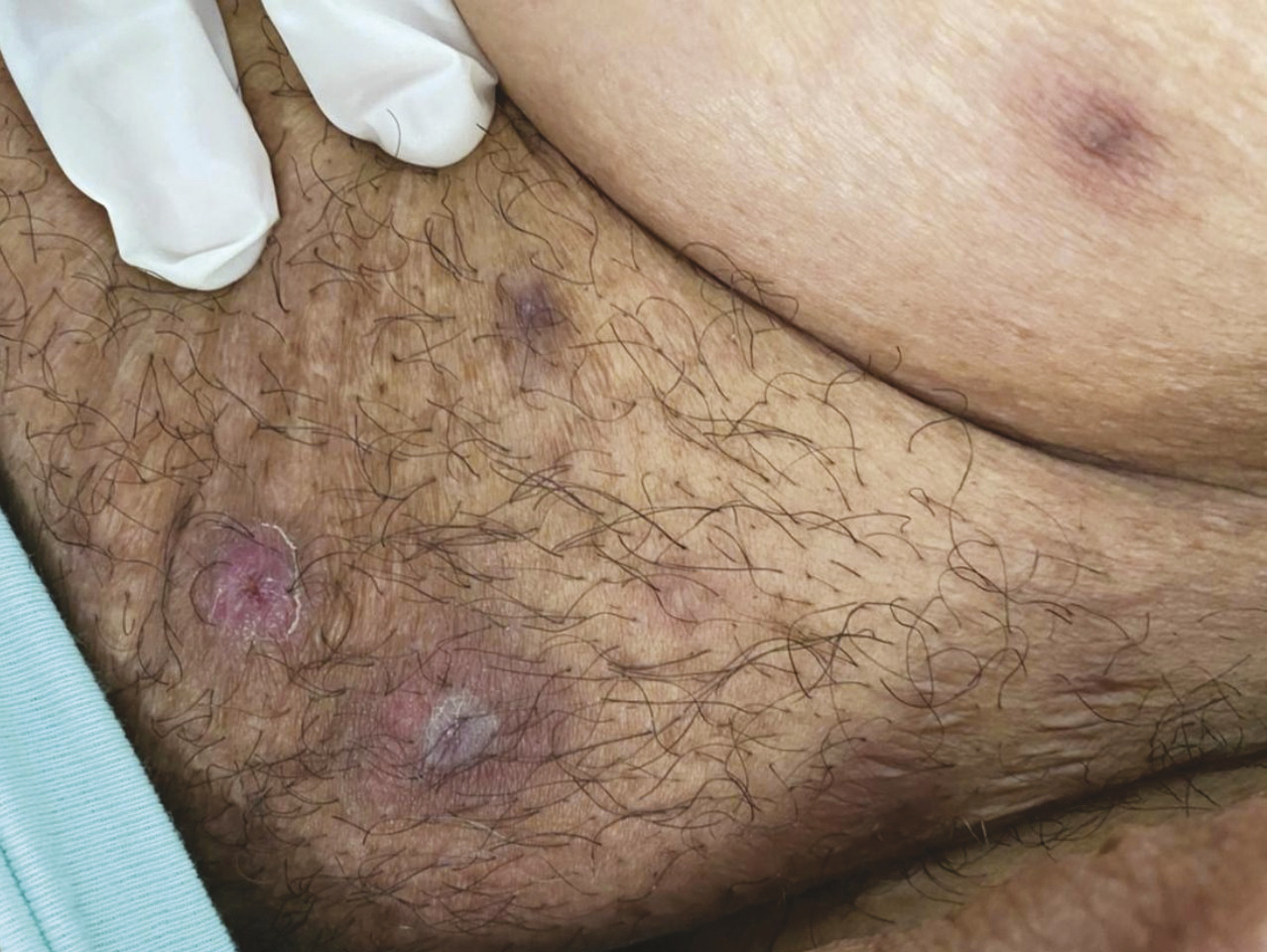
Une patiente de 76 ans, diabétique, a été opérée pour une néoplasie du sein gauche en 2016 et a bénéficié ensuite d’une radiochimiothérapie. Elle est suivie depuis 2018 pour un lymphome B à grandes cellules classé stade IV ; elle a reçu six cures de chimiothérapie avec une bonne évolution. Elle présente des lésions du visage évoluant depuis neuf mois traitées par antibiothérapie sans amélioration. À l’examen physique, la patiente a un état général conservé, est apyrétique, avec de multiples lésions gommeuses, certaines nodulaires sous-cutanées violacées et d’autres fistulisées avec issue de pus, au niveau du visage, du cou, du tronc et du pubis (fig. 1 et 2 ). L’examen histologique de la biopsie cutanée est en faveur d’une tuberculose principalement en phase vasculo-exsudative ;
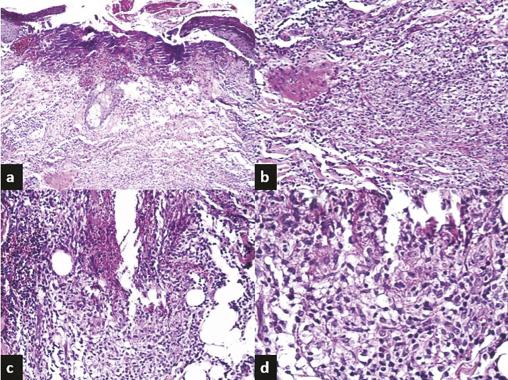
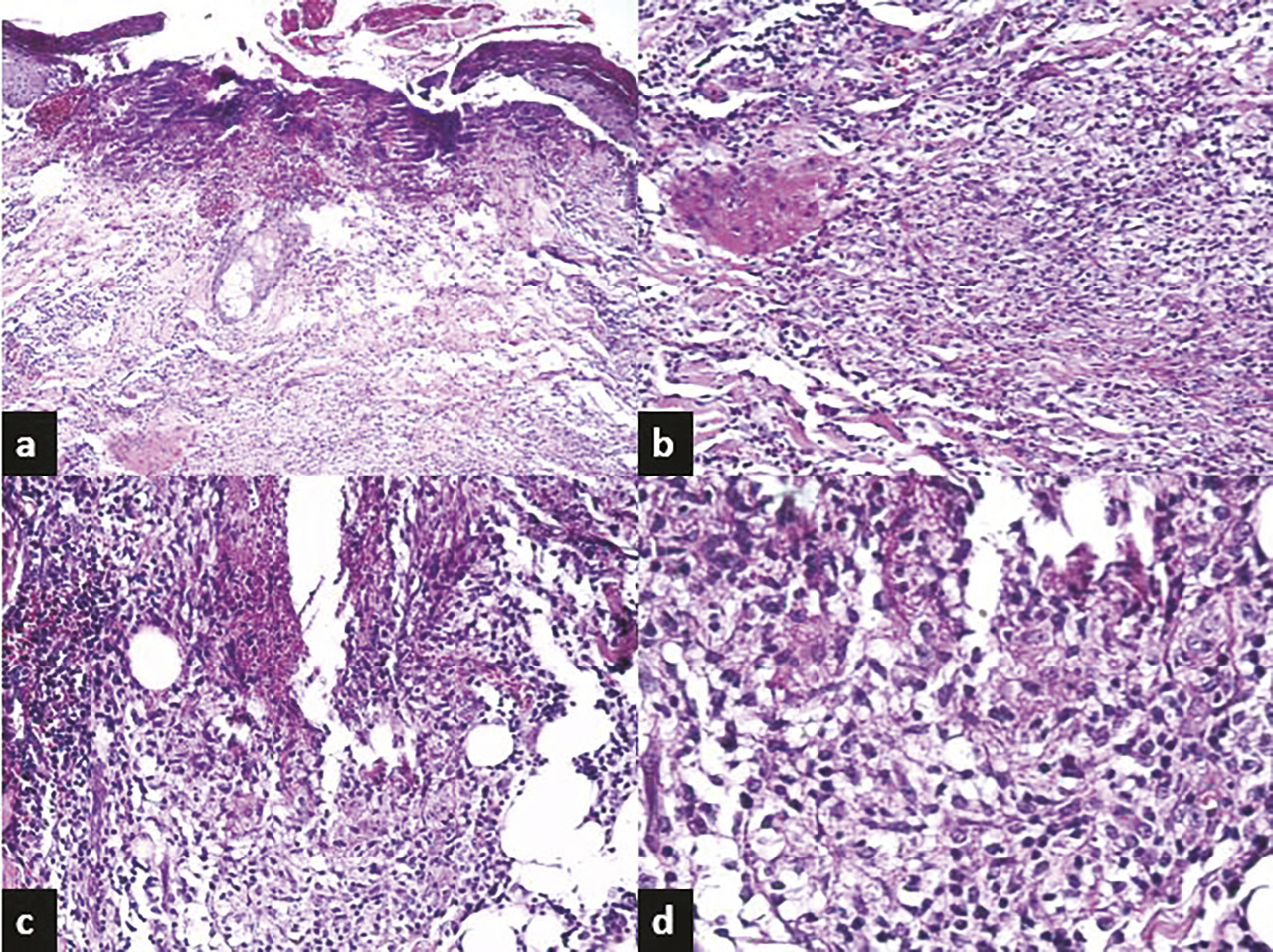
il montre une pyodermite ulcérée avec ébauche de palissade épithélioïde autour d’une nécrose suppurée (fig. 3 ). Le Quantiféron est positif et le reste du bilan phtisiologique négatif. Aucune autre localisation n’a été détectée. Le diagnostic de tuberculose cutanée a été retenu. L’évolution a été bonne sous traitement antibacillaire.
il montre une pyodermite ulcérée avec ébauche de palissade épithélioïde autour d’une nécrose suppurée (
La tuberculose cutanée est rare (2 % des localisations extrapulmonaires).1 Elle peut survenir à la suite d’une dissémination hématogène, d’une extension de continuité d’un foyer sous-jacent à la peau et à la suite d’une inoculation.2 Son polymorphisme anatomoclinique et la difficulté d’isolement du pathogène rendent son diagnostic difficile. Elle doit toujours être évoquée en cas de lésions cutanées chroniques et traînantes3 et une biopsie cutanée est recommandée.Parmi les formes cliniques, le scrofuloderme est la forme la plus fréquente dans les séries marocaines, tunisiennes et maliennes. Contrairement au profil trouvé dans les séries françaises, où le lupus vulgaire et l’érythème induré de Bazin sont prédominants.1, 4 Les gommes tuberculeuses sont rares, prédominant aux membres inférieurs et survenant classiquement chez des enfants dénutris ou des patients immunodéprimés.5 La recherche d’autres foyers tuberculeux est indispensable.Sur le plan thérapeutique, le traitement repose sur les antituberculeux associés pendant trois à douze mois selon des schémas thérapeutiques propres à chaque pays.5
Références
1. Farah A, Souissi A, Ines Z, et al. La tuberculose cutanée : étude anatomoclinique. La Revue de Médecine Interne 2019 ; 40(1):A109.
2. Soto-Febres F, Ballena-López J, Alva D, et al. Cutaneous inoculation tuberculosis in a healthcare worker: Case report and literature review 2020 ; idcr.2020.e00788.
3. Y.Bezioui and al. Cutaneous tuberculosis: a case report; rmr.2016.10.588
4. Dicko A, Faye O, Fofana Y, et al. Cutaneous tuberculosis in Bamako, Mali. Pan Afr Med J 2017; 27: 102.
5. Andonaba JB, Barro-Traoré F, Yaméogo T, Cutaneous tuberculosis: Observation of six confirmed cases at CHU Souro Sanou (CHUSS) Bobo-Dioulasso (Burkina Faso); Pan Afr Med J 2013; 16: 50
2. Soto-Febres F, Ballena-López J, Alva D, et al. Cutaneous inoculation tuberculosis in a healthcare worker: Case report and literature review 2020 ; idcr.2020.e00788.
3. Y.Bezioui and al. Cutaneous tuberculosis: a case report; rmr.2016.10.588
4. Dicko A, Faye O, Fofana Y, et al. Cutaneous tuberculosis in Bamako, Mali. Pan Afr Med J 2017; 27: 102.
5. Andonaba JB, Barro-Traoré F, Yaméogo T, Cutaneous tuberculosis: Observation of six confirmed cases at CHU Souro Sanou (CHUSS) Bobo-Dioulasso (Burkina Faso); Pan Afr Med J 2013; 16: 50
Une question, un commentaire ?