Une patiente de 38 ans consulte pour une douleur thoracique précordiale gauche évoluant depuis 3 jours, irradiant vers l’épaule et majorée par l’effort. S’y associe une dyspnée pour des efforts modérés. Elle n’a ni asthénie, ni fièvre, ni perte de poids. Après deux grossesses normales, elle est sous contraception par anneau vaginal. Elle n’a aucun antécédent familial.
L’examen clinique est normal. L’électrocardiogramme et l’échographie cardiaque sont sans particularité. La protéine C-réactive (CRP) est à 32 mg/L. L’hémogramme est normal. La troponine et les D-dimères sont négatifs.
Le diagnostic de péricardite sèche est retenu. Un traitement par aspirine est instauré (1 g, 3 fois par jour pendant un mois avec décroissance progressive).
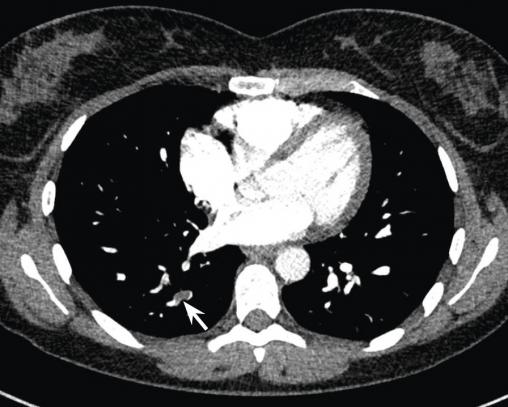
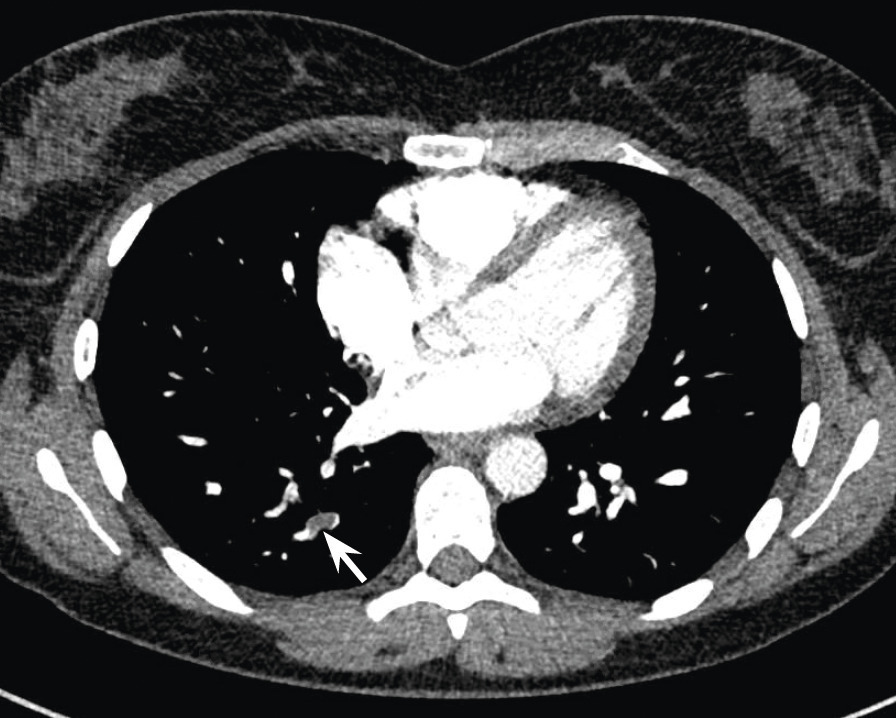
Une semaine après l’arrêt de l’aspirine, une dyspnée au moindre effort réapparaît. Les douleurs précordiales persistent mais sont moins intenses. Les D-dimères sont à 804 ng/mL, la CRP est à 11 mg/L et la troponine est négative. Un angioscanner pulmonaire réalisé en urgence montre une embolie pulmonaire sous-segmentaire postéro-basale droite, non compliquée.
Une lame d’épanchement péricardique est visible. La patiente est mise sous anticoagulant oral direct.
Devant cette séquence « péricardite puis embolie pulmonaire », une infection par le cytomégalovirus (CMV) est évoquée. La sérologie est en effet positive : IgM à 55,2 UI/mL (N < 18) et IgG à 76,6 UI/mL (N < 12), deux mois après le début des symptômes. Les anticorps antinucléaires et antiphospholipides sont négatifs.
L’évolution est favorable, et dix mois après cet épisode, aucun nouvel événement thromboembolique n’est survenu.
L’examen clinique est normal. L’électrocardiogramme et l’échographie cardiaque sont sans particularité. La protéine C-réactive (CRP) est à 32 mg/L. L’hémogramme est normal. La troponine et les D-dimères sont négatifs.
Le diagnostic de péricardite sèche est retenu. Un traitement par aspirine est instauré (1 g, 3 fois par jour pendant un mois avec décroissance progressive).
Une semaine après l’arrêt de l’aspirine, une dyspnée au moindre effort réapparaît. Les douleurs précordiales persistent mais sont moins intenses. Les D-dimères sont à 804 ng/mL, la CRP est à 11 mg/L et la troponine est négative. Un angioscanner pulmonaire réalisé en urgence montre une embolie pulmonaire sous-segmentaire postéro-basale droite, non compliquée.
Une lame d’épanchement péricardique est visible. La patiente est mise sous anticoagulant oral direct.
Devant cette séquence « péricardite puis embolie pulmonaire », une infection par le cytomégalovirus (CMV) est évoquée. La sérologie est en effet positive : IgM à 55,2 UI/mL (N < 18) et IgG à 76,6 UI/mL (N < 12), deux mois après le début des symptômes. Les anticorps antinucléaires et antiphospholipides sont négatifs.
L’évolution est favorable, et dix mois après cet épisode, aucun nouvel événement thromboembolique n’est survenu.
L’infection par le CMV est souvent recherchée devant des tableaux d’asthénie, fièvre traînante, etc. Cependant, sauf les cas spécifiques de la grossesse et du patient immunodéprimé (non abordés ici), la gravité potentielle de cette infection reste méconnue.
Pourtant, la littérature fait état d’atteintes d’organes potentiellement graves, directement liées à la primo-infection par le CMV : hépatites, ulcérations digestives, pneumonies (rare chez l’immunocompétent), uvéites antérieures, péricardites et myocardites, atteintes neurologiques avec encéphalites, neuropathies périphériques, paralysies faciales. De rares cas de décès ont été décrits par défaillance multiviscérale.1
Le caractère thrombogène de l’infection par le CMV a été décrit chez les patients immunodéprimés, même si la physiopathologie n’est pas encore élucidée. Chez le sujet immunocompétent, les thromboses associées au CMV ne sont pas rares : leur incidence est rapportée chez 6,4 à 7,9 % des cas.2
Le diagnostic d’infection récente par le CMV étant assez fréquent en médecine générale, il semble important de connaître ce risque thrombogène (potentiellement majoré en cas de contraception hormonale, comme pour cette patiente).
Cela permet d’adapter les conseils au patient infecté : reconsulter en cas de gêne respiratoire, de douleur au mollet, etc.
Pourtant, la littérature fait état d’atteintes d’organes potentiellement graves, directement liées à la primo-infection par le CMV : hépatites, ulcérations digestives, pneumonies (rare chez l’immunocompétent), uvéites antérieures, péricardites et myocardites, atteintes neurologiques avec encéphalites, neuropathies périphériques, paralysies faciales. De rares cas de décès ont été décrits par défaillance multiviscérale.1
Le caractère thrombogène de l’infection par le CMV a été décrit chez les patients immunodéprimés, même si la physiopathologie n’est pas encore élucidée. Chez le sujet immunocompétent, les thromboses associées au CMV ne sont pas rares : leur incidence est rapportée chez 6,4 à 7,9 % des cas.2
Le diagnostic d’infection récente par le CMV étant assez fréquent en médecine générale, il semble important de connaître ce risque thrombogène (potentiellement majoré en cas de contraception hormonale, comme pour cette patiente).
Cela permet d’adapter les conseils au patient infecté : reconsulter en cas de gêne respiratoire, de douleur au mollet, etc.
Références
1. Giroud O, Meier P, San Millán D, et al. Severe CMV infection: not only in immuno-compromised patients. Rev Med Suisse 2010;6(266):1918-21.
2. Vandamme Y, Ducancelle A, Bière L, et al. Myopericarditis complicated by pulmonary embolism in an immunocompetent patient with acute cytomegalovirus infection: a case report. BMC Res Notes 2014;7:193.
2. Vandamme Y, Ducancelle A, Bière L, et al. Myopericarditis complicated by pulmonary embolism in an immunocompetent patient with acute cytomegalovirus infection: a case report. BMC Res Notes 2014;7:193.
Une question, un commentaire ?
Sur le même thème
Exercice
Exercice
Exercice