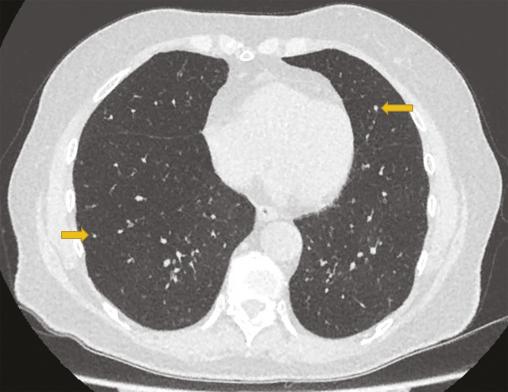
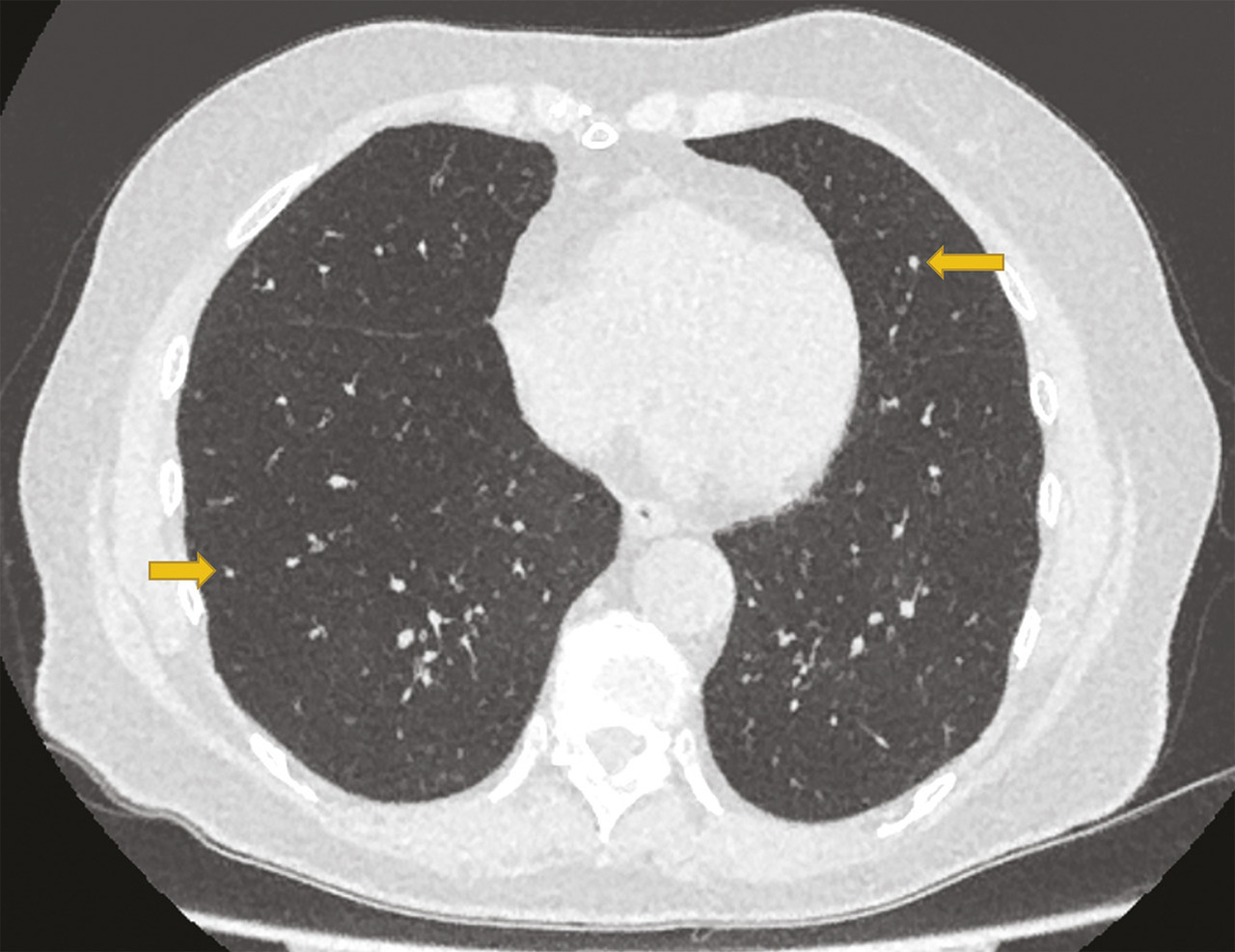
Cette femme de 75 ans consultait pour une toux invalidante, associée à une dyspnée d’effort et des sifflements. Un diagnostic d’asthme tardif avait été fait à l’âge de 47 ans, traité par fluticasone à forte dose (1000 µg/j), salmétérol et montélukast. Malgré le traitement, la toux persistait et la dyspnée s’aggravait progressivement entraînant une limitation importante dans sa vie quotidienne. Les épreuves fonctionnelles respiratoires montraient un trouble ventilatoire obstructif non réversible sévère (VEMS 780 mL soit 36 %, VEMS/CV 40 %) avec une distension thoracique (volume résiduel 198 %). La tomodensitométrie thoracique montrait des micronodules diffus et un aspect en mosaïque évoquant une bronchiolite. Une biopsie pulmonaire chirurgicale était faite ; l’examen anatomopathologique permettait de poser le diagnostic d’hyperplasie neuroendocrine pulmonaire diffuse idiopathique (DIPNECH).
La Dipnech, maladie pulmonaire rare de cause inconnue liée à la prolifération des cellules neuroendocrines de l’épithélium des voies aériennes,1 touche les femmes dans plus de 90 % des cas, souvent d’âge moyen, sans antécédent de tabagisme.1 La toux sèche est fréquente, associée à une dyspnée d’effort, liée au développement progressif de l’obstruction bronchique par une fibrose péribronchiolaire. Les symptômes évoquent souvent un asthme ou une bronchopneumopathie chronique obstructive ; l’errance diagnostique est fréquente.1 Le scanner thoracique est l’examen clé qui montre des micronodules diffus et un aspect en mosaïque du parenchyme pulmonaire avec trappage aérien, qui font évoquer une bronchiolite constrictive. Une confirmation histologique par biopsies transbronchiques ou biopsie pulmonaire chirurgicale est indispensable ; elle montre la prolifération des cellules neuroendocrines dans l’épithélium des petites voies aérienne, avec la présence de tumorlets*.1 Le traitement n’est pas codifié L’évolution est le plus souvent lente, mais des formes sévères, nécessitant une transplantation pulmonaire, ont été rapportées. L’utilisation d’un analogue de la somatostatine ou d’un inhibiteur de la voie mTOR (sirolimus) a été rapportée, avec un effet variable sur les symptômes, notamment la toux, et sur la fonction respiratoire.2, 3 Les bronchodilatateurs et les corticoïdes inhalés sont souvent utilisés à titre symptomatique.
* Les tumorlets sont des proliférations nodulaires de cellules neuro-endocrines apparaissant sur l’épithélium bronchique et se développant dans d’autres endroits, en périphérie des tissus composant le poumon.
Une question, un commentaire ?