Une adolescente de 16 ans, sans antécédent, consulte pour une éruption cutanée fébrile et prurigineuse après prise d’amoxicilline pour une angine.
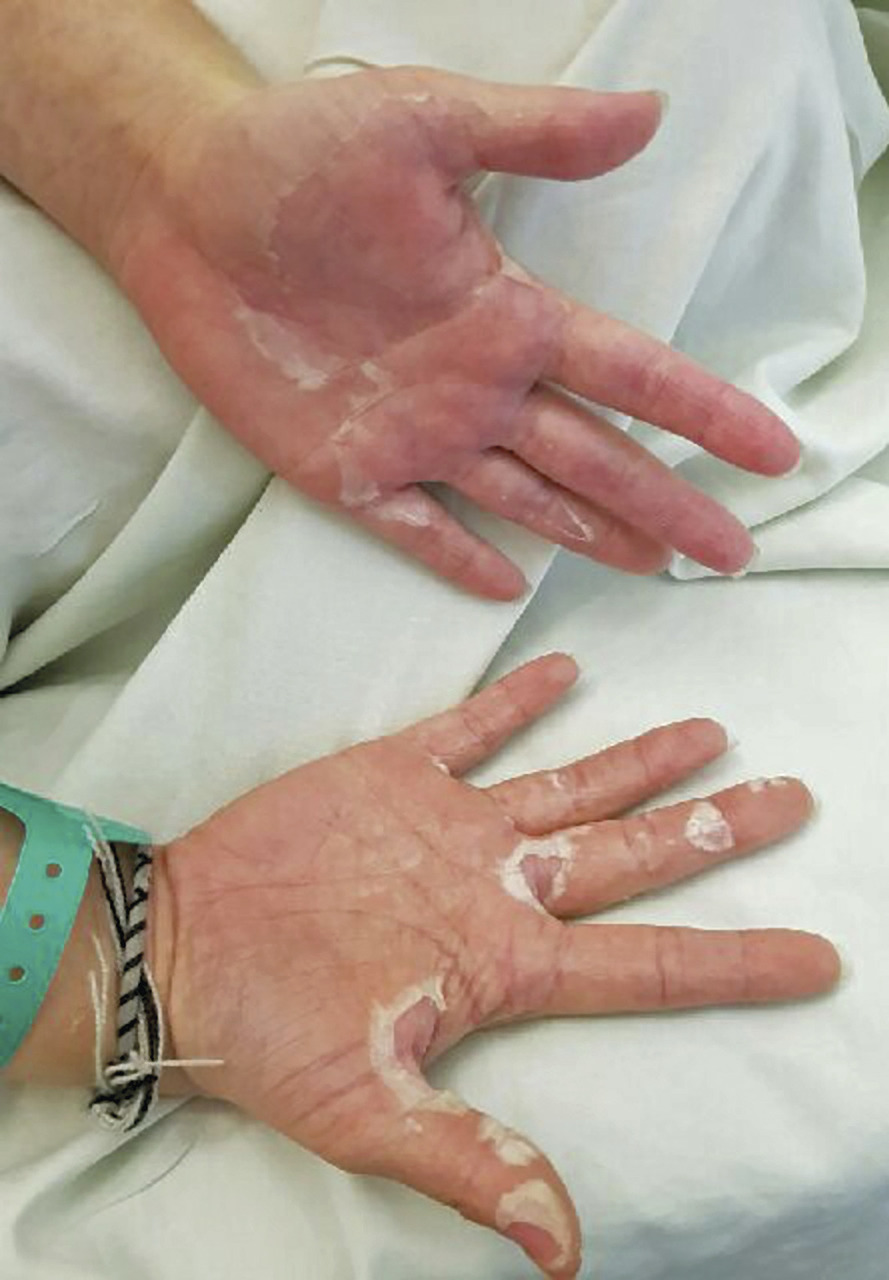
À l’examen : fièvre à 38,9 °C. Éruption cutanée maculeuse, érythème palmoplantaire important et douloureux avec desquamation (fig. 1 ). Angine érythémateuse (TDR négatif), chéilite et adénopathies multiples cervicales. Conjonctivite bilatérale intense.
Le syndrome inflammatoire est majeur (CRP 142 mg/L) avec hyperleucocytose (14 G/L) et polynucléaires neutrophiles (12 G/L). Thrombocytose (375 G/L), hyponatrémie (135 mmol/L) et cytolyse hépatique modérée. Sérologies virales (hépatites, EBV, CMV, parvovirus B19, herpèsvirus 6) négatives.
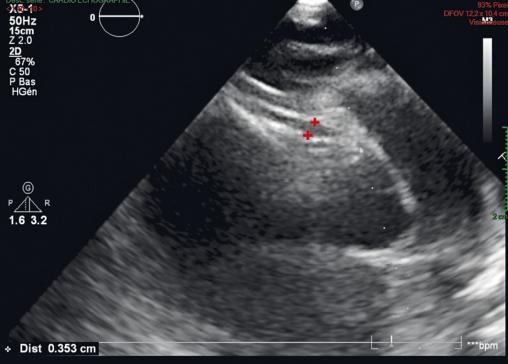
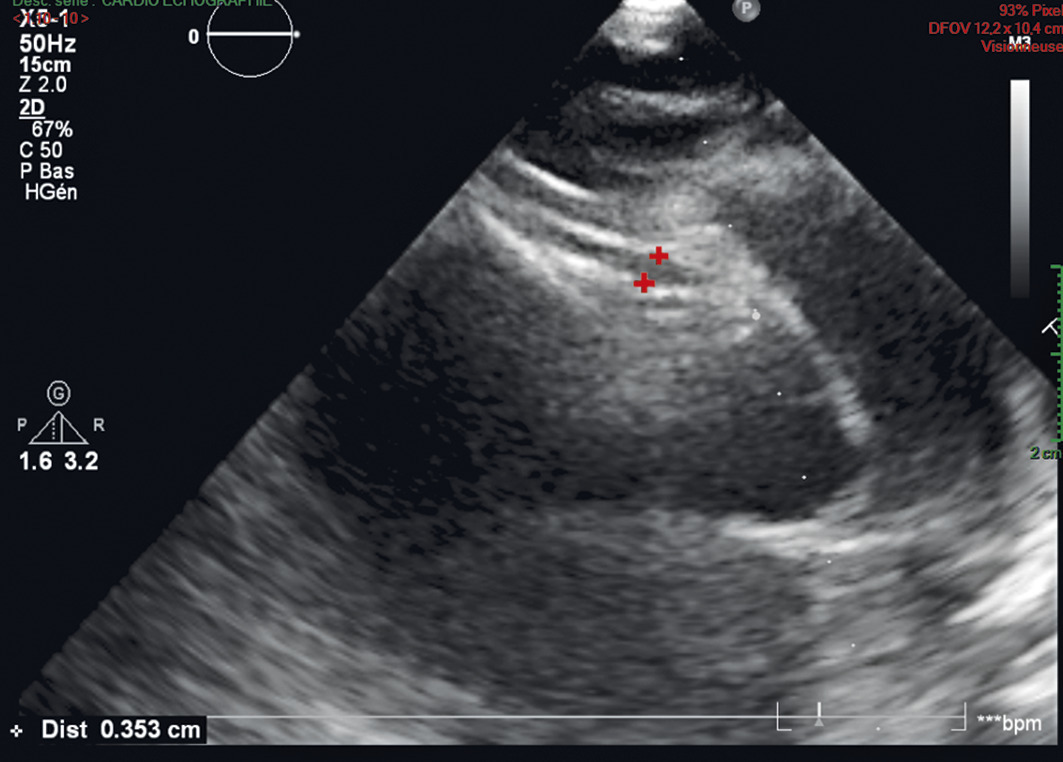
La maladie de Kawasaki est évoquée (forme complète). L’échographie cardiaque retrouve une dilatation modérée de l’artère coronaire droite (fig. 2 ). La perfusion d’immunoglobulines IV s’accompagne d’un retour à l’apyrexie dans les 72 heures.
Deux mois plus tard, l’échocardiographie est normale.
À l’examen : fièvre à 38,9 °C. Éruption cutanée maculeuse, érythème palmoplantaire important et douloureux avec desquamation (
Le syndrome inflammatoire est majeur (CRP 142 mg/L) avec hyperleucocytose (14 G/L) et polynucléaires neutrophiles (12 G/L). Thrombocytose (375 G/L), hyponatrémie (135 mmol/L) et cytolyse hépatique modérée. Sérologies virales (hépatites, EBV, CMV, parvovirus B19, herpèsvirus 6) négatives.
La maladie de Kawasaki est évoquée (forme complète). L’échographie cardiaque retrouve une dilatation modérée de l’artère coronaire droite (
Deux mois plus tard, l’échocardiographie est normale.
La maladie de Kawasaki est une vascularite inflammatoire de cause inconnue touchant le jeune enfant, surtout en Asie, et notamment au Japon où son incidence est de 219 cas pour 100 000 enfants de moins de 5 ans.1 La maladie est plus fréquente chez le garçon, avec un sex-ratio de l’ordre de 1,5. L’incidence est bien plus faible en Europe (entre 5 et 15 pour 100 000). Elle peut toucher l’adulte.2 Au cours des 3 dernières semaines, il y a eu davantage de cas chez des enfants de tout âge en Europe, peut-être en lien avec le Covid-19.
Le diagnostic est essentiellement clinique. Dans la forme complète : fièvre (intense, durant plus de 5 jours et répondant mal aux antipyrétiques) et au moins 4 des 5 critères suivants :3
– exanthème polymorphe (urticarien, scarlatiniforme et/ou morbiliforme) ;
– conjonctivite bilatérale non purulente (85 % des cas) ;
– manifestations oropharyngées : chéilite, langue framboisée, papilles saillantes, énanthème ;
– adénopathies cervicales antérieures, unilatérales, > 1,5 cm ;
– œdème induré du dos des mains et des pieds, associé à un érythème des plantes et des paumes ; entre le 5e et le 8e jour de fièvre, les ongles peuvent prendre une coloration orange-brun (chromonychie).
Le syndrome inflammatoire est majeur, avec notamment une thrombocytose importante et une CRP haute. Les transaminases et la bilirubinémie sont modérément élevées, par congestion intrahépatique.
La principale complication est l’atteinte coronaire : risque d’anévrisme de 25 % chez les enfants non traités (surtout chez les moins de 1 an), passant à 5 % chez ceux pris en charge. C’est la première cause de cardiopathie acquise dans les pays développés (myocardite, péricardite). L’échographie cardiaque est donc l’examen de référence à visée diagnostique, mais également pour la surveillance.
La prise en charge doit être la plus précoce possible, en hospitalisation : injection IV de 2 g/kg d’immunoglobulines associée à la prise d’aspirine (30-50 mg/kg/j en 4 fois pendant toute la phase fébrile puis 3-5 mg/kg/j pendant 8 semaines).
Le diagnostic est essentiellement clinique. Dans la forme complète : fièvre (intense, durant plus de 5 jours et répondant mal aux antipyrétiques) et au moins 4 des 5 critères suivants :3
– exanthème polymorphe (urticarien, scarlatiniforme et/ou morbiliforme) ;
– conjonctivite bilatérale non purulente (85 % des cas) ;
– manifestations oropharyngées : chéilite, langue framboisée, papilles saillantes, énanthème ;
– adénopathies cervicales antérieures, unilatérales, > 1,5 cm ;
– œdème induré du dos des mains et des pieds, associé à un érythème des plantes et des paumes ; entre le 5e et le 8e jour de fièvre, les ongles peuvent prendre une coloration orange-brun (chromonychie).
Le syndrome inflammatoire est majeur, avec notamment une thrombocytose importante et une CRP haute. Les transaminases et la bilirubinémie sont modérément élevées, par congestion intrahépatique.
La principale complication est l’atteinte coronaire : risque d’anévrisme de 25 % chez les enfants non traités (surtout chez les moins de 1 an), passant à 5 % chez ceux pris en charge. C’est la première cause de cardiopathie acquise dans les pays développés (myocardite, péricardite). L’échographie cardiaque est donc l’examen de référence à visée diagnostique, mais également pour la surveillance.
La prise en charge doit être la plus précoce possible, en hospitalisation : injection IV de 2 g/kg d’immunoglobulines associée à la prise d’aspirine (30-50 mg/kg/j en 4 fois pendant toute la phase fébrile puis 3-5 mg/kg/j pendant 8 semaines).
Références
1. Borocco C, Kone-Paut I, Galeotti C. Kawasaki infantile : quand y penser ? Rev Prat Med Gen 2019;33:168-9.
2. Dauphin C, Motreff P, Souteyrand G, et al. Kawasaki disease is also a disease of adults: report of six cases. Arch Mal Coeur Vaiss 2007;100:439-47.
3. Newburger JW, Takahashi M, Gerber MA, et al. Diagnosis, treatment, and long-term management of Kawasaki disease: a statement for health professionals from the Committee on Rheumatic Fever, Endocarditis and Kawasaki Disease, Council on Cardiovascular Disease in the Young, American Heart Association. Circulation 2004;110:2747-71.
2. Dauphin C, Motreff P, Souteyrand G, et al. Kawasaki disease is also a disease of adults: report of six cases. Arch Mal Coeur Vaiss 2007;100:439-47.
3. Newburger JW, Takahashi M, Gerber MA, et al. Diagnosis, treatment, and long-term management of Kawasaki disease: a statement for health professionals from the Committee on Rheumatic Fever, Endocarditis and Kawasaki Disease, Council on Cardiovascular Disease in the Young, American Heart Association. Circulation 2004;110:2747-71.
Une question, un commentaire ?