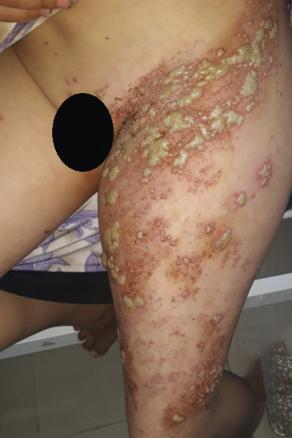
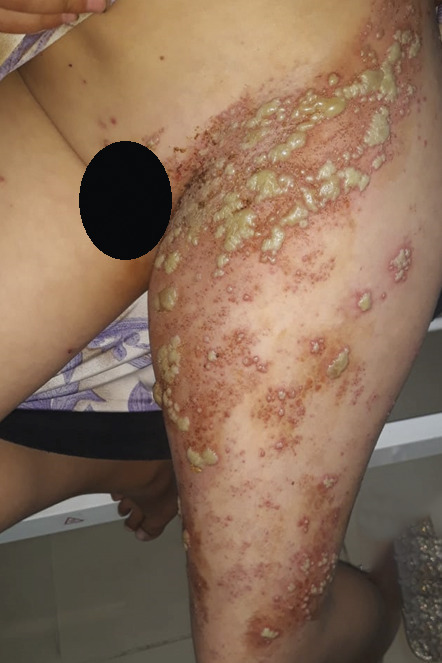
Une patiente de 13 ans consulte en urgence pour des lésions vésiculeuses évoluant depuis trois jours avec une sensation de picotements. Elle a contracté la varicelle à l’âge de 8 ans et n’a pas d’immunodépression connue.
L’examen clinique objective des lésions vésiculeuses à contenu trouble, regroupées en bouquets, confluentes sous forme de bulles, reposant sur une peau érythémateuse ; leur disposition est métamérique, le long de la région lombofémorale gauche (métamère L4-L5) avec arrêt à la ligne médiane (
La sérologie du virus de l’immunodéficience humaine (VIH) est négative, l’hémogramme et la glycémie à jeun normaux.
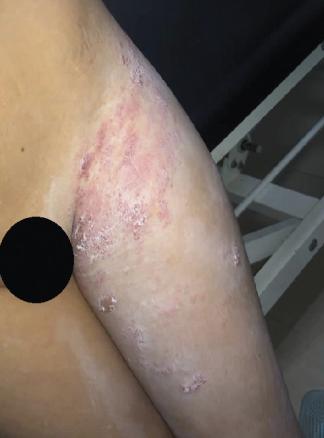
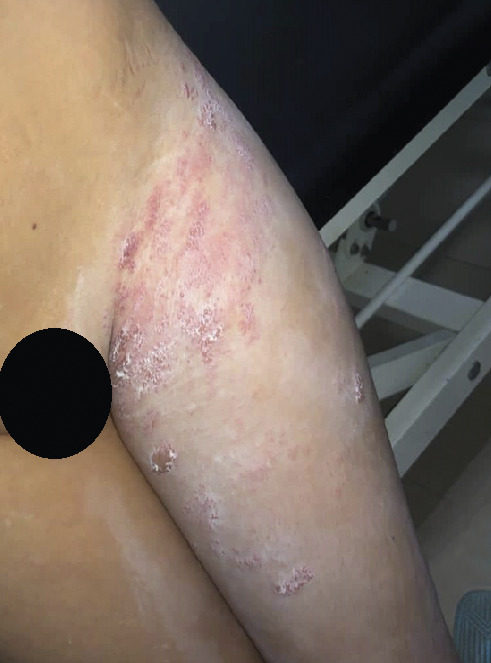
Le valaciclovir par voie orale (3 g/j pendant 7 jours) et des soins locaux par antiseptique ont permis un assèchement des lésions (
Le zona est causé par la réactivation du virus varicelle-zona (VZV), virus à ADN appartenant à la famille des Herpesviridae connu pour son affinité particulière pour la peau, les poumons et le système nerveux.1
Après la primo-infection, correspondant au premier épisode de varicelle, le virus gagne les ganglions sensitifs par voie hématogène et/ou neurogène à partir de la peau ou des muqueuses.1 Lors de la réactivation, le transport rétrograde du virus depuis les ganglions sensitifs vers la peau induit l’apparition du zona.1 La contamination est interhumaine, par voie aérienne ou par contact direct avec les lésions.
La réponse immunitaire fait intervenir l’immunité humorale avec la sécrétion d’anticorps anti-VZV de type IgA et IgG ; l’immunité cellulaire intervient dans le maintien de la phase de latence. De ce fait, la réactivation virale est favorisée par l’immunodépression.2
Contrairement à la varicelle – pathologie infantile –, le zona est rare chez l’enfant : moins de 5 % des cas de zona surviennent avant l’âge de 15 ans.3
La prise en charge varie selon l’âge du patient et son statut immunitaire ; chez l’enfant, en France, elle repose sur les soins locaux, des antalgiques et, dans certains cas, un traitement antiviral.
Le pronostic des cas pédiatriques est généralement favorable, les complications les plus fréquentes étant les surinfections bactériennes et la persistance de cicatrices dyschromiques. La survenue d’encéphalite, de ventriculite, ou d’atteinte oculaire reste rare,4 contrairement à la forme de l’adulte. Les névralgies post-zostériennes des formes pédiatriques sont aussi moins fréquentes et moins sévères.
1. Gold E. Serologic and virus-isolation studies of patients with varicella or herpes-zoster infection. N Engl J Med 1966;274:181–5.
2. Launay E, Gras Le Guen C, Pinquier D, et al. Antiviraux chez l’enfant en pratique de ville : infections herpétiques, varicelle, grippe. Perfectionnement en Pédiatrie 2020;3(2):147-56.
3. Teran CG, Villarroel P, Teran-Escalera CN. Herpes zoster in healthy children. Int J Infect Dis 2008;12(6):e159-60.
4. Mueller NH, Gilden DH, Cohrs RJ, et al. Varicella zoster virus infection: clinical features, molecular pathogenesis of disease, and latency. Neurol Clin 2008;26(3):675-97.
Une question, un commentaire ?