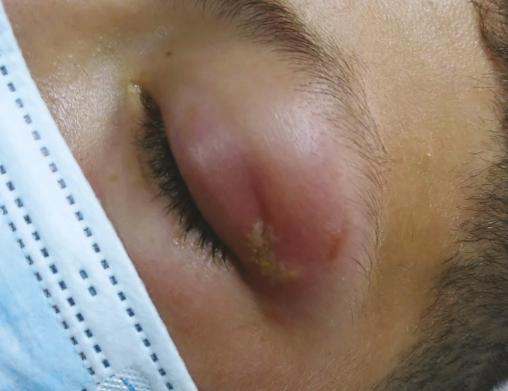
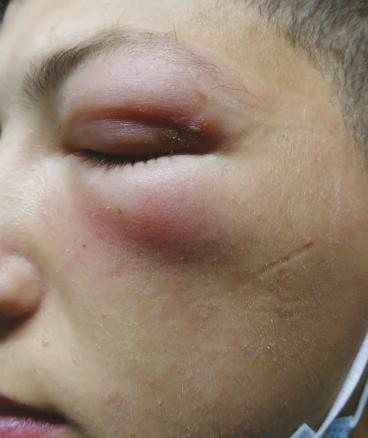
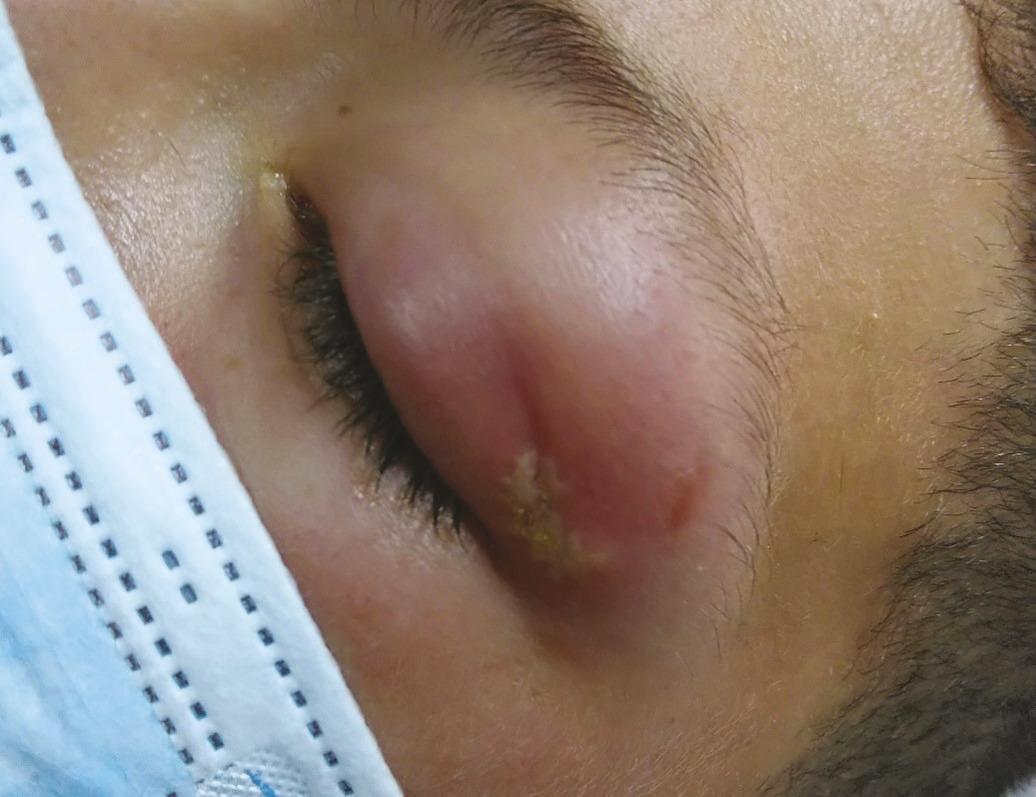
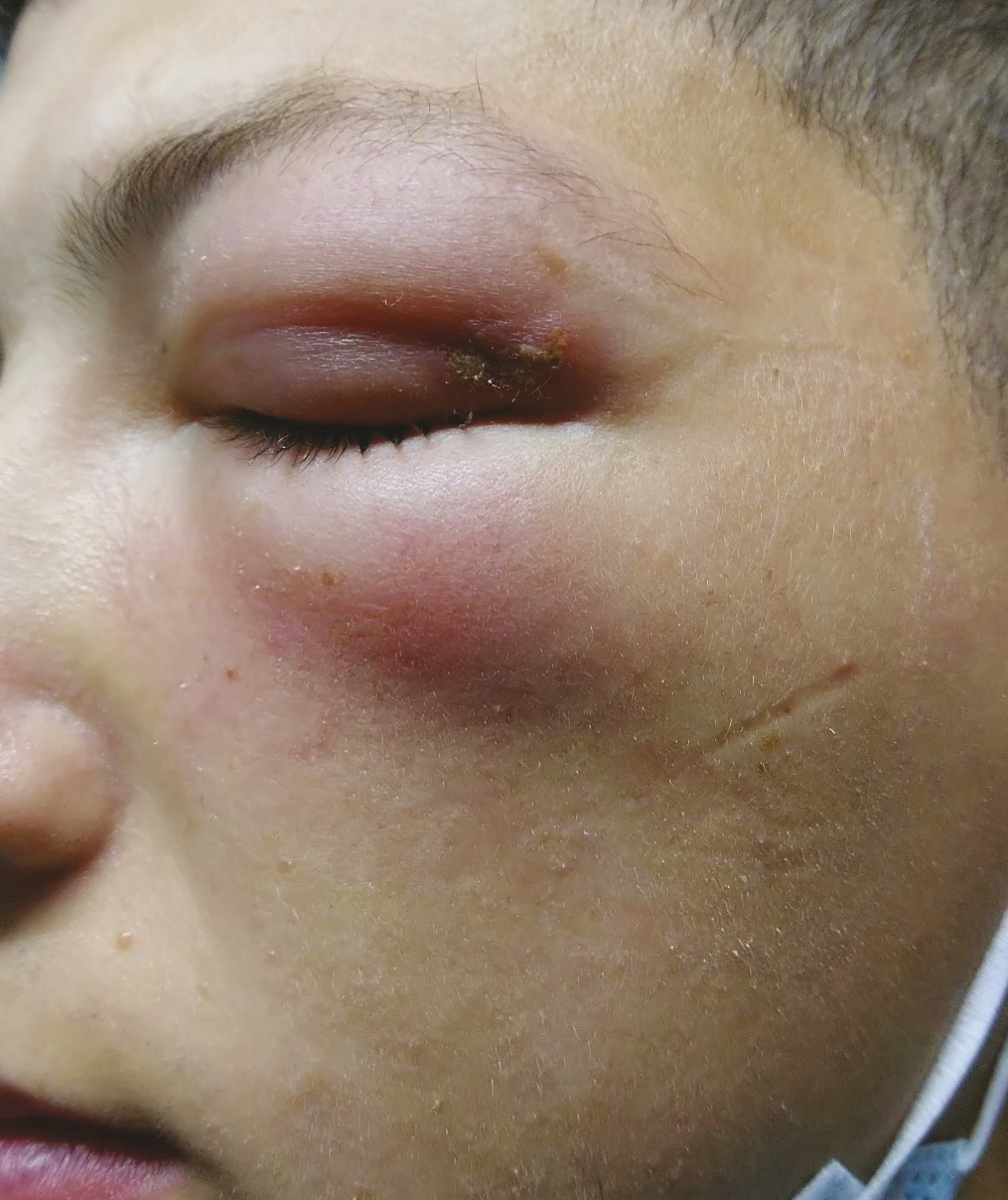
Un patient de 19 ans, militaire en opération extérieure, consulte pour un gonflement douloureux de la paupière supérieure gauche depuis deux jours. À l’examen, on observe un érythème et un œdème ; la lésion primaire a un aspect d’amas vésiculaire blanchâtre (fig. 1 ). Le lendemain, les signes inflammatoires ont diffusé au niveau de la paupière inférieure, l’empêchant d’ouvrir l’œil (fig. 2 ). Le patient est apyrétique, sans syndrome méningé, ni trouble de l’oculomotricité, ni baisse d’acuité visuelle. Après un avis ophtalmologique, le scanner facial montre une dermo-hypodermite périorbitaire préseptale, éliminant une atteinte rétroseptale.
Le patient a bénéficié d’un traitement probabiliste par amoxicilline et acide clavulanique, aciclovir et rifamycine crème. L’évolution a été favorable.
Le patient a bénéficié d’un traitement probabiliste par amoxicilline et acide clavulanique, aciclovir et rifamycine crème. L’évolution a été favorable.
La dermo-hypodermite périorbitaire est une infection des tissus sous-cutanés. Elle peut se compliquer de septicémie, perte de la vision, atteinte endocrânienne, méningite, empyème et thrombophlébite cérébrale. Dans les dermo-hypodermites périorbitaires, la fièvre peut être présente.1
L’atteinte préseptale se localise en avant du septum orbitaire tandis que l’atteinte rétroseptale ou orbitaire se situe en arrière du septum orbitaire et nécessite toujours une hospitalisation. Le diagnostic précis de la localisation par un scanner orbitaire est donc urgent.
Les germes les plus fréquemment observés chez l’adulte sont le Streptococcus pneumoniae et le Staphylococcus aureus.2 La porte d’entrée est le plus souvent sinusienne mais peut être cutanée, traumatique ou dentaire.
Le traitement repose sur une antibiothérapie probabiliste par amoxicilline et acide clavulanique, pendant dix jours, avec contrôle clinique à quarante-huit heures.
L’atteinte préseptale se localise en avant du septum orbitaire tandis que l’atteinte rétroseptale ou orbitaire se situe en arrière du septum orbitaire et nécessite toujours une hospitalisation. Le diagnostic précis de la localisation par un scanner orbitaire est donc urgent.
Les germes les plus fréquemment observés chez l’adulte sont le Streptococcus pneumoniae et le Staphylococcus aureus.2 La porte d’entrée est le plus souvent sinusienne mais peut être cutanée, traumatique ou dentaire.
Le traitement repose sur une antibiothérapie probabiliste par amoxicilline et acide clavulanique, pendant dix jours, avec contrôle clinique à quarante-huit heures.
Références
1. Garrity J, Cellulite préseptale et orbitaire. Le manuel MSD/sujets médicaux/professionnels/troubles oculaires/maladie orbitaire/cellulite préseptale et orbitaire, août 2021. Disponible sur www.msdmanuals.com/fr/professional/troubles-oculaires/maladies-orbitaires/cellulite-pr%C3%A9septale-et-orbitaire
2. Mouriaux F, Rysanek B, Babin E, Cattoir V. Les cellulites orbitaires. JFO 2012:35(1):52-7.
2. Mouriaux F, Rysanek B, Babin E, Cattoir V. Les cellulites orbitaires. JFO 2012:35(1):52-7.
Une question, un commentaire ?
Sur le même thème
Dossier