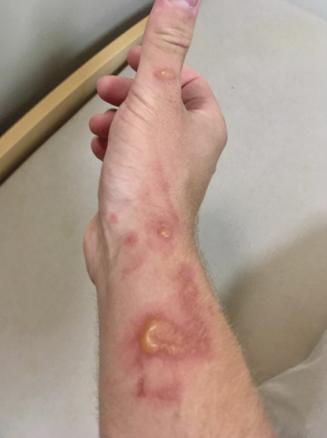
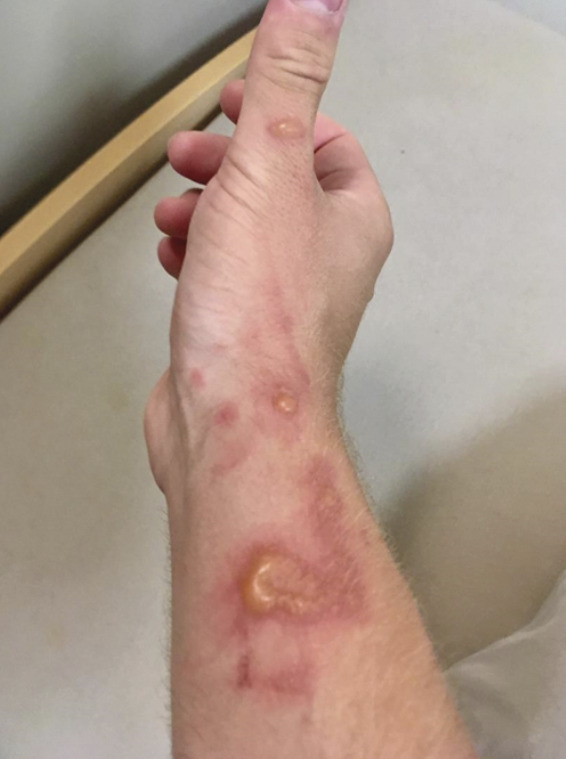
M. O., 24 ans, consulte pour une éruption cutanée apparue progressivement la veille au soir, après une après-midi de marche dans la garrigue et de baignade en mer dans le Parc national des Calanques. Les lésions sont érythémateuses, bulleuses, bien délimitées, prurigineuses et légèrement douloureuses, localisées à la main et l’avant-bras droits (
Comme unique antécédent, le patient a une rhinite allergique saisonnière. Le contexte d’apparition, l’aspect des lésions et leur localisation sur une zone découverte orientent vers le diagnostic de phytophotodermatose.
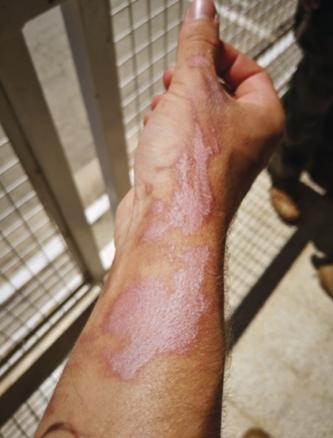
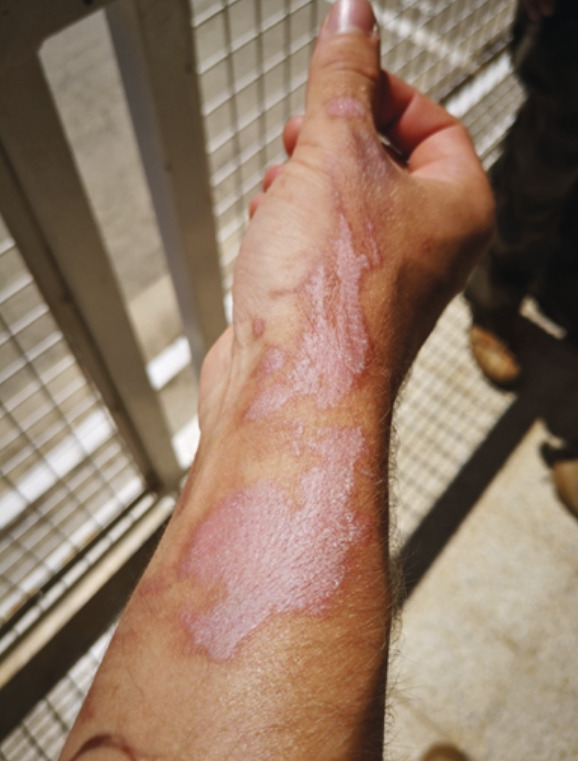
L’instauration d’un traitement topique par dermocorticoïdes a permis une évolution favorable avec, néanmoins, la persistance de troubles de la pigmentation durant plusieurs mois (
La phytophotodermatose est une pathologie assez courante mais probablement sous-estimée, les patients ne consultant pas systématiquement.
La physiopathologie repose sur trois éléments nécessairement combinés : un contact cutané avec certaines plantes ; l’exposition au rayonnement ultraviolet (UV), principalement solaire ; l’humidité cutanée (sueur, baignade…).1
Certains végétaux – principalement les familles des apiacées (céleri, grande berce), des fabacées (figuier) et des rutacées (écorce des agrumes) – contiennent des furocoumarines, ou psoralènes, molécules toxiques photosensibilisantes, libérant des radicaux libres sous l’action des UVA. Ces rayonnements et l’humidité favorisent la diffusion cutanée de ces substances, potentialisant la réaction chimique à l’origine des lésions de l’épiderme (érythème), voire du derme (bulles).2
D’autres circonstances spécifiques sont décrites : maraîchers manipulant des céleris, préparateurs de mojitos, utilisation de shampoing au citron...3,4
La prévention est essentielle : éviter le contact cutané avec ces plantes et se protéger de l’exposition aux UVA solaires. En cas de contact phytotoxique, un nettoyage abondant à l’eau et au savon permet de diminuer la diffusion et l’importance des lésions.
Sur le plan curatif, pour les lésions peu étendues, une application de dermocorticoïdes éventuellement associés à une crème émolliente est suffisante. En cas d’atteinte sévère, une corticothérapie par voie générale peut être entreprise, associée à des antihistaminiques H1 à visée antiprurigineuse. Une surinfection bactérienne peut exiger une antibiothérapie.5 Les lésions nécessitent d’être protégées de l’exposition solaire jusqu’à cicatrisation complète.
L’évolution la plus fréquente se fait vers des troubles de la pigmentation cutanée cicatriciels (hyper- puis hypopigmentation selon la zone et le délai) pouvant durer de quelques semaines à quelques mois et majorés si l’exposition aux UV persiste.6
1. Avenel-Audran M, Sarre ME. Phytophotodermatoses. Rev Fr Allergol 2016;3(56):230-2.
2. Gambillara E, Spertini F, Leimgruber A. Réactions cutanées allergiques et toxiques aux plantes. Rev Med Suisse 2010;6:824-9.
3. Galvañ-Pérez del Pulgar JI, Linares-Barrios M, Galvañ-Pozo Jr. JI. Acropigmentación dorsal por elaboración de mojitos: una fitofotodermatosis por lima. Actas Dermosifiliogr 2016;107(3):253‑5.
4. C. Zumelzu, Bohelay G, Aljundi M, et al. Phytophotodermatose après utilisation d’un shampooing au citron. Ann Dermatol Venereol 2019;146(12):a150.
5. Danel V. Société française de médecine d’urgence. Phytophotodermatose. Novembre 2017.
6. Lipsker D, Lenormand C. Hyperpigmentation. Ann Dermatol Venereol 2019; 146(10):666-82.
Une question, un commentaire ?