Un homme de 75 ans, ni alcoolique ni tabagique, consulte pour une gêne cervicale du côté gauche. Il y a 4 ans, il a été traité pour un carcinome épidermoïde du pilier amygdalien gauche (T1-N0-M0) par chirurgie et radiothérapie (50 Gy en 25 séances) pendant 5 semaines.
L’examen retrouve un souffle au niveau du trajet de la carotide et une douleur à la palpation (neuropathique, dont il souffre depuis le traitement chirurgical de la néoplasie amygdalienne).
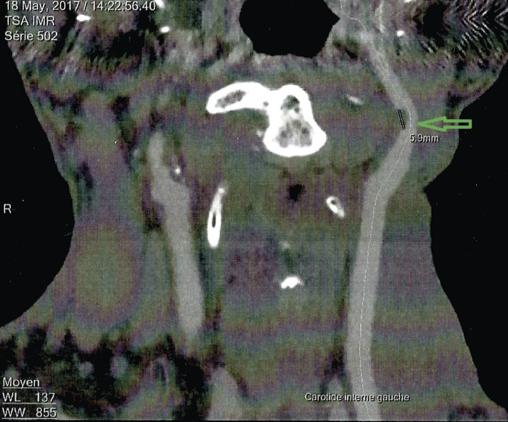
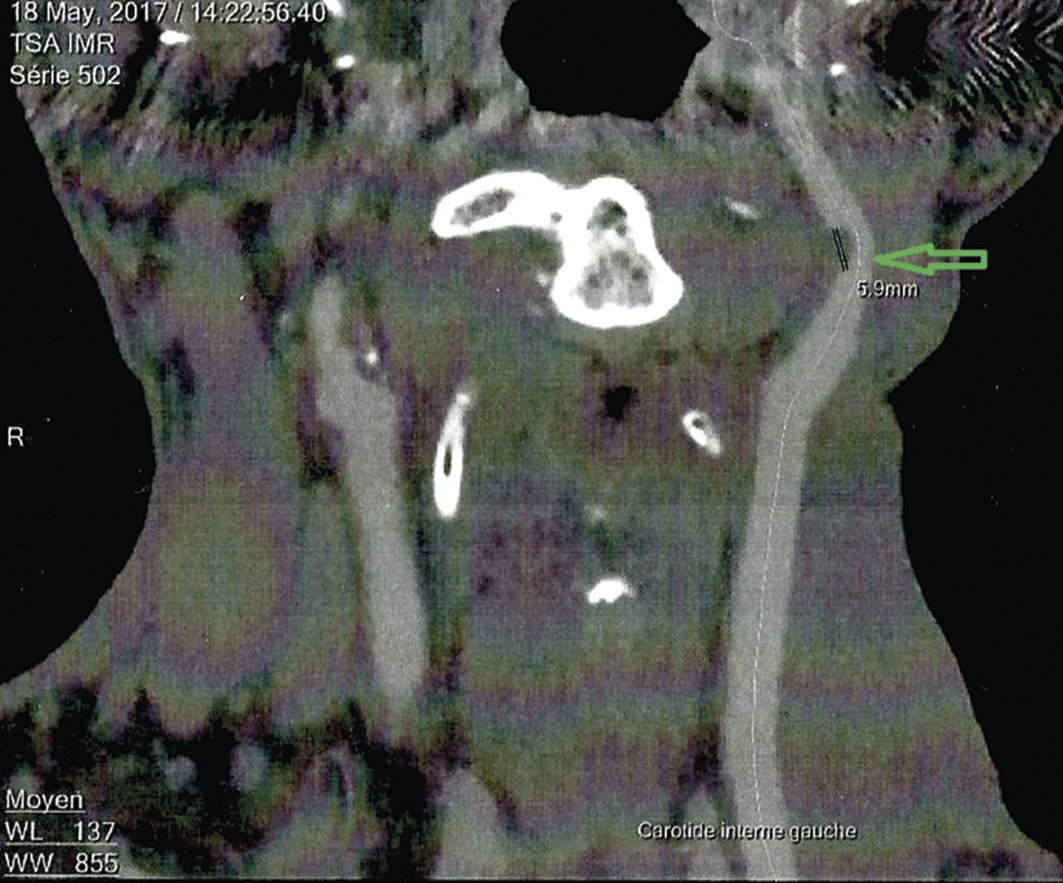
L’échodoppler des vaisseaux du cou objective une sténose de 52 % au niveau du bulbe carotidien. L’angioscanner (figure ) montre un rétrécissement à 55 % (méthode NASCET) en forme de bourgeon intraluminal, sur 6 mm, des calcifications punctiformes et des dépôts athéromateux (flèche).
L’examen retrouve un souffle au niveau du trajet de la carotide et une douleur à la palpation (neuropathique, dont il souffre depuis le traitement chirurgical de la néoplasie amygdalienne).
L’échodoppler des vaisseaux du cou objective une sténose de 52 % au niveau du bulbe carotidien. L’angioscanner (
La prise en charge et le pronostic des néoplasies du plancher buccal se sont nettement améliorés grâce aux techniques de radiothérapie. Cependant, les complications vasculaires sont nombreuses. L’incidence d’une sténose carotidienne à 10 ans est d’environ 30 % chez les patients ayant bénéficié d’une radiothérapie au niveau de la tête ou du cou (vs 5,6 % chez les sujets n’ayant pas été irradiés).1
Le risque d’AVC ischémique post-radique est également accru (risque cumulé à 15 ans de 12 %)2 après prise en charge d’une tumeur de la sphère ORL.
Les mécanismes ne sont pas complètement compris. Plusieurs hypothèses ont été évoquées :
– une altération des cellules endothéliales – ces dernières étant très sensibles à l’exposition aux rayons –, entraînant un dépôt de fibrine et une agrégation plaquettaire, et in fine un épaississement de l’endothélium ;
– un processus inflammatoire médié par le facteur nucléaire kappa B ;
– une athérosclérose majorée par la radiothérapie.
Le risque dépend du patient (âge, hypercholestérolémie, tabagisme, maladies cardiovasculaires) mais aussi de la dose de rayons reçue.
Compte tenu de l’incidence élevée de complications, certains auteurs recommandent de réaliser un angioscanner une fois par an durant les 5 premières années après la radiothérapie.3 En parallèle, la prise en charge des facteurs de risque cardiovasculaire est essentielle.
Le traitement de la sténose sévère est la chirurgie : endartériectomie ou angioplastie. Dans cette population, cette deuxième technique est à préférer.En effet, l’atteinte vasculaire est diffuse : les lésions après radiothérapie sont segmentaires, caractérisées par des remaniements tissulaires au niveau de la paroi vasculaire. Lors d’une endartériectomie, le risque de fissuration ou de rupture est plus élevé. Des retards de cicatrisation sont également décrits.5
Le risque d’AVC ischémique post-radique est également accru (risque cumulé à 15 ans de 12 %)2 après prise en charge d’une tumeur de la sphère ORL.
Les mécanismes ne sont pas complètement compris. Plusieurs hypothèses ont été évoquées :
– une altération des cellules endothéliales – ces dernières étant très sensibles à l’exposition aux rayons –, entraînant un dépôt de fibrine et une agrégation plaquettaire, et in fine un épaississement de l’endothélium ;
– un processus inflammatoire médié par le facteur nucléaire kappa B ;
– une athérosclérose majorée par la radiothérapie.
Le risque dépend du patient (âge, hypercholestérolémie, tabagisme, maladies cardiovasculaires) mais aussi de la dose de rayons reçue.
Compte tenu de l’incidence élevée de complications, certains auteurs recommandent de réaliser un angioscanner une fois par an durant les 5 premières années après la radiothérapie.3 En parallèle, la prise en charge des facteurs de risque cardiovasculaire est essentielle.
Le traitement de la sténose sévère est la chirurgie : endartériectomie ou angioplastie. Dans cette population, cette deuxième technique est à préférer.En effet, l’atteinte vasculaire est diffuse : les lésions après radiothérapie sont segmentaires, caractérisées par des remaniements tissulaires au niveau de la paroi vasculaire. Lors d’une endartériectomie, le risque de fissuration ou de rupture est plus élevé. Des retards de cicatrisation sont également décrits.5
Références
1. Moritz MW, Higgins RF, Jacobs JR. Duplex imaging and incidence of carotid radiation injury after high-dose radiotherapy for tumors of the head and neck. Arch Surg 1990;125:1181-3.
2. Dorresteijn LD, Kappelle AC, Boogerd W, et al. Increased risk of ischemic stroke after radiotherapy on the neck in patients younger than 60 years. J Clin Oncol 2002;20:282-8.
3. Cheng SW, Ting AC, Lam LK, Wei WI. Carotid stenosis after radiotherapy for naso pharyngeal carcinoma. Arch Otolaryngol Head Neck Surg 2000;126:517-21.
4. Tallarita T, Oderich GS, Lanzino G et al. Outcomes of carotid artery stenting versus historical surgical controls for radiation-induced carotid stenosis. J Vasc Surg 2011;53:629-36.e365.
5. Xu J, Cao Y. Radiation-Induced Carotid Artery Stenosis: A comprehensive Review of the literature. Interv Neurol 2014;2:183-92.
2. Dorresteijn LD, Kappelle AC, Boogerd W, et al. Increased risk of ischemic stroke after radiotherapy on the neck in patients younger than 60 years. J Clin Oncol 2002;20:282-8.
3. Cheng SW, Ting AC, Lam LK, Wei WI. Carotid stenosis after radiotherapy for naso pharyngeal carcinoma. Arch Otolaryngol Head Neck Surg 2000;126:517-21.
4. Tallarita T, Oderich GS, Lanzino G et al. Outcomes of carotid artery stenting versus historical surgical controls for radiation-induced carotid stenosis. J Vasc Surg 2011;53:629-36.e365.
5. Xu J, Cao Y. Radiation-Induced Carotid Artery Stenosis: A comprehensive Review of the literature. Interv Neurol 2014;2:183-92.
Une question, un commentaire ?