Vous êtes de garde aux urgences pédiatriques et vous voyez Jean, âgé de 2 ans, accompagné de ses parents pour une boiterie.
Il a un antécédent de bronchiolite, n’a pas d’allergie ni d’antécédent familial. Sa croissance staturo-pondérale est normale.
Jean marche depuis l’âge de 14 mois et court à présent, fait ses premières associations de mots depuis l’âge de 18 mois, imite un trait et comprend des consignes simples.
Ses parents s’inquiètent car la semaine précédente, à la crèche, Jean aurait eu des boutons et de la fièvre dans un contexte d’épidémie. Depuis quarante-huit heures, Jean a une fièvre à 38,9 °C bien tolérée, sans autre signe initialement. Cependant, depuis ce matin au réveil, les parents trouvent qu’il boite alors qu’il ne serait pas tombé au domicile, et qu’ils n’auraient pas eu d’appel de la crèche. Il s’alimente bien et n’a pas perdu de poids.
À l’arrivée aux urgences : poids = 12 kg ; température = 39,0 °C ; fréquence cardiaque (FC) = 72/min ; pression artérielle (PA) = 98/85 mmHg ; fréquence respiratoire (FR) = 20 ; saturation en oxygène (SaO2) = 100 %.
L’examen clinique retrouve :
– marche difficile avec diminution du temps d’appui du membre inférieur droit et demande rapide à être pris dans les bras de ses parents, en pleurs ;
– pas de limitation à la mobilisation passive du membre inférieur droit ni gauche (hanches, genoux et chevilles libres) ;
– palpation de l’extrémité distale du membre inférieur droit semblant inconfortable (retrait à la palpation), non retrouvée sur les autres reliefs osseux du membre inférieur droit et gauche ;
– léger œdème et doute sur chaleur en regard du pied droit, sans érythème ni œdème de cheville associée ;
– examen cutané ne retrouvant pas de lésion.
Le reste de l’examen clinique est sans particularité.
Il a un antécédent de bronchiolite, n’a pas d’allergie ni d’antécédent familial. Sa croissance staturo-pondérale est normale.
Jean marche depuis l’âge de 14 mois et court à présent, fait ses premières associations de mots depuis l’âge de 18 mois, imite un trait et comprend des consignes simples.
Ses parents s’inquiètent car la semaine précédente, à la crèche, Jean aurait eu des boutons et de la fièvre dans un contexte d’épidémie. Depuis quarante-huit heures, Jean a une fièvre à 38,9 °C bien tolérée, sans autre signe initialement. Cependant, depuis ce matin au réveil, les parents trouvent qu’il boite alors qu’il ne serait pas tombé au domicile, et qu’ils n’auraient pas eu d’appel de la crèche. Il s’alimente bien et n’a pas perdu de poids.
À l’arrivée aux urgences : poids = 12 kg ; température = 39,0 °C ; fréquence cardiaque (FC) = 72/min ; pression artérielle (PA) = 98/85 mmHg ; fréquence respiratoire (FR) = 20 ; saturation en oxygène (SaO2) = 100 %.
L’examen clinique retrouve :
– marche difficile avec diminution du temps d’appui du membre inférieur droit et demande rapide à être pris dans les bras de ses parents, en pleurs ;
– pas de limitation à la mobilisation passive du membre inférieur droit ni gauche (hanches, genoux et chevilles libres) ;
– palpation de l’extrémité distale du membre inférieur droit semblant inconfortable (retrait à la palpation), non retrouvée sur les autres reliefs osseux du membre inférieur droit et gauche ;
– léger œdème et doute sur chaleur en regard du pied droit, sans érythème ni œdème de cheville associée ;
– examen cutané ne retrouvant pas de lésion.
Le reste de l’examen clinique est sans particularité.
Question 1 - Devant ce tableau de boiterie, quelle(s) est/sont votre/vos hypothèse(s) principale(s) ?
Plutôt dans le cadre d’une boiterie non fébrile.
Hypothèse principale à éliminer absolument.
Plutôt dans le cadre d’une boiterie non fébrile.
Pathologie de l’enfant de plus de 10 ans.
Boiterie d’esquive ici, et non dandinante.


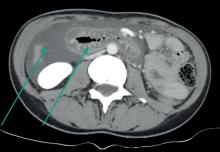
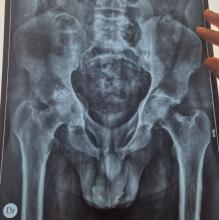

Devant une boiterie fébrile à tout âge, il faut évoquer l’infection ostéoarticulaire jusqu’à preuve du contraire.
Chez l’enfant de moins de 3 ans dans le cadre d’une boiterie non fébrile, il faut penser à la fracture sous-périostée de la diaphyse dans un contexte de traumatisme non constaté.
À tout âge devant une boiterie non fébrile, il faut avoir en tête une tumeur osseuse ou une leucémie.