FVous voyez en consultation aux urgences gynécologiques, à 23 heures, une patiente de 23 ans, G3P0.
Elle présente dans ses antécédents : 3 interruptions volontaires de grossesse dont 2 traitées chirurgicalement.
Elle consulte pour des traces de sang marron inhabituelles et quelques douleurs pelviennes latéralisées à gauche partiellement soulagées par la prise de paracétamol, d’apparition progressive depuis 3 jours.
Cliniquement : TA = 130/70 mmHg, FC = 85 bpm, température = 37,7 °C.
L’abdomen, en plus d’un large tatouage ethnique en regard de l’hypochondre droit, est sensible en fosse iliaque gauche sans défense ni contracture.
On retrouve au spéculum des traces de sang marron d’origine endo-utérine. Le col est d’aspect sain.
La patiente ne se souvient pas de la date de ses dernières règles mais confirme avoir régulièrement des rapports non protégés avec différents partenaires.
En revanche elle connaît son groupe sanguin : A négatif.
Elle présente dans ses antécédents : 3 interruptions volontaires de grossesse dont 2 traitées chirurgicalement.
Elle consulte pour des traces de sang marron inhabituelles et quelques douleurs pelviennes latéralisées à gauche partiellement soulagées par la prise de paracétamol, d’apparition progressive depuis 3 jours.
Cliniquement : TA = 130/70 mmHg, FC = 85 bpm, température = 37,7 °C.
L’abdomen, en plus d’un large tatouage ethnique en regard de l’hypochondre droit, est sensible en fosse iliaque gauche sans défense ni contracture.
On retrouve au spéculum des traces de sang marron d’origine endo-utérine. Le col est d’aspect sain.
La patiente ne se souvient pas de la date de ses dernières règles mais confirme avoir régulièrement des rapports non protégés avec différents partenaires.
En revanche elle connaît son groupe sanguin : A négatif.
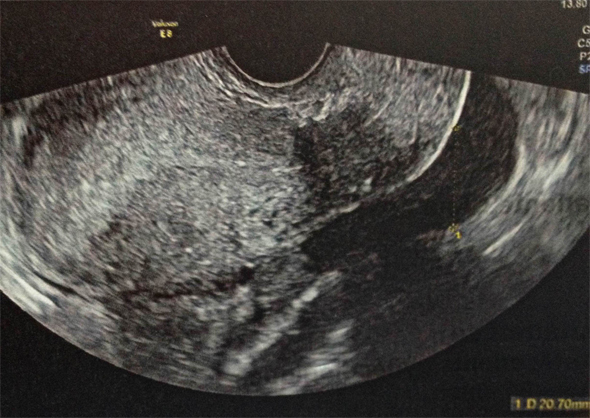
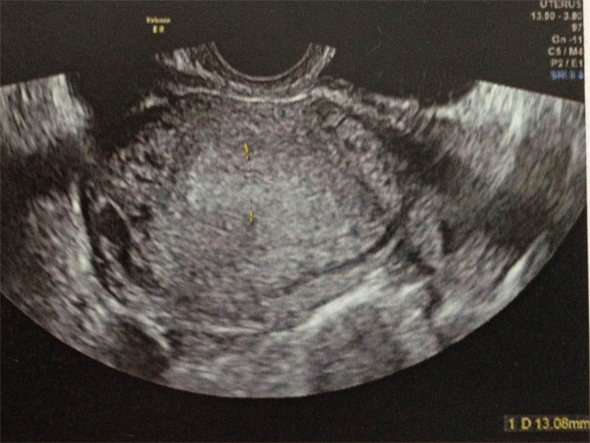
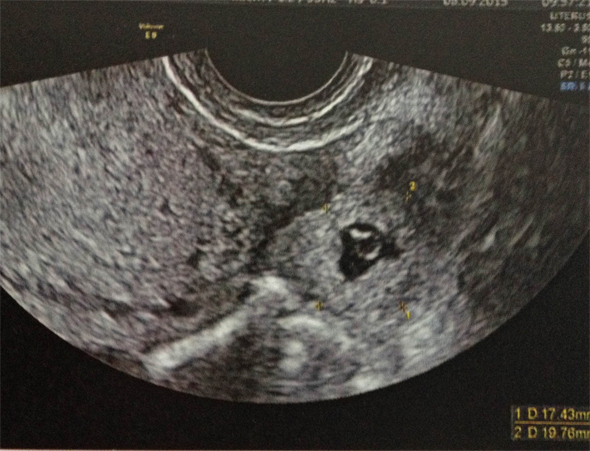
Question 1 : Quels est/(sont) le(s) diagnostic(s) que vous évoquez en priorité ?
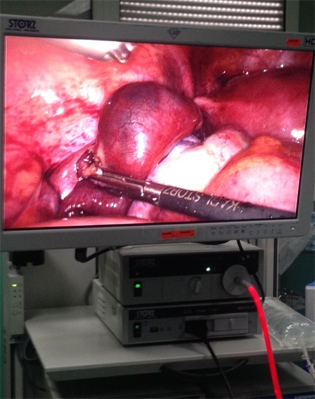
On évoque, en priorité les diagnostics d’urgence ( = diagnostics GRAVES ), donc GEU , la salpingite et la torsion d’annexe.
La GEU en priorité
Rappel : TOUTE FEMME EN AGE DE PROCREER PRESENTANT DES METRORRAGIES ET/OU DES DOULEURS PELVIENNES A UNE GEU JUSQU'A PREUVE DU CONTRAIRE
La salpingite est un diagnostic grave et urgent également (risque de sepsis, sepssis sévère…)
Ici le tableau clinique associant douleur pelvienne d’apparition progressive, peu intense, latéralisées à des pertes marrons et une fébricule à 37,7°C est évocateur.
La torsion d’annexe est un diagnostic à évoquer en priorité car c’est une urgence. Mais ici le tableau n’est pas du tout évocateur ce qui rend le diagnostic très peu probable.
Rappel : torsion d’annexe=douleur pelvienne BRUTALE/ INTENSE/ NE CEDANT PAS A LA PRISE D’ANTALGIQUE +vomissements (liés à l’intensité de la douleur), pas de métrorragie.
La GEU en priorité
Rappel : TOUTE FEMME EN AGE DE PROCREER PRESENTANT DES METRORRAGIES ET/OU DES DOULEURS PELVIENNES A UNE GEU JUSQU'A PREUVE DU CONTRAIRE
La salpingite est un diagnostic grave et urgent également (risque de sepsis, sepssis sévère…)
Ici le tableau clinique associant douleur pelvienne d’apparition progressive, peu intense, latéralisées à des pertes marrons et une fébricule à 37,7°C est évocateur.
La torsion d’annexe est un diagnostic à évoquer en priorité car c’est une urgence. Mais ici le tableau n’est pas du tout évocateur ce qui rend le diagnostic très peu probable.
Rappel : torsion d’annexe=douleur pelvienne BRUTALE/ INTENSE/ NE CEDANT PAS A LA PRISE D’ANTALGIQUE +vomissements (liés à l’intensité de la douleur), pas de métrorragie.