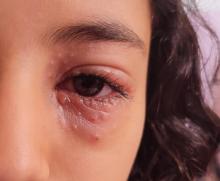
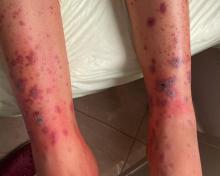
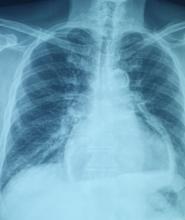
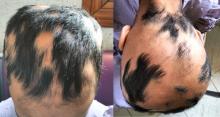
Vous recevez au mois de décembre Mme F., 16 ans, dans votre cabinet de médecine générale pour douleurs abdominales diffuses avec nausées depuis dix jours. Elle vous dit être partiellement soulagée par le paracétamol. Elle est apyrétique. Elle n’a pas de signes fonctionnels urinaires, son transit est régulier.
Elle n’a aucun antécédent somatique, pas d’allergie. Elle ne prend aucun traitement à part une contraception œstroprogestative.
Elle a eu une dépression en début d’adolescence, tarie aujourd’hui.
Elle ne fume pas et boit de l’alcool de façon festive une fois par semaine.
Lors de l’examen clinique, vous retrouvez un ventre souple, sensible à la palpation dans son ensemble, pas de défense ni de contracture, ses orifices herniaires sont libres. Elle n’est pas ictérique.
Pression artérielle (PA) = 112/67 mmHg ; fréquence cardiaque (FC) = 65 bpm ; saturation en oxygène (SpO2) = 99 %.
Elle n’a aucun antécédent somatique, pas d’allergie. Elle ne prend aucun traitement à part une contraception œstroprogestative.
Elle a eu une dépression en début d’adolescence, tarie aujourd’hui.
Elle ne fume pas et boit de l’alcool de façon festive une fois par semaine.
Lors de l’examen clinique, vous retrouvez un ventre souple, sensible à la palpation dans son ensemble, pas de défense ni de contracture, ses orifices herniaires sont libres. Elle n’est pas ictérique.
Pression artérielle (PA) = 112/67 mmHg ; fréquence cardiaque (FC) = 65 bpm ; saturation en oxygène (SpO2) = 99 %.
Question 1 - Dans ce contexte, quel(s) examen(s) complémentaire(s) jugez-vous nécessaire(s) de réaliser ?
Éliminer une infection urinaire pauci-symptomatique.
Douleurs abdominales traînantes et sans clinique franche, la biologie nous orientera.
Éliminer une grossesse sur oubli de pilule dans un contexte d’alcoolisation aiguë. De principe, toute douleur abdominale chez la femme en âge de procréer doit faire suspecter une grossesse.
Un peu tôt dans la chronologie des symptômes. Il n’y a pas de défense à la palpation qui nous orienterait vers une prise en charge rapide. Contexte hivernal de gastro-entérite simple donc temporiser sur les examens d’imagerie.
Délai trop long pour doser la lipasémie. De plus, la douleur est atypique et le contexte n’est pas évocateur de pancréatite aiguë.