Une femme de 36 ans, mariée sans enfants, consulte pour des arthralgies des doigts (interphalangiennes proximales et métacarpo-phalangiennes) évoluant depuis 6 mois, survenant préférentiellement le matin.
Quelles sont les 3 principales maladies pouvant être à l’origine des symptômes de cette patiente ?
Donner les arguments cliniques, biologiques et radiologiques permettant de différencier le lupus de la polyarthrite rhumatoïde.
1. Pour le lupus :
– terrain : femme jeune ;
– déformations articulaires : rares ;
– destructions osseuses : jamais ;
– signes extra-articulaires : fréquents ;
– complications graves : atteinte rénale, neurologique, hématologique et SAPL ;
– examens biologiques : AAN Anti DNA Anti ECT.
2. Pour la polyarthrite rhumatoïde :
– terrain : femme plus âgée (ménopause) ;
– déformations articulaires : fréquentes ;
– destructions osseuses : fréquentes ;
– signes extra-articulaires : rares ;
– complications graves : dislocation atloïdo axoïdienne, compression médullaire, vascularite ;
– examens biologiques : facteur rhumatoïde antiCCP.
– terrain : femme jeune ;
– déformations articulaires : rares ;
– destructions osseuses : jamais ;
– signes extra-articulaires : fréquents ;
– complications graves : atteinte rénale, neurologique, hématologique et SAPL ;
– examens biologiques : AAN Anti DNA Anti ECT.
2. Pour la polyarthrite rhumatoïde :
– terrain : femme plus âgée (ménopause) ;
– déformations articulaires : fréquentes ;
– destructions osseuses : fréquentes ;
– signes extra-articulaires : rares ;
– complications graves : dislocation atloïdo axoïdienne, compression médullaire, vascularite ;
– examens biologiques : facteur rhumatoïde antiCCP.
Elle signale que ses doigts changent de couleur lors de l’exposition au froid et qu’elle a une « allergie au soleil ».Vous notez un érythème du visage siégeant sur les régions malaires, discrètement squameux.
Quel diagnostic évoquez-vous ?
Lupus erythémateux systémique.
Syndrome de Raynaud, photosensiblité, vespertilio, polyarthrite.
Syndrome de Raynaud, photosensiblité, vespertilio, polyarthrite.
Que proposez-vous ?
Confirmation par recherche d’autres arguments.
1. Arguments cliniques actuels ou passés :
– autres lésions cutanées ou muqueuses : lupus subaigu, discoïde, ulcérations buccales, alopécie ;
– atteinte des séreuses : pleurésie, péricardite ;
– glomérulopathie : protéinurie, ECBU , créatininémie ;
– neurologiques : convulsions, psychose.
2. Arguments biologiques :
– anémie hémolytique.
3. Par recherche d'une thrombopénie périphérique, leuconeutropénie ou lymphopénie :
présence de :
– AAN : sensible mais pas spécifique ;
– anti DNA assez sensible et assez spécifique ;
– anti ECT peu sensible mais très spécifiques.
4. Par recherche d’un SAPL associé :
– antécédents de fausses couches spontanées ou de thromboses ;
– anticorps anticardiolipines.
5. Traitement par prednisone et hydroxychoroquine :
– inhibiteurs calciques pour le syndrome de Raynaud.
1. Arguments cliniques actuels ou passés :
– autres lésions cutanées ou muqueuses : lupus subaigu, discoïde, ulcérations buccales, alopécie ;
– atteinte des séreuses : pleurésie, péricardite ;
– glomérulopathie : protéinurie, ECBU , créatininémie ;
– neurologiques : convulsions, psychose.
2. Arguments biologiques :
– anémie hémolytique.
3. Par recherche d'une thrombopénie périphérique, leuconeutropénie ou lymphopénie :
présence de :
– AAN : sensible mais pas spécifique ;
– anti DNA assez sensible et assez spécifique ;
– anti ECT peu sensible mais très spécifiques.
4. Par recherche d’un SAPL associé :
– antécédents de fausses couches spontanées ou de thromboses ;
– anticorps anticardiolipines.
5. Traitement par prednisone et hydroxychoroquine :
– inhibiteurs calciques pour le syndrome de Raynaud.
Elle consulte 1 an plus tard pour une augmentation de volume du membre inférieur droit.
Quelle est votre hypothèse (en lien avec le lupus) ?
Phlébite ilio-fémorale dans le cadre d’un SAPL. À confirmer par échodoppler.
Recherche :
– d’un TCA allongé ;
– d’un anticoagulant circulant de type antiprothrombinase ;
– d’anticorps anticardiolipines IgG , IgM, anti béta2 GP1 (d’une fausse sérologie syphilitique positive VDRL + TPHA -).
Recherche :
– d’un TCA allongé ;
– d’un anticoagulant circulant de type antiprothrombinase ;
– d’anticorps anticardiolipines IgG , IgM, anti béta2 GP1 (d’une fausse sérologie syphilitique positive VDRL + TPHA -).
Quel traitement instaurez-vous ?
Hospitalisation, repos au lit.
TP, TCK, NFS plaquettes.
Créatininémie.
Si Cl créatinine>30ml/mn et pas de trouble de la coagulation :
Traitement par héparine de bas poids moléculaire (HBPM) sinon héparine non fractionnée.
Par exemple, Enoxaparine 100 UI/kg/12heures ou Tinzaparine 175 UI/kg/24h en sous cutanée.
Activité anti-Xa si insuffisance rénale, sujet âgé, obésité, femme enceinte.
Contention élastique.
Relais par AVK dès le 1er jour si pas de biopsie (rénale) à réaliser.
Par exemple, Fluindione 1comprimé/j.
1er contrôle de l’INR à 48h pour rechercher hypersensibilité individuelle.
2e contrôle à 72h.
INR cible entre 2 et 3.
Poursuite HBPM jusqu’ à obtention 2 INR entre 2 et 3.
Durée traitement anticoagulant prolongée ou à vie si anticorps anticardiolipines.
Recherche de signes d’embolie pulmonaire :
Douleur thoracique, dyspnée, hémoptysie, toux, malaise.
Tachycardie hypoxie hypocapnie.
ECG : BBD, ondes T –V1 à V3.
Radiographie de poumons : épanchement, ascension coupole.
Angioscanner.
Éducation sur les AVK.
TP, TCK, NFS plaquettes.
Créatininémie.
Si Cl créatinine>30ml/mn et pas de trouble de la coagulation :
Traitement par héparine de bas poids moléculaire (HBPM) sinon héparine non fractionnée.
Par exemple, Enoxaparine 100 UI/kg/12heures ou Tinzaparine 175 UI/kg/24h en sous cutanée.
Activité anti-Xa si insuffisance rénale, sujet âgé, obésité, femme enceinte.
Contention élastique.
Relais par AVK dès le 1er jour si pas de biopsie (rénale) à réaliser.
Par exemple, Fluindione 1comprimé/j.
1er contrôle de l’INR à 48h pour rechercher hypersensibilité individuelle.
2e contrôle à 72h.
INR cible entre 2 et 3.
Poursuite HBPM jusqu’ à obtention 2 INR entre 2 et 3.
Durée traitement anticoagulant prolongée ou à vie si anticorps anticardiolipines.
Recherche de signes d’embolie pulmonaire :
Douleur thoracique, dyspnée, hémoptysie, toux, malaise.
Tachycardie hypoxie hypocapnie.
ECG : BBD, ondes T –V1 à V3.
Radiographie de poumons : épanchement, ascension coupole.
Angioscanner.
Éducation sur les AVK.


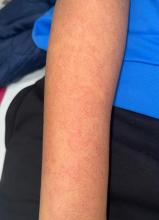

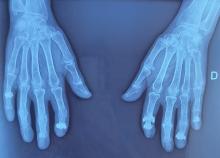
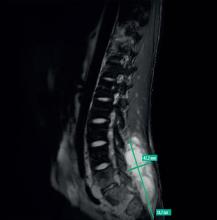
– Lupus érythémateux systémique.
– Syndrome de Sjogren.