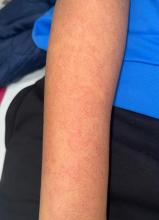
Un homme de 61 ans, sans antécédent pathologique notable, maçon au chômage depuis 10 ans, est hospitalisé pour une altération de l’état général et une augmentation de volume de l’abdomen. Il consomme 120 g d’alcool par jour depuis une trentaine d’années, mais a spontanément réduit sa consommation à 20 g/j depuis 2 mois, a fumé 40 paquets-années. À l’examen on perçoit une ascite tendue, un foie dur donnant le signe du glaçon, on voit de nombreux angiomes stellaires, une érythrose palmaire, une hypertrophie parotidienne et une maladie de Dupuytren et une maladie de Dupuytren. Il n’y a pas d’encéphalopathie hépatique ni d’ictère, mais d’assez gros œdèmes des membres inférieurs, et une circulation collatérale veineuse périombilicale ainsi qu’une petite hernie ombilicale non compliquée. Le pouls est à 100/min, la TA à 90/60 mm Hg. Le toucher rectal montre des selles normales. Les examens biologiques montrent : Hb 10,5 g/dL, VGM 105 fL, plaquettes 65000/µL, TP 45%, facteur V 55%, bilirubinémie 40 µM, AST 55 UI/L, ALT 35 UI/L, GGT 155 UI/L, PAL 80 UI/L (N 95 UI/L), albumine 27 g/L, gammaglobulines 22 g/L avec un bloc béta-gamma. L’AgHBs est absent, la sérologie de l’hépatite C négative. La créatininémie est à 70 µM, la glycémie à 6,6 mM, la natrémie à 130 mEq/L, la kaliémie à 3,8 mEq/L, il n’y a pas de protéinurie détectable, la natriurèse est à 5mEq/L.
Quels sont les arguments en faveur d’une cirrhose ?
La conjonction d’un foie dur, de signes d’insuffisance hépatique (angiomes, érythème palmaire, baisse du TP et du facteur V, hyperbilirubinémie, hypoalbuminémie) et d’hypertension portale (ascite, circulation veineuse collatérale, thrombopénie) , bloc beta-gamma (lié à une augmentation des IgA).