Vous recevez aux urgences Mme T., âgée de 32 ans, pour des céphalées pulsatiles d’intensité modérée évoluant depuis deux mois. Elle est originaire de Turquie, mariée et mère de trois enfants de 2, 4 et 6 ans. Elle a pour seul antécédent une amygdalectomie et prend une contraception orale estroprogestative depuis son dernier accouchement. Elle présente depuis deux mois des céphalées pulsatiles bilatérales, d’intensité croissante, partiellement calmées par la prise pluriquotidienne d’Efferalgan codéiné. Il lui est arrivé d’avoir quelques épisodes de nausées et vomissements. Depuis quinze jours maintenant, elle signale un flou visuel bilatéral qui l’amène à consulter aux urgences.
Question 1 : Quelles conclusions pouvez-vous tirer de l’analyse sémiologique présentée ?

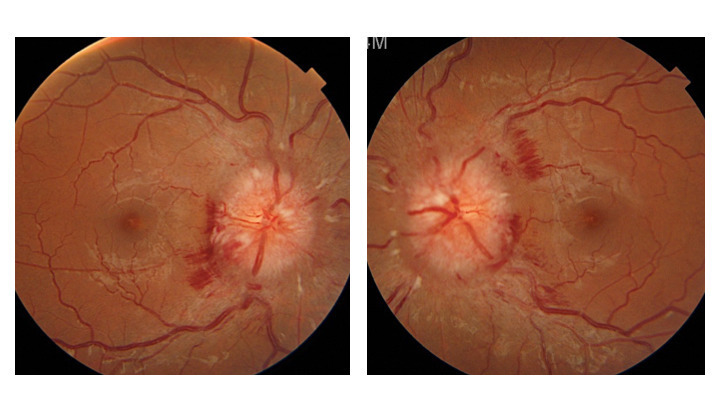
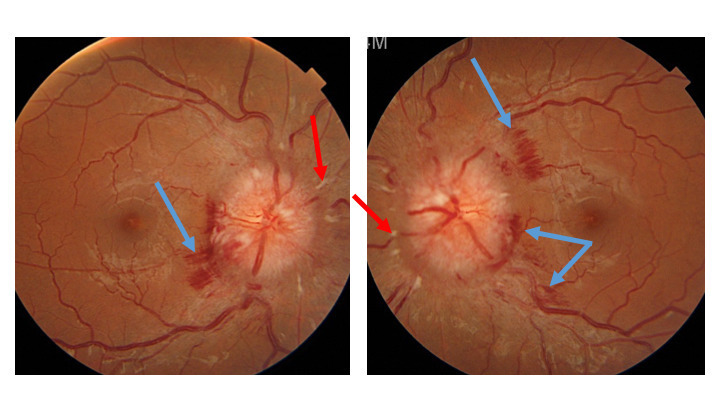
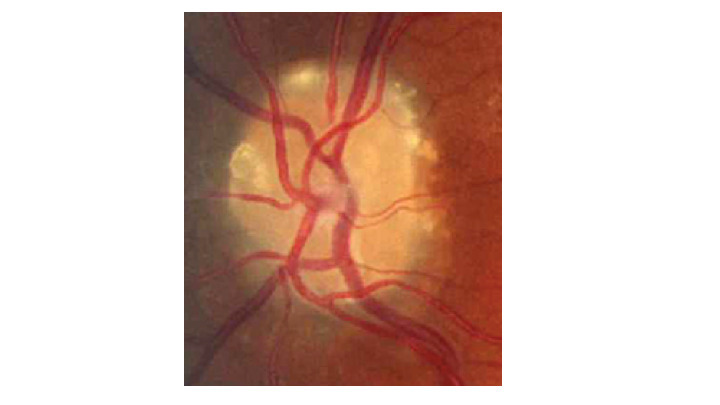
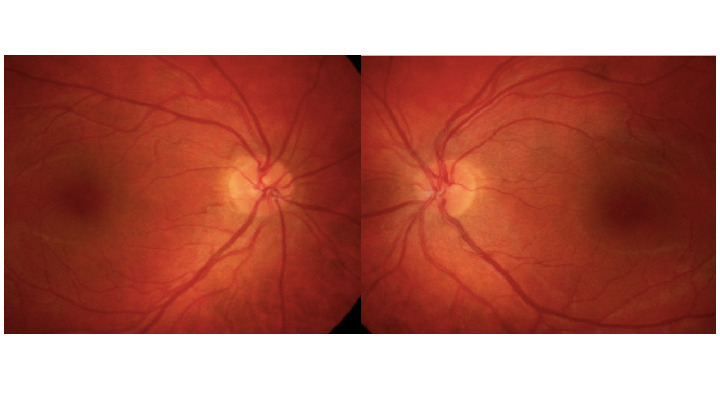
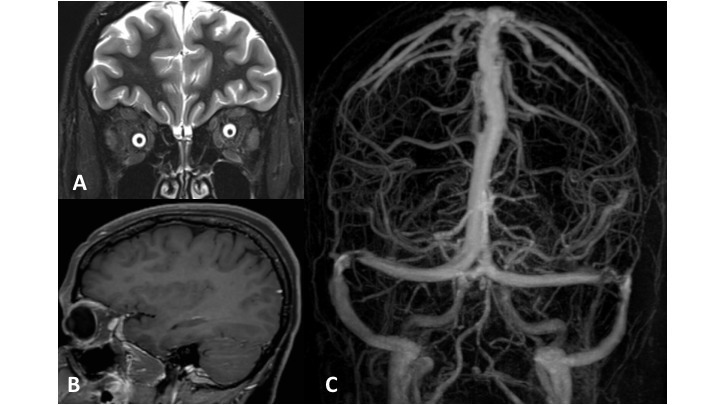
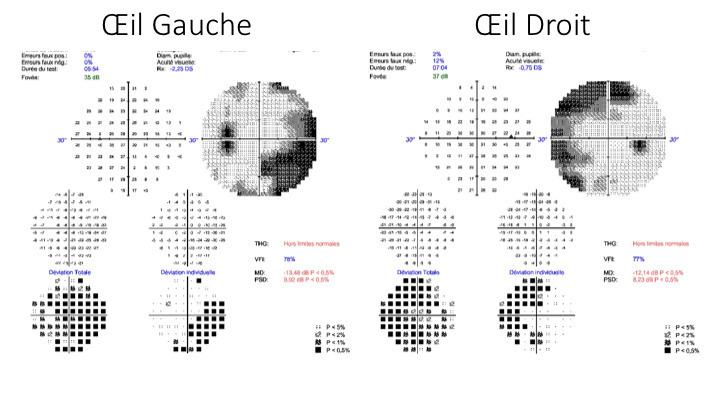
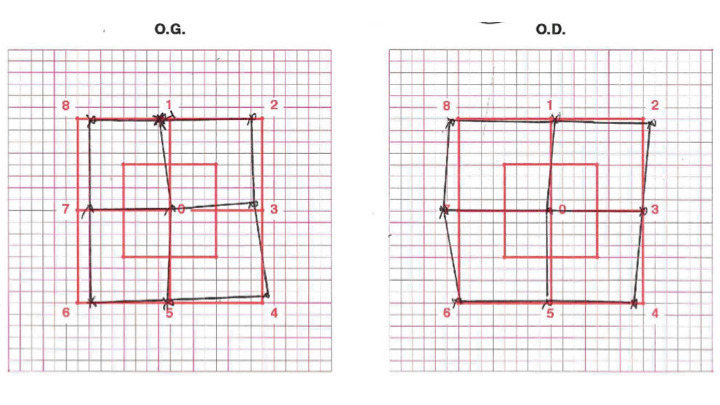
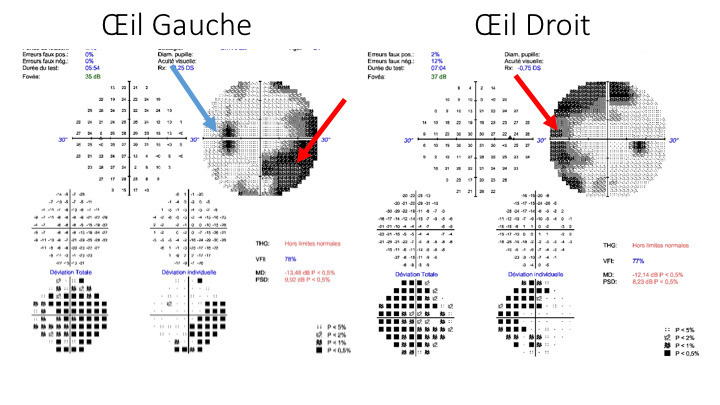
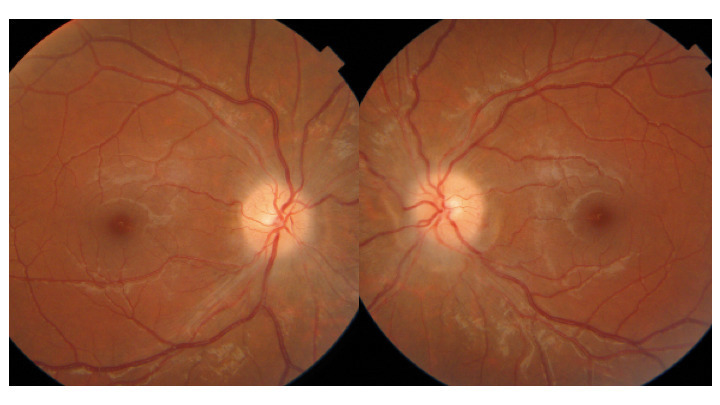



-et vomissements, un flou visuel en lien avec un probable œdème papillaire et une diplopie binoculaire horizontale secondaire à une paralysie du VI uni- ou bilatérale non localisatrice (qui ne signifie pas qu’il y a une lésion dans le tronc cérébral).Ce n’est pas un état de mal migraineux (céphalée de caractéristique migraineuse qui dure plus de 72 heures) ni un syndrome méningé (il n’est pas mentionné de raideur méningée, ni de fébricule. Le syndrome méningé associe raideur de nuque + céphalées + nausées et ou vomissements).
Une céphalée par abus médicamenteux est une céphalée chronique isolée évoluant depuis ≥ 3 mois avec une surconsommation d’antalgiques (≥ 15 jours par mois pour les antalgiques palier 1).
La thrombophlébite cérébrale est une des causes d’hypertension intracrânienne et on ne peut pas affirmer cette hypothèse diagnostique à ce stade. Seule l’imagerie complétée par un bilan biologique permettra de faire le diagnostic étiologique du syndrome d’hypertension intracrânienne.