Un homme de 51 ans se présente aux urgences proctologiques de votre hôpital pour des douleurs anales apparues il y a 4 jours avec une majoration d’intensité récente.
Fréquence cardiaque (FC) : 67/min ; pression artérielle (PA) : 130/73 ; saturation en oxygène (SpO2) : 99 % ; température (T°) : 37,3° C.
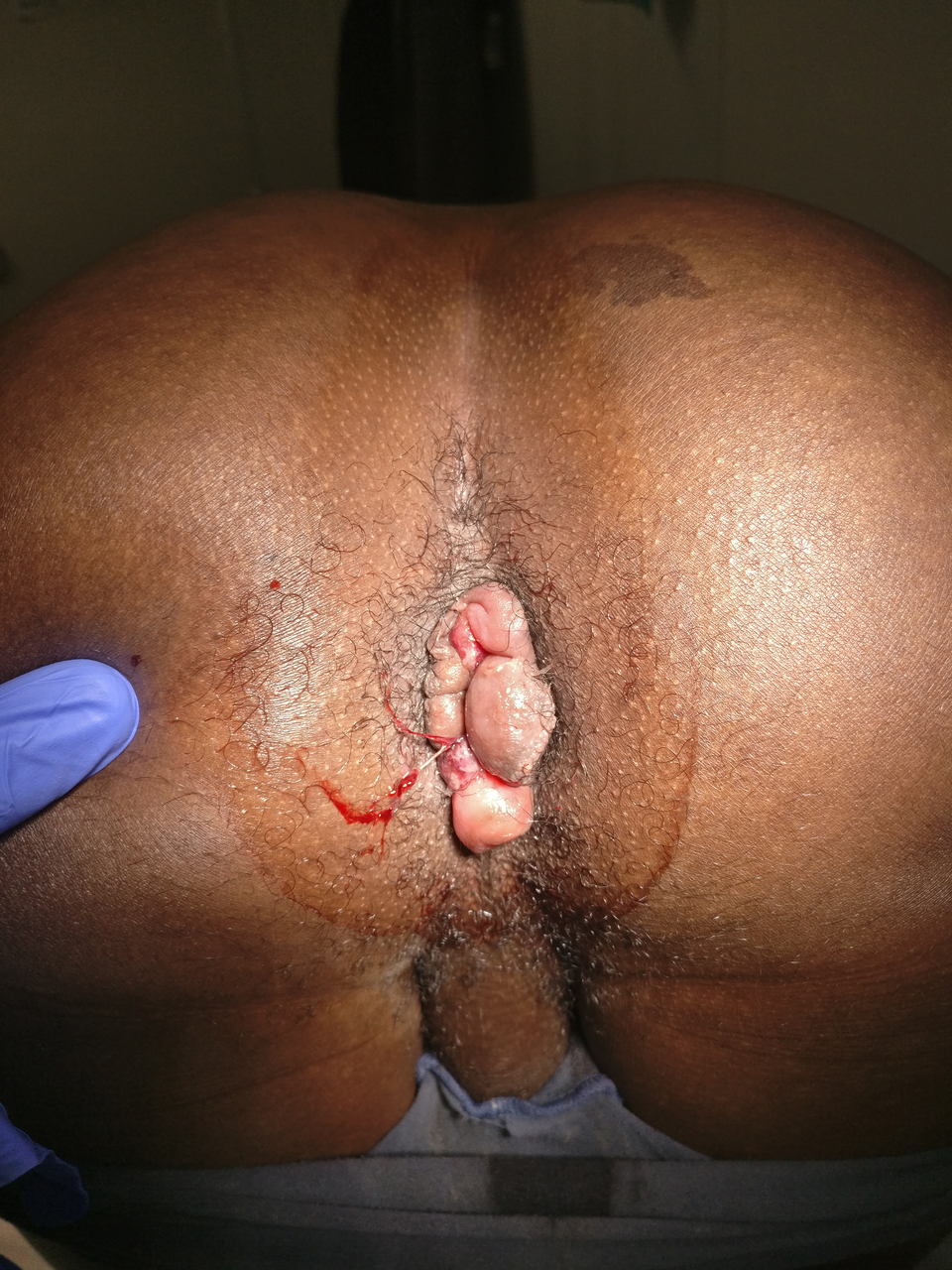
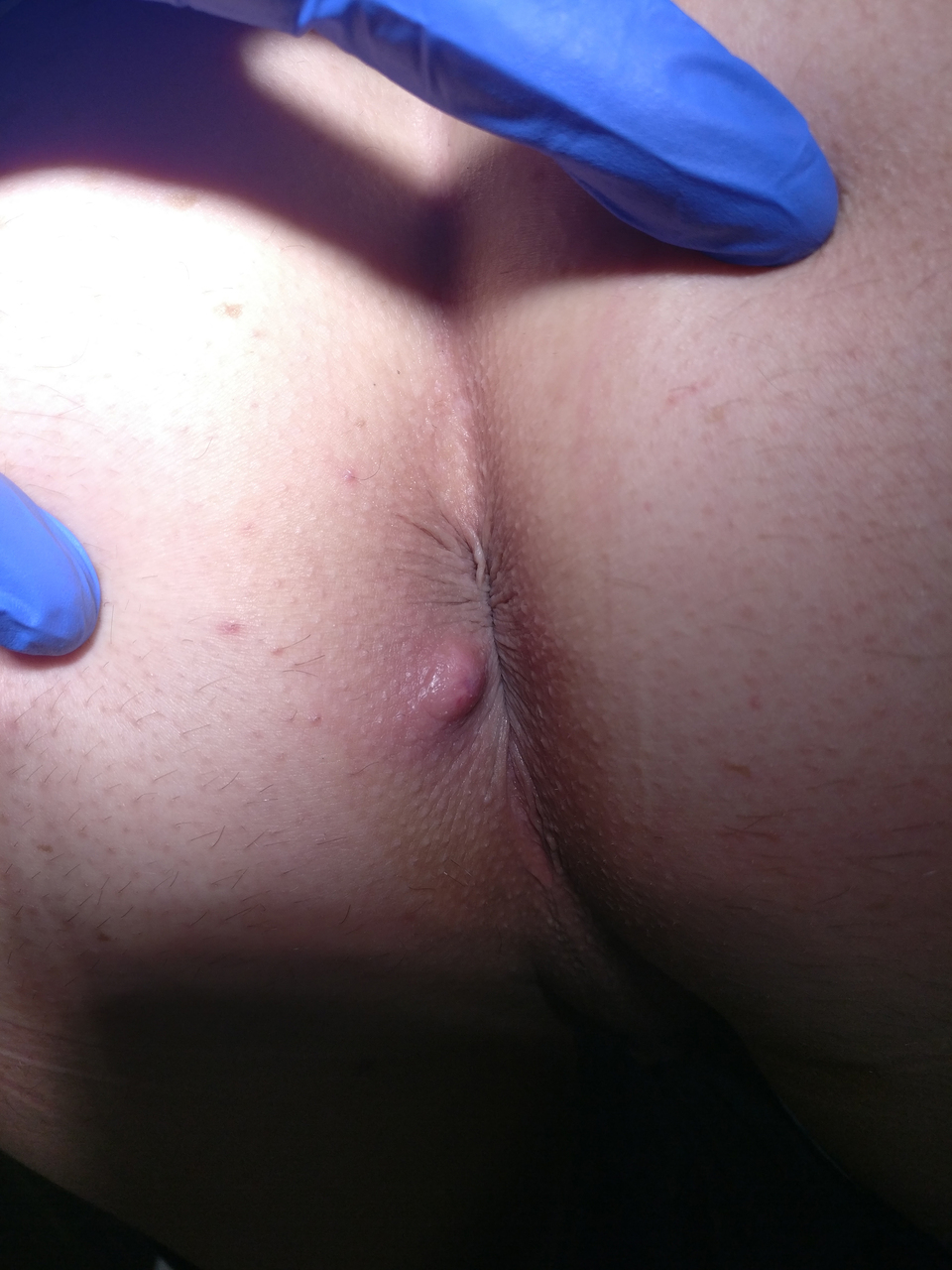
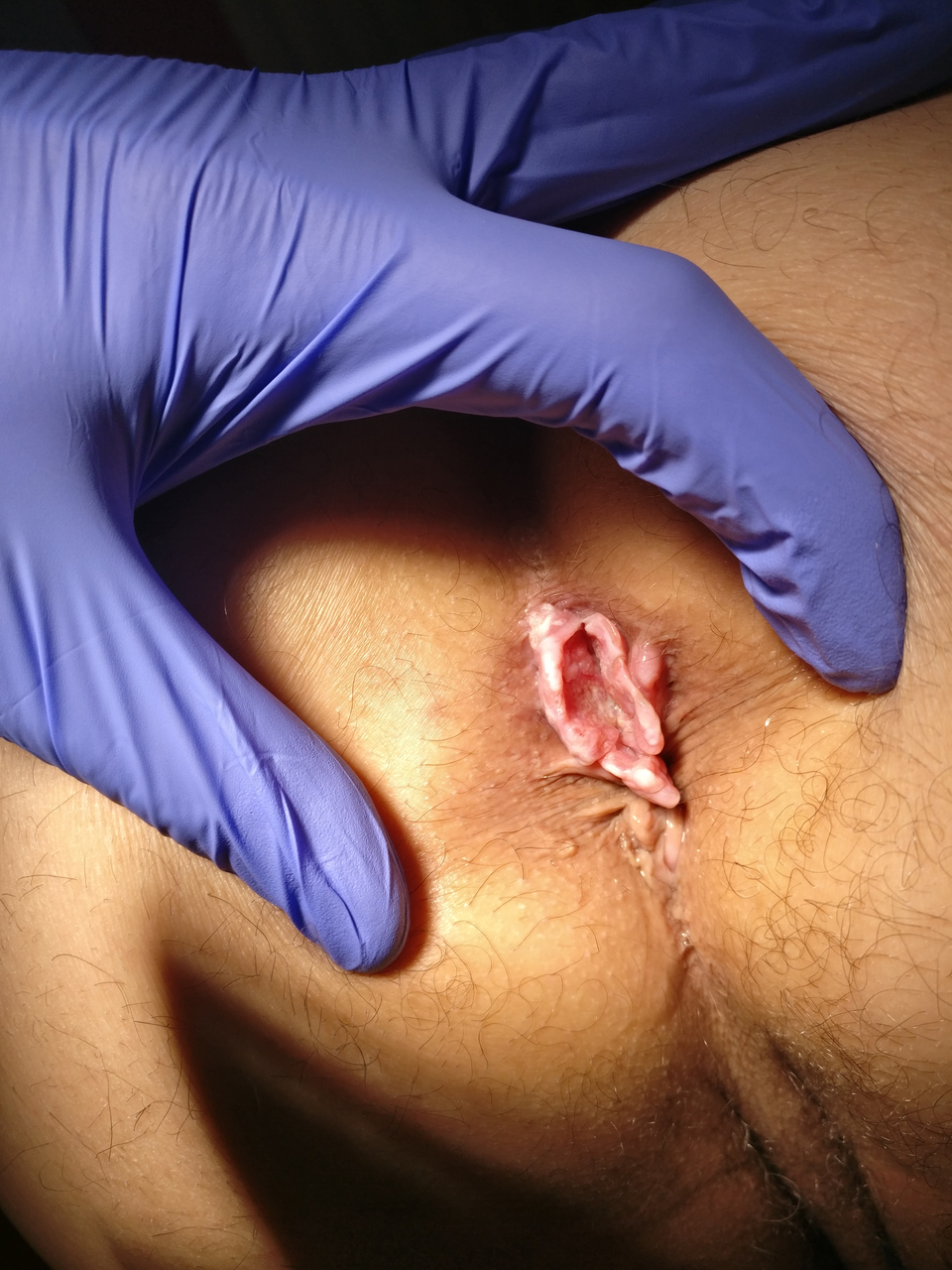
En interrogeant le patient, vous apprenez qu’il a aussi des hématochésies depuis le début des symptômes. Il n’a pas d’écoulement anormal, il dit avoir une tuméfaction au niveau de la marge anale. Le patient a une constipation depuis plusieurs mois, il passe plus de 5 min aux toilettes et effectue des efforts de poussées pour exonérer.
Les douleurs sont apparues longtemps après la selle et sont devenues permanentes et même insomniantes. Il a retrouvé du sang éclaboussé sur la cuvette et sur le papier hygiénique. Il a des rapports anaux non protégés par ailleurs avec le même partenaire depuis plusieurs mois.
Le patient vous dit avoir eu 2 crises hémorroïdaires dans les derniers mois. Il n’a pas d’antécédents personnels ni familiaux particuliers. Il n’a jamais eu d’infection sexuellement transmissible.
Fréquence cardiaque (FC) : 67/min ; pression artérielle (PA) : 130/73 ; saturation en oxygène (SpO2) : 99 % ; température (T°) : 37,3° C.
En interrogeant le patient, vous apprenez qu’il a aussi des hématochésies depuis le début des symptômes. Il n’a pas d’écoulement anormal, il dit avoir une tuméfaction au niveau de la marge anale. Le patient a une constipation depuis plusieurs mois, il passe plus de 5 min aux toilettes et effectue des efforts de poussées pour exonérer.
Les douleurs sont apparues longtemps après la selle et sont devenues permanentes et même insomniantes. Il a retrouvé du sang éclaboussé sur la cuvette et sur le papier hygiénique. Il a des rapports anaux non protégés par ailleurs avec le même partenaire depuis plusieurs mois.
Le patient vous dit avoir eu 2 crises hémorroïdaires dans les derniers mois. Il n’a pas d’antécédents personnels ni familiaux particuliers. Il n’a jamais eu d’infection sexuellement transmissible.
Question 1 - Devant ces symptômes vous suspectez :
Douleurs et symptômes anciens, généralement bien tolérés aux stades précoces.
Douleurs déclenchées lors du passage des selles.
La diverticulose touche principalement le côlon gauche et le sigmoïde, l’atteinte rectale n’est quasiment jamais retrouvée.
Les douleurs d’une thrombose hémorroïdaire externe sont insomniantes, permanentes, non pulsatiles, non rythmées par la selle.
Douleur insomniante, permanente, pulsatile ; présence de sang possible.